(marriage ideal ) ازدواج ایده آل
(معیارهای انتخاب همسر- مراسم عروسی-روابط زناشویی موفق- مهارتهای زندگی و....)(marriage ideal ) ازدواج ایده آل
(معیارهای انتخاب همسر- مراسم عروسی-روابط زناشویی موفق- مهارتهای زندگی و....)غذاهای مفید در حاملگی
وبلاگ زیر جهت دریافت مقالات علمی و افزایش اگاهی شما عزیزان ایجاد شده است
این غذاها را به برنامه غذایی خود اضافه کنید تا کیفیت غذاهای دوران حاملگی شما بالا رود.
در دوران حاملگی، با غذاهای سالم، ترکیبی مطلوب از مواد مغذی برای تولید مثل فراهم سازید. در سه ماه دوم حاملگی، شما حدوداً به بیش از300 کالری در روز نیاز دارید.
در اینجا چند نوع غذا وجود دارد که میتوانید آن را به غذای دوران حاملگی خود اضافه نمایید و کالری لازم برای تغذیه خود و بچه را تامین کنید.
حبوبات
چرا: نخود، عدس، لوبیا سیاه و سویا، پروتئین، فیبر، آهن، کلسیم و روی را تامین میکنند.
از آن لذت ببرید: در سوپها، سالادها و غذاهای پاستا، به عنوان حموس با کراکرهای سبوسدارکامل یا در ساندویچها استفاده کنید.
گوشت گاو
چرا: تکههای باریک گوشت گاو مثل تکه راسته بالایی دارای پروتئین، ویتامین B6,B12 و نیاسین بهاندازه روی و آهن با قابلیت جذب بالا میباشد. گوشت گاو همچنین دارای کولین است که برای تشکیل مغز و ایجاد قوه تشخیص لازم است.
از آن لذت ببرید:گوشت خرد شده به سس پاستا اضافه کنید و در تاکو به عنوان همبرگر و در غذاهای سرخ کردنی و تند استفاده کنید.
میوههای حبهای
چرا: آنها منبعی از کربوهیدراتها، ویتامینC ، پتاسیم، فیبر و فلوئید هستند. غذاهای گیاهی در این میوهها به طور طبیعی ترکیبات گیاهی مفیدی هستند که از سلولها در برابر آسیب و صدمه محافظت میکنند.
از آن لذت ببرید: آنها را روی برشتوک سبوسدار که با ماست یا شیر پخته شدهاند استفاده کنید و یا به کلوچه یا سالاد بیافزایید و با مقداری ماست و این میوهها وکلوچه ترد خرد شده را مخلوط کنید و به عنوان دسر استفاده کنید.
کلم بروکلی
چرا: به علت وجود فیبر، کلسیم، کارتینوئیدها، زیکسانتین(نوعی کارتینوئید)برای بهتر شدن دید و پتاسیم برای تعادل فلوئید و تنظیم فشارخون مهم میباشند. بروکلی همچنین دارای مواد اولیه برای تولید ویتامینE در بدن است.
از آن لذت ببرید: به عنوان قسمتی از پاستا و غذاهای سرخشده، به صورت بخار پز شده همراه با مقدار کمیروغن زیتون روی پورهها بریزید یا به سوپها اضافه کنید و یا آنها را سرخ کنید. بروکلی ریز ریز شده را همراه روغن زیتون روی کاغذ ریخته و در دمای 400 درجه فارنهایت به مدت 15 دقیقه بپزید.
پنیر (پاستوریزه)
چرا: پنیر دارای مقادیر زیادی کلسیم، فسفر و منیزیم برای بدن و برای استخوانها است به همراه ویتامین 12 B و پروتئین ( از نوع کم چرب آن استفاده کنید، برای ذخیره کالری، چربی و کلسترول)
از آن لذت ببرید: بعنوان اسنک همراه با کراکرهای سبوس دار یا میوه، روی سوپها، سالاد، ساندویچها و املت بریزید.
تخم مرغ:
چرا: تخم مرغ دارای مقادیر مناسب پروتئین است چون تخم مرغ امینواسیدهای مورد نیاز بدن برای رشد و نمو را فراهم میسازد. همچنین تخممرغ حاوی ویتامینها و مواد معدنی از قبیل کولین، لوتین و زاکسانتین است. بعضی انواع آنها، چربی امگا 3 مورد نیاز کودک برای رشد مغز و دید بهتر را مهیا میسازند. پس لطفاً برچسب روی پنیر را چک کنید.
از آن لذت ببرید: در املتها، در سالادها و ساندویچ، وافل (نوعی کیک) خانگی و غذاهای فرانسوی سبوسدار، بعنوان اسنک، یا نیمرو استفاده کنید.
شیر:
چرا: شیر منبع بسیار عالی از کلسیم، فسفر و ویتامین D مواد مغذی سازندهاستخوان مادر و بچه که هر روز به آن نیاز دارند. شیر همچنین دارای پروتئین، ویتامین A و ویتامینهای B است.
از آن لذت ببرید: ساده یا طعم دار، مخلوط با میوه، روی کراکرهای سبوس دار و میوه، در پودینگ استفاده کنید. بلغور جو را همراه باشیر به جای آب در مایکرووی تهیه کنید.
آب پرتقال (غنی شده)
چرا: آب پرتقال به همراه کلسیم و ویتامین D اضافه شده دارای همان مواد مغذی موجود در شیر است. به علاوه آب پرتقال دارای مقادیر زیادی ویتامین C پتاسیم و فولیت است.
از آن لذت ببرید: به صورت ساده یا یخ زده بعنوان نوشابه بدون الکل استفاده کنید.
ماهی آزاد
چرا: به علت وجود پروتئین، ویتامینهای B و چربیهای امگا 3 که قدرت دید و رشد مغز را در کودک افزایش میدهد.
از آن لذت ببرید: آن را کباب کنید. از ماهی آزاد کنسرو شده در سالادها و ساندویچها استفاده کنید.
سیب زمینی شیرین:
چرا: سیب زمینی شیرین حاوی ویتامین C و فولیت، فیبر و کاروتنوئیدها است ترکیباتی که بدن آنها را به ویتامین A تبدیل میکند. همچنان مقادیر زیادی پتاسیم دارد.
از آن لذت ببرید: به صورت تنوری، تکهشده و پخته شده استفاده کنید. سیب زمینی پوست گرفته را برای اسنک و غذای جانبی و همچنین بصورت له شده در آب پرتقال یا کباب شدهاستفاده کنید. روی تکههای شسته شده سیب زمینی مقداری روغن کانولا بمالید و روی کاغذ پخت قرار داده و در دمای 400 درجه فارنهایت به مدت 15 تا 20 دقیقه بپزید.
غلات سبوسدار
چرا: غلات سبوس دار، غنی از اسیدفولیک، ویتامینهای B، آهن و روی هستند. سبوسها دارای فیبر و موادمغذی بیشتری نسبت به سبوسهای عملآوری شده مثل نانسفید، برنج سفید و آرد سفید هستند.
از آن لذت ببرید: از بلغور جو برای صبحانه، نانهای سبوسدار برای ساندویچ، برنج قهوهای، برنج وحشی، پاستا سبوس گندم یا برای شام، ذرت یا کراکرهای سبوس دار برای اسنک استفاده کنید.
ماست (ساده کم چرب یا بدون چربی)
چرا: به علت وجود پروتئین، کلسیم، ویتامینهای B و روی. ماست ساده بیشتر از شیر کلسیم دارد.
از آن لذت ببرید: روی میوه یا عسل، میوهتازه یا خشک یا روی بلغور سبوسدار خشک بریزید. از ماستساده روی سیب زمینی شیرین پخته شده استفاده کنید تا نرمتر شود.
افزایش هوش بچه در حاملگی
وبلاگ زیر جهت دریافت مقالات علمی و افزایش اگاهی شما عزیزان ایجاد شده است
خوراکی هایی مانند گردو ، نارگیل ، کاکائو ، خرما ، کنجد و زنجبیل جزء غذاهای گرم هستند.
در مورد تغذیه دوران پیش از بارداری( سه ماه قبل از شروع بارداری) مصرف بیشتر منابع اسید فولیک برای تکامل رشد مغزی نوزاد ضروری است، خصوصاً زمانی که مادر برای مدتی از قرصهای جلوگیری استفاده کرد باشد که می توانید منابع غذایی آن را مصرف کنید و یا مکمل آنرا بصورت دارو مصرف کنید . منابع غذایی اسید فولیک شامل : (جگر – حبوبات پخته – اسفناج – جوانه گندم – کلم بروکلی – کاهو – آب پرتقال تازه – کلم – زرده تخم مرغ – موز) است.
تغذیه جنین در شکم
وبلاگ زیر جهت دریافت مقالات علمی و افزایش اگاهی شما عزیزان ایجاد شده است
جنینی که در رحم دارید در مورد تغذیه شما و خودش، سخن می گوید.
در این دوره رعایت یک برنامه غذایی مناسب و متعادل برای ترمیم و تکامل بافت های مادر که عهده دار تغذیه و رشد جنین است بسیار مهم می باشد.
من اینجا هستم، به من نگاه کنید. اسم من رویان است. گرچه هنوز به اندازه سر سنجاق هم نیستم ولی همه توانایی هایم را از جفت می گیرم و برای اینکه تکامل پیدا کنم به شدت تلاش می کنم. تازه کار من شروع شده است و به کمک مواد مغذی که از طریق جفت دریافت می کنم باید چشم ها،
اووه!.....چقدر کار دارم.
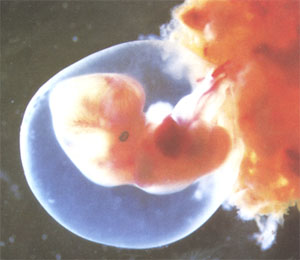
شکل می گیرند و اندام های داخلی ام مثل کبد، کلیه ها و ریه ها یم مشخص شده اند و قلبم به طپش درآمده است.
مادر، کلسیم، کلسیم را به من برسان، خواهش می کنم بیشتر شیریا ماست بخور چون دندانهایم دارند شکل می گیرند. من خیلی رشد کرده ام حالا 17 سانتیمتر طول دارم و وزنم 28 گرم شده است ولی هنوز خیلی کوچکم آنقدر که فقط در کف دست شما جای می گیرم.
سر، بازوها و پنجه هایم دارند شکل می گیرند و خیلی آرام می توانم حرکت کنم.
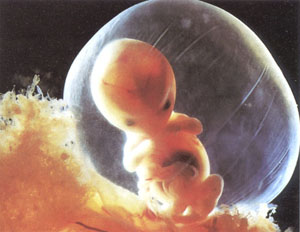
سه ماهه دوم
حالا وزنم 105 گرم شده و 25 سانتیمتر طول دارم. بزودی حرکات و جنبش های مرا حس خواهی کرد. عظلات قلبم به خوبی دستگاه گوارشم در حال تکامل است.کلیه هایم در جای خود قرار گرفته اند و چند چین روی پوستم ظاهر شده است.
پاهایم بلندتر شده است کم کم حرکات مرا حس خواهی کرد. آخر من ورزش کردن را دوست دارم. وزنم به 640 گرم رسیده و قدم 25 سانتیمتر است. دست هایم تکیه گاه منند. استخوان ها و دندان هایم را ساخته ام.
مغزم هنوز در حال تکامل است. من به شیر بیشتری نیاز دارم.
نگاه کن مادر، من در یک مرحله بحرانی از تکامل مغزم هستم، هر چیز را که بخوری منهم دریافت می کنم هنوز هم دارم رشد می کنم وزنم 910 گرم شده.

سه ماهه سوم
دارم چربی ذخیره می کنم تا مرا بعد از تولد در برابر سرما محافظت کند. الان 5/1 کیلوگرم وزن دارم. چشم ها و ریه هایم تکامل یافته اند و ناخن های انگشتانم دارند خودشان را نشان میدهند.

من حالا می توانم به طرف پایین بچرخم.
وزنم به سرعت دارد زیاد می شود حالا 3/2 کیلوگرم وزن دارم. مواد غذایی انرژی زا مثل نان، برنج و روغن که می خوری من بهتر وزن می گیرم.
میوه ها هم سرشار از ویتامین هستند و وقتی می خوری من بهتر رشد می کنم و مقاوم تر می شوم. استخوان انگشت ها و پنجه هایم محکم تر شده اند در حالی که دندان هایم هنوزبه تکامل خود ادامه می دهند. هنوز هم احتیاج دارم که روزی 4 لیوان شیر بخوری ضمنا مشغول ذخیره کردن آهن در کبدم هستم.
این کار مرا از کم خونی نجات می دهد.
این کار مرا با خوردن گوشت و یا جانشین های آن، قرص آهن، سبزی های سبز و نان سبوس دار تامین کن. من حالا مزه ها را هم تشخیص می دهم.
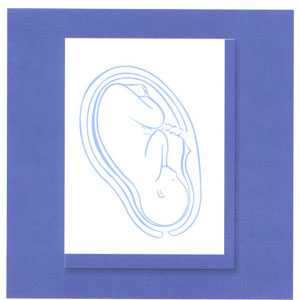
رفلکس هم دارم و رفتارهایم نیز مشخص شده است.
روز بزرگی در پیش است. بنابر این باید غذای بیشتری به من برسد. همه اعضاء بدنم، ریه ها، اعضاء جنسی و به خصوص مغزم تقریبا کامل شده اند.
دارم خودم را زیبا می کنم. چین ها و قرمزی پوستم کمتر شده اند. هنوز هم دارم وزن می گیرم تا به کلی چین های پوستم را از بین ببرم بنابراین غذاهای انرژی زا، آهن دار و میوه، یادت نرود. وزن من موقع تولد حدود 7/2 تا 5/3 کیلوگرم خواهد بود.
مادر جان، مراقب باش، من به زودی خواهم آمد.
نیازهای تغذیه زنان باردار
وبلاگ زیر جهت دریافت مقالات علمی و افزایش اگاهی شما عزیزان ایجاد شده است
تغییرات رژیم غذایی برای رسیدن به وزن دلخواه باید حداقل در ۳ تا ۴ ماه پیش از حاملگی صورت گیرد. استفاده از رژیم های کاهش وزن طی بارداری و شیردهی برای زنان خطرآفرین است. مادر باردار باید از تولد نوزاد کم وزن یا LBW (وزن کمتر از ۲ کیلو و ۵۰۰ گرم) جلوگیری کند. در نوزادان LBWخطر مرگ ۴۰ برابر بیشتر از نوزادان نرمال است. دو شاخص مهم در تعیین وزن تولد نوزاد موثر است.
۱) سایز مادر؛ مادران بزرگ سایز نوزادان بزرگ سایز خواهند داشت. سایز مادر فاکتور تعیین کننده سایز جفت است و سایز جفت تعیین کننده مقدار مواد مغذی رسیده به جنین و در نتیجه وزن تولد نوزاد است.
۲) افزایش وزن مادر در بارداری؛ کمتر از نیمی از اضافه وزن بارداری به خاطر جفت، جنین و مایع آمنیوتیک است و باقیمانده به خاطر بافت های دستگاه تولیدمثل، مایعات، خون و ذخایر است که بیشتر آن چربی است. البته افزایش تدریجی چربی زیرپوستی در ناحیه شکم، کمر و بالای ران به عنوان ذخیره انرژی برای حاملگی و شیردهی عمل می کند.
● چاقی و حاملگی حاملگی در زنان چاق با BMI بیشتر از ۲۹، احتمال تولد نوزاد بسیار پری ترم (زایمان کمتر از ۳۲ هفته) و مرگ جنین را به خصوص در حاملگی اول افزایش می دهد. در زنان چاقی که باردار می شوند خطر زایمان طولانی، پیلونفریت، دیابت، پرفشاری خون و ترومبوآمبولی وجود دارد. به هر حال باید دانست که حاملگی، زمان کاهش وزن نیست و تنها افزایش وزن زنان چاق کمتر از زنان دیگر توصیه می شود.
● تغییرات فیزیولوژیک ایجادشده در حاملگی ▪ افزایش حجم خون تا ۵۰ درصد و در نتیجه کاهش هموگلوبین، آلبومین و غلظت سایر پروتئین های سرم و غلظت ویتامین های محلول در آب
▪ افزایش غلظت سرمی ویتامین های محلول در چربی، تری گلیسرید،کلسترول و اسیدهای چرب آزاد ▪ افزایش فیلتراسیون کلیه (در اثر افزایش حجم خون) و تا حدودی کاهش توانایی بازجذب بعضی مواد مغذی که باعث می شود قند و اسیدآمینه به ادرار وارد شده و باعث افزایش احتمال بروز عفونت های ادراری و کاهش توانایی دفع ادرار و بروز ادم می شود. البته بروز ادم خفیف اگر با پروتئینوری و هیپرتانسیون همراه نباشد، طبیعی است و باعث تولد نوزاد کمی بزرگ تر با prematurityکمتر می شود.
● نیازهای تغذیه یی زنان باردار ۱) انرژی؛ میزان نیاز به انرژی در سه ماهه اول حاملگی همانند پیش از حاملگی است. افزایش نیاز به انرژی حدود ۳۰۰ کیلوکالری در روز در سه ماهه دوم و سوم است.کتونمی، شاخصی برای کمبود انرژی مادر است.
۲) پروتئین؛ زنان حامله پروتئین بیشتری برای سنتز بافت های جنین و مادر نیاز دارند. بیشترین نیاز به پروتئین در سه ماهه دوم و سوم است. میزان پروتئین مورد نیاز روزانه برای زنان حامله ۷۱ گرم یا ۱/۱ گرم به ازای کیلوگرم وزن بدن در روز براساس وزن پیش از حاملگی است. گروه لبنیات؛ هر واحد حاوی هشت گرم پروتئین
گروه گوشت؛ هر واحد حاوی هفت گرم پروتئین گروه غلات؛ هر واحد حاوی سه گرم پروتئین
گروه سبزی ها؛ هر واحد حاوی دو گرم پروتئی پروتئین سفیده تخم مرغ امتیاز ۱۰۰ دارد.
۳) چربی؛ دریافت امگا ۳ به خصوص در سه ماهه سوم به تکامل مغز و شبکیه جنین کمک می کند.کودکانی که در دوران جنینی امگا ۳ کافی دریافت کرده اند نسبت به آنهایی که دریافت نکرده اند،IQ بالاتر و بینایی بهتری دارند. نسبت دریافت امگا ۳ به امگا ۶ باید ۱ به ۱۰ ۴ باشد.
۴) ویتامین ها و مواد معدنی؛ منابع غنی از فولیک اسید عبارتند از؛ سبزیجات برگ سبز تیره، آب پرتقال، حبوبات، سویا، جوانه گندم، بادام و.... در زنانی که قرص های ضدبارداری، داروهای ضدصرع، سیگار یا الکل مصرف می کنند یا سندرم سوءجذب دارند، احتمال کمبود فولیک اسید بیشتر است. مکمل فولیک اسید به میزان روزانه یک قرص (هزار میکروگرم) از سه ماه پیش از حاملگی تا پایان بارداری داده می شود. مواد غذایی حاوی فولیک اسید عبارتند از؛ جگر گاو، حبوبات پخته، اسفناج پخته، جوانه گندم، کاهو، آب پرتقال تازه، زرده تخم مرغ، موز و شیر.
ویتامین :A روزانه ۴هزار واحد بین المللی برای زنان حامله توصیه می شود. مصرف روزانه بیشتر از ۱۰هزار واحد بین المللی (2/5 برابر RDA) ویتامین A یعنی مقداری که در بیشتر مکمل های مولتی ویتامین یافت می شود با افزایش خطر نقص تیغه عصبی همراه است. این مسمومیت در مورد بتاکاروتن صادق نیست. بیشترین خطر ویتامین A زیاد در دو هفته قبل از بارداری و دو ماهه اول بارداری است. چون جگر حیوانی به ازای هر ۹۰ گرم حاوی ۹هزار واحد بین المللی ویتامین A است، زنانی که قصد حاملگی دارند یا در مراحل اولیه بارداری هستند فقط باید مقادیر کم جگر و به دفعات کم مصرف کنند.
کلسیم؛ زنان ۱۸ ساله و کمتر روزانه ۱۳۰۰ میلی گرم و زنان ۱۹ ساله و بیشتر روزانه هزار میلی گرم کلسیم نیاز دارند. افزایش نیاز به کلسیم در موارد زیر اتفاق می افتد؛
زنانی که مقدار کمی شیر و لبنیات مصرف می کنند. نوجوانانی که نیاز به کلسیم آنها به علت رشد خودشان بالا است.
زنانی که دچار کمبود ویتامین D هستند یا رژیم پرفیبر مصرف می کنند که سبب کاهش جذب کلسیم می شود. زنانی که دارای حاملگی های پشت سر هم هستند.
آهن؛ افزایش قابل توجه حجم خون در دوران حاملگی، نیاز به آهن را شدیداً افزایش می دهد. مغز استخوان فعال حدود ۵۰۰ میلی گرم آهن المنتال اضافه تر در حاملگی مورد استفاده قرار می دهد و نیز با توجه به نیاز اضافه جفت و جنین، مادر باردار باید ۱۵ میلی گرم آهن اضافه تر از حالت غیربارداری دریافت کند. کل نیاز دریافتی آهن در بارداری ۳۰ میلی گرم است. کمبود آهن باعث کاهش تولید هموگلوبین و بروز آنمی، اختلال در رسیدن خون به جفت و جنین و عدم تحمل خونریزی زایمان می شود. مادران باردار باید از پایان ماه چهارم بارداری تا سه ماه پس از زایمان روزانه یک عدد قرص آهن مصرف کنند. برای کاهش عوارض گوارشی قرص آهن آن را قبل از خواب می توان خورد. تغییر رنگ مدفوع و حالت تهوع و استفراغ ناشی از مصرف مکمل آهن بعد از چند روز مصرف آن برطرف می شود.
کافئین؛ مصرف روزانه بیش از ۵۰۰ میلی گرم کافئین با افزایش خطر سقط خودبه خودی در سه ماهه اول و اوایل سه ماهه دوم حاملگی همراه است. آشامیدن دو لیوان و کمتر قهوه یا چهار لیوان و کمتر نوشابه های حاوی کافئین در حاملگی مجاز است.
|
مطالب پیشنهادی
بررسی اثرات کافئین بر بدن
عوارض شیرین کنندههای بدون کالری
فست فود زیر ذره بین کارشناسان حوزه سلامت
ویژگی های ظروف آشپزی و اثر آن در پخت غذا
تغذیه در دوران بارداری و 7 قانون طلائی
وبلاگ زیر جهت دریافت مقالات علمی و افزایش اگاهی شما عزیزان ایجاد شده است
1-حتی اگر تغذیه خوبی داشتهاید رژیم غذائی خود را متعادلتر کنید.
تقریبا" همه بانوان باردار به مقادیر بیشتری پروتئین، بعضی از انواع ویتامینها و مواد معدنی مانند اسید فولیک و آهن و کالری برای دریافت انرژی نیاز دارند. غذاهای آماده را محدود کنید زیرا آنها فقط حاوی مقادیر زیادی کالری بدون ارزش غذائی هستند.
به خاطر داشته باشید که معنای بهتر خوردن همیشه بیشترخوردن نیست. شاید تعجب کنید اما شما فقط روزانه به 300 کالری بیشتر از قبل نیاز دارید یعنی در کل 2500 کالری روزانه. خیلی راحتتر از آن چیزی که فکر میکنید این 300 کالری اضافه به بدن شما میرسد.

2. از خوردن گوشت و ماهی خام و پنیرهای نرم بپرهیزید
مطلقا" به غذاهای دریائی خام مثل سوشی خام یا صدف نزدیک نشوید. همچنین از شیر پاستوریزه نشده، پنیرهائی مانند کامبرت و فتا، گوشتهای کم پخته شده یا خام پرهیز کنید. بعضی از انواع ماهی حاوی متیل جیوه میباشند ترکیبی که به نظر میرسد در دوز بالا برای مغز در حال رشد جنین و فرزند شما خطرناک است. توصیه این است که مصرف ماهی تن و نیز انواع کنسرو ماهی را به 340 گرم (معادل دو وعده) در هفته محدود کنید. در ضمن مراقب نظافت آشپزخانهتان باشید. همه موارد بالا میتوانند منبع باکتری بوده و به فرزند متولد نشده شما آسیب برسانند.
نوشیدن الکل در زمان حاملگی میتواند باعث آسیبهای فیزیکی، اختلالات یادگیری و مشکلات احساسی در فرزند شما شود. بنابراین تعداد زیادی از متخصصین توصیه میکنند که در تمام دوران بارداری از خوردن مشروبات الکی خودداری کنید.
همچنین شما باید از خوردن نوشیدنیهای کافئین دار تا حد امکان بپرهیزید. ممکن است که تحمل این روشهای تغذیهای درماههای اول برای شما خیلی ناخوشایند و سخت باشد اما توجه داشته باشید که بعضی از مطالعات نشان دادهاند که دریافت بیش از 4 فنجان قهوه در روز میتواند باعث سقط، وزن کم نوزاد و حتی مرده زائی شود. کافئین در چای، کولاها، شکلات و نوشیدنی های غیر الکلی و کاکائو نیز وجود دارد. به جای اینها دم کردههای بدون کافئین بیاشامید. البته بهترین روش این است که از نوشیدنیهای سالمتر مثل شیر کم چربی، آب میوه های خالص و یا یک لیوان آب با چند قطره لیمو استفاده کنید.

3. از قرص های ویتامین و مواد معدنی استفاده کنید
در یک دنیای ایده آل و کامل، بدون وجود تهوعهای صبحگاهی و ویارهای شدید، یک برنامه غذائی خوب و کامل باید شامل کلیه موادی باشد که شما در دوران بارداری به آن نیاز دارید. اما در دنیای واقعی ما، دریافت قرصهای ویتامین به همراه مواد معدنی میتواند تضمینکننده این باشد که شما همه مواد غذائی مورد نیاز خود را دریافت میکنید. مطمئن شوید که داروی شما حاوی 600 تا 800 میکروگرم اسید فولیک است زیرا کمبود این ویتامین گروه B میتواند باعث نقایصی در لوله عصبی جنین مانند اسپاینا بیفیدا شود. در ماههای بعد شما معمولاً احتیاج به دریافت آهن و کلسیم خواهید داشت تا مطمئن شوید که مقادیر مورد نیاز از این مواد را دریافت میکنید.
افرادی که رژیم گیاهخواری داشته و یا مشکل پزشکی خاصی مانند دیابت، دیابت حاملگی، کم خونی و سابقه تولد نوزاد با وزن پایین را دارند باید با پزشکشان در مورد نوع ویتامین ها و مواد معدنی مورد نیاز خود مشورت کنند.
همواره به خاطر داشته باشید که بیشتر ، همیشه بهتر نیست. از خوردن مقادیر زیاد ویتامین ها و مواد معدنی بپرهیزید زیرا این عمل میتواند به فرزند در حال رشد شما آسیب بزند.
4. در دوران حاملگی رژیم نگیرید
رژیم گرفتن در دوران حاملگی به شدت برای شما و جنینتان خطرناک است. بسیاری از رژیم های کاهش وزن همراه با کاهش دریافت آهن، اسید فولیک و بسیاری از ویتامینها و مواد معدنی مورد نیاز میباشد. به یاد داشته باشید که افزایش وزن یکی از نشانه های مهم حاملگی طبیعی است. احتمال به دنیا آوردن نوزاد سالم در بانوانی که خوب غذا خورده و افزایش وزن طبیعی دارند بیشتر است. بنابراین اگر شما با خوردن غذاهای تازه و سالم و مقوی در حال اضافه کردن وزن هستید نگران نشوید، شما باز هم بزرگتر و چاق تر خواهید شد.

5. توجه داشته باشید که به تدریج افزایش وزن پیدا کنید
به طور کلی، اگر وزن شما پیش از حاملگی مناسب بوده شما باید بین 11تا 15 کیلو گرم اضافه وزن پیدا کنید. اگر شما کمیکمبود وزن داشته اید میتوانید قدری بیشتر مثلا 5/12 تا 18کیلوگرم وزن اضافه کنید و اگر وزنتان بالا بوده باید قدری کمتر و بین 7 تا 5/11 کیلوگرم وزن اضافه کنید. اگر شما کوتاه قد هستید (157 سانتیمتر و یا کمتر) یا در دوران نوجوانی هستید و یا بیشتر از یک جنین دارید باید در مورد افزایش وزن مناسب با پزشک خود مشورت کنید. این که چه زمانی افزایش وزن پیدا کنید تقریبا" به اندازه میزان آن مهم است. کمترین اضافه وزن باید در سه ماهه اول باشد، بین 900 گرم تا 2 کیلو، و بعد به تدریج وزن شما اضافهتر شود؛ بیشترین اضافه وزن باید در سه ماهه آخر یعنی زمانی که جنین بیشترین رشد را دارد، اتفاق بیافتد، حدود 450 گرم در هر هفته.

6. هر چهار ساعت یک بار، یک غذای کم حجم میل کنید
حتی اگر شما سیر باشید ممکن است فرزندتان گرسنه باشد؛ بنابراین سعی کنید که هر 4 ساعت یک بار چیزی میل کنید. اگر ویار دارید یا حالت تهوع یا سوزش سر دل یا سوء هاضمه، خواهید دید که دریافت 5 یا 6 وعده غذا با حجم کم بسیار قابل تحملتر است تا خوردن سه وعده غذای پر حجم. هیچ کدام از وعدههای غذائی خود را حذف نکنید، ممکن است که شما گرسنه نباشید اما فرزند شما مرتبا به مواد غذائی نیاز دارد.

7. گاهی با خوردن مواد شیرین مورد علاقه تان از خودتان پذیرائی کنید
اگر چه غذاهای فرآوری شده و میان وعده های بسته بندی شده موجود در بازار و دسرهای شیرین نباید جزو مواد غذائی همیشگی شما باشند، اما این دلیل نمیشود که در دوران بارداری از همه خوراکیهای مورد علاقه خود چشمپوشی کنید. بعضی از جایگزینهای خوب در این مورد میتواند شامل: یک دسر موزی، شربت بدون چربی و یخ زده میوه ها و یا ماستی که با بیسکویت مخلوط شده است باشد. اما یادتان باشد که اگر تسیلم وسوسه شدید و گاهی شیرینی، کیک و یا چیز مشابهی خوردید خودتان را سرزنش نکنید چون مقدار کمیکیک یا شیرینی اصلا به شما و فرزندتان صدمه نمیزند.
مطالب پیشنهادی
بررسی اثرات کافئین بر بدن
عوارض شیرین کنندههای بدون کالری
فست فود زیر ذره بین کارشناسان حوزه سلامت
ویژگی های ظروف آشپزی و اثر آن در پخت غذا
تغذیه دوران بارداری و پرهیز از این 17 غذا
وبلاگ زیر جهت دریافت مقالات علمی و افزایش اگاهی شما عزیزان ایجاد شده است
تغذیه دوران بارداری و پرهیز از این 17 غذا و خوراکی
خانم های باردار باید علاوه بر رژیم غذایی مناسب به ایمنی و سلامت غذاهایی که می خورند نیز توجه داشته باشند...
مسمومیت های غذایی در دوران بارداری می تواند عواقب جدی داشته باشد بنابراین بهتر است خانم های باردار دور این ۱۷ ماده غذایی را خط بکشند.
● خامه و پنیرهای محلی
بیشتر پنیرهای محلی از شیر غیرپاستوریزه تهیه می شوند و ممکن است حاوی باکتری لیستریا باشند. این باکتری با سقط، زایمان زودرس و مرگ جنین ارتباط دارد. در دوران بارداری پنیر و خامه محلی نخورید و فقط از محصولات لبنی پاستوریزه با بسته بندی بهداشتی استفاده کنید.
● گوشت نیم پز
شاید کباب و استیک آبدار را بیشتر دوست داشته باشید اما در دوران بارداری باید همه کباب ها و استیک ها را برشته و کاملا پخته نوش جان کنید. گوشت خام و نیم پز ممکن است حاوی توکسوپلاسما و انواع دیگر باکتری ها باشد. وقتی خارج از خانه شام می خورید، مطمئن شوید گوشت خوب حرارت دیده و کاملا پخته شده است. در خانه از دماسنج مخصوص آشپزی استفاده کنید و توجه داشته باشید که دمای گوشت هنگام پخت باید به ۷۵ درجه سانتی گراد برسد.
● آبمیوه های تازه
آبمیوه های تازه ای که در آبمیوه فروشی ها تهیه می شود، پاستوریزه نیستند و ممکن است حاوی باکتری های مضر مانند «سالمونلا» و «ای کولای» باشند. گاهی این آبمیوه ها در بطری های در بسته به فروش می رسند. خانم های باردار باید آبمیوه های پاستوریزه را انتخاب و هنگام خرید به بسته بندی بهداشتی، اطلاعات روی برچسب و پاستوریزه بودن محصول توجه کنند.
● خمیر خام کیک و کلوچه
هنگام تهیه کیک و کلوچه ممکن است مقدار کمی از خمیر را برای چشیدن به دهان ببرید. اگر خمیر حاوی تخم مرغ خام باشد، این کار می تواند خطرناک باشد. مرکز کنترل و پیشگیری بیماری ها تخمین می زند در هر ۲۰ هزار تخم مرغ، یکی آلوده به باکتری «سالمونلا»ست. برای ایمنی بیشتر، غذاهای حاوی تخم مرغ را پیش از پخت کامل، نچشید.
● سس سالاد خانگی
در تهیه بسیاری از سس های خانگی مانند سس مایونز و سس سالاد سزار از تخم مرغ خام استفاده می شود. خانم های باردار باید از سس هایی با بسته بندی بهداشتی که با تخم مرغ پاستوریزه تهیه شده اند استفاده کنند.
● دسرهای خانگی
در تهیه بسیاری از دسرهای خانگی از تخم مرغ خام استفاده می شود. اگر هوس این دسرها را کردید، خودتان در خانه با استفاده از تخم مرغ پاستوریزه آنها را تهیه کنید. سفیده تخم مرغ و شکر زده شده را که برای تزیین کیک و شیرینی استفاده می شود، فقط در صورتی که مطمئن هستید تخم مرغ آن پاستوریزه است، بخورید.
● ماهی و جیوه
گوشت برخی انواع ماهی مانند شاه ماهی و کوسه مقدار زیادی جیوه دارد که برای رشد جنین مضر است. زنان باردار باید ماهی هایی مانند «سالمون» و «کنسرو ماهی تن» را که جیوه کمی دارند، انتخاب کنند و پیش از استفاده از مکمل های روغن ماهی، با پزشک مشورت کنند.
● کالباس
«لیستریا»، برخلاف بسیاری از میکروب های غذایی می تواند در دمای درون یخچال هم رشد کند. به همین دلیل خانم های باردار باید از مصرف گوشت های سرد آماده خوردن مانند کالباس خودداری کنند مگر اینکه آن را خوب حرارت دهند و بلافاصله پس از پخت، مصرف کنند.
● میوه و سبزی نشسته
هنگام بارداری در مورد خوردن میوه و سبزی تازه دقت کنید و پیش از مصرف، آنها را خوب بشویید زیرا ممکن است روی میوه ها و سبزی های نشسته انگل «توکسوپلاسما» وجود داشته باشد. این انگل عامل بیماری «توکسوپلاسموزیس» است که می تواند برای جنین خیلی خطرناک باشد. از صابون برای شستن محصولات استفاده نکنید و سطح میوه و سبزی را با فرچه مخصوص تمیز کنید. قسمت های له شده میوه را مصرف نکنید چون ممکن است حاوی باکتری باشد.
● جوانه خام
خانم های باردار نباید جوانه خام بخورند چون احتمال دارد دانه پیش از جوانه زدن به باکتری آلوده شده باشد. این میکروب ها با شستن از بین نمی روند. اگر خارج از خانه غذا می خورید، دقت کنید که در غذا و ساندویچ جوانه نباشد و در خانه برای از بین بردن باکتری ها جوانه را خوب بپزید.
● مرغ بریان
مرغ های بریان درسته انتخاب مناسبی برای خانم های باردار نیستند. برای تهیه این مرغ ها معمولاچند ردیف مرغ در یک فر قرار می گیرند و ممکن است آب گوشت خام یک مرغ روی مرغ های پخته بریزد و آنها را آلوده به باکتری کند. گاهی مرغ خوب نمی پزد. مبارزه با عفونت های گوارشی در بارداری مشکل است. در این دوران بهتر است گوشت منجمد بخرید و آن را در همان حالت منجمد بپزید. گوشت های ضخیم باید تا ۸۲ درجه سانتی گراد حرارت ببیند.
● ماهی دودی
در دوران بارداری بهتر است ماهی دودی نخورید. ماهی دودی حتی اگر در یخچال هم نگهداری شود، ممکن است آلوده به لیستریا باشد. درصورت تمایل به مصرف ماهی دودی آن را بپزید و کامل حرارت دهید.
● ماهی محلی
حتی اگر می دانید آب رودخانه، رود و دریاچه ای که از آن ماهی می گیرید آلوده نیست، باز هم ماهی ای که خودتان گرفته اید، نخورید. برخی رودخانه ها و دریاچه ها به موادشیمیایی صنعتی آلوده هستند و ممکن است این مواد بر ماهی ها تاثیر گذاشته باشد.
● سوشی
اگر از طرفداران این غذای لذیذ هستید، باید ۹ ماه خوردنش را فراموش کنید. هرچند غذاهای دریایی منبع بسیار خوب پروتئین هستند اما غذاهای دریایی خام می توانند منبع انگل و باکتری باشند. سازمان غذا و داروی آمریکا پیشنهاد می کند زنان باردار فقط گوشت ماهی یا سایر غذاهای دریایی که به طور کامل پخته شده است، بخورند.
● غذاهایی که بیرون یخچال مانده
گاهی لازم است دست دیگران را با نخوردن غذایی که به شما تعارف می کنند، رد کنید. شما باید در خوردن قانون ۲ ساعت را رعایت کنید و غذاهایی که بیشتر از ۲ ساعت بیرون یخچال مانده اند، نخورید. در هوای گرم و دمای بالای ۳۲ درجه سانتی گراد این زمان به یک ساعت کاهش پیدا می کند. برای کند شدن رشد باکتری ها دمای یخچال را زیر ۴ درجه سانتی گراد تنظیم کنید.
● شیر غیرپاستوریزه
اگر به فکر رفتن به یک روستا و خوردن شیر تازه گاو هستید، این برنامه را به تعویق بیندازید. شیر تازه غیرپاستوریزه ممکن است به لیستریا آلوده باشد. فقط شیرهای پاستوریزه با بسته بندی بهداشتی را خریداری و مصرف کنید.
● کافئین
شواهد علمی نشان می دهد مصرف مقدار متعادل کافئین در دوران بارداری مشکلی ایجاد نمی کند اما مصرف زیاد آن ممکن است احتمال سقط را افزایش دهد. خانم های باردار و خانم هایی که قصد بارداری دارند باید مصرف کافئین را به ۲۰۰ میلی گرم در روز کاهش دهند که تقریبا معادل یک فنجان بزرگ (۳۴۰گرمی) قهوه است.
www.persianpersia.com/health
ارزیابی وضعیت تغذیه خانم های باردار
وبلاگ زیر جهت دریافت مقالات علمی و افزایش اگاهی شما عزیزان ایجاد شده است
مراقبت هایی که در این دوران لازم است توسط پزشک یا کارشناس مامایی پیگیری شود عبارتند از:
-1 ارزیابی تغذیه خانم های باردار و شیرده
-2 آموزش تغذیه مناسب به خانم های باردار و شیرده
-3 آموزش نحوه مصرف مکمل های ویتامین و املاح در دوران بارداری
-4 ثبت وپی گیری وزن گیری در طول بارداری طبق برنامه زمانبندی تعیین شده
به علت اهمیت پیگیری وکنترل وزن خانم های باردار این موضوع در مبحثی مجزا (فصل دوم) شرح داده
شده است.
-1 ارزیابی وضعیت تغذیه
ارزیابی وضعیت تغذیه خانم های باردار در اولین مراجعه آنان نزد پزشک یا ماما، (اولین ملاقات بارداری) در تامین سلامت مادر و جنین نقش مهمی دارد.
هدف از این ارزیابی شناسایی زنان در معرضخطر سوء تغذیه و ارائه آموزشهای لازم به آنان است. این عوامل خطرزا باید با استفاده از جدول 1 شناسایی شوند.
در این ارزیابی پزشک یا ماما ضمن مرور برخی اطلاعات اولیه خانم باردار در فرم مراقبت بارداری او از جمله سن، وزن، نمایه توده بدنی و تعداد زایمان ها، وضعیت تغذیه خانم باردار مانند مصرف مقادیر کافی از مواد غذایی از هر 4 گروه اصلی و همچنین مکمل های دارویی را از او سوال می کنند و در فرم مراقبت بارداری ثبت می نمایند.
در مورد ارزیابی تغذیه مادران شیرده به علت این که برنامه مدونی برای مراجعات مادران شیرده به مراکز بهداشتی درمانی وجود ندارد لازم است قبل اززایمان به خانم های باردار اهمیت تغذیه و مصرف انواع موادغذایی در دوران شیردهی خصوصا" انواع لبنیات به میزان کافی در روز آموزش داده شود.
-2 اصول تغذیه صحیح
تغذیه صحیح و مناسب به معنی بیشتر خوردن نیست و خانم های باردار و شیرده می توانند بدون داشتن رژیم مخصوصو جداگانه مقدار بیشتری از غذای خانواده را نسبت به قبل از دوران بارداری مصرف کنند.
خانم های باردار و شیرده هم باید مانند سایر افراد خانواده هر روز از 4 گروه غذایی اصلی استفاده کنند. آنچه که در تغذیه خانم باردار اهمیت دارد رعایت تنوع و تعادل در مصرف مواد غذایی میباشد.چگونه می توان تعادل و تنوع را در برنامه غذایی روزانه رعایت نمود؟
بهترین راه برای اطمینان از مصرف متعادل و متنوع مواد غذایی در روز استفاده از همهگروههای اصلی غذایی یعنی گروه نان و غلات، گروه میوه ها و سبزیها، گروه شیر و لبنیات و گروه گوشت، تخم مرغ، حبوبات و مغزها است.
تعادل به معنی مصرف مقادیر کافی از مواد غذایی است و تنوع یعنی مصرف انواع مواد غذایی که در گروههای غذایی قرار دارند. در هر گروه غذایی، مواد غذایی با ارزش غذایی تقریبا” یکسان قرار دارند و می توان از یکی بجای دیگری استفاده کرد.
الف - گروههای غذایی اصلی
-1 گروه نان و غلات:
این گروه منبع عمده تامین انرژی مورد نیاز روزانه است و شامل انواع نان، برنج، ماکارونی، رشته، گندم، جو، ذرت و ...... می باشد.
7 سهم یا واحد - مقدار توصیه شده مواد غذایی این گروه برای خانم های باردار و شیرده 11 در روز است که هر سهم معادل یک برش نان سنگک، تافتون یا بربری به اندازه یک کف دست (حدود 10 سانتی متر مربع یا حدود 30 گرم) یا 4 برش نان لواش به همین میزان و یا نصف تا سه x10 چهارم لیوان غلات پخته شده مانند برنج یا ماکارونی می باشد.
-2 گروه میوه ها و سبزی ها:
و املاح معدنی و فیبر می C و A این گروه منبع عمده تامین ویتامین ها به ویژه ویتامین های
باشد.
الف) میوه ها:
انواع میوه شامل سیب، انگور، گیلاس، گلابی، طالبی، هندوانه، انواع مرکبات و ... است.
3 سهم در روز استفاده نمایند. هر سهم از - خانم های باردار باید از میوه های مختلف بطور متوسط 4
میوه ها معادل یک عدد سیب یا پرتقال یا موز متوسط یا نصف لیوان کمپوت یا میوه پخته یا 3 عدد زردآلو یا نصف لیوان حبه انگور (معادل یک خوشه کوچک انگور) یا یک چهارم طالبی متوسط یا نصف لیوان آب میوه یا یک سوم لیوان آب لیمو ترش یا 2 قاشق غذاخوری میوه خشک (مثل انواع برگه ها) می باشد.
ب) سبزی ها:
شامل انواع سبزی های برگی، هویج، گوجه فرنگی، کدو، سیب زمینی، خیار، کلم،قارچ، شلغم، چغندر، انواع جوانه ها و…می باشد.مقدار توصیه شده از سبزی ها برای خانم های 4 سهم در روز است که هر سهم معادل یک لیوان سبزی خام برگ - باردار و شیرده بطور متوسط 5دار یا سالاد سبزیجات (شامل گوجه فرنگی، کاهو، کلم، فلفل سبز دلمه ای و….) یا نصف لیوان
سبزیهای پخته می باشدگروه شیر و لبنیات:
می باشد که B و 2 A این گروه منبع عمده تامین کلسیم، فسفر، پروتئین و ویتامین های
برای رشد و استحکام دندان ها و استخوان ها ضروری است. مواد این گروه شامل شیر ،ماست، پنیر،
بستنی وکشک می باشد.
3 سهم از مواد غذایی این گروه در روز - در دوران بارداری و شیردهی مصرف حداقل 4
45 گرم پنیر کم چرب (معادل - توصیه می شود. هر سهم معادل یک لیوان شیر یا یک لیوان ماست یا 60
1 لیوان بستنی می باشد. / دو قوطی کبریت) یا یک لیوان کشک یا 5
-4 گروه گوشت، تخم مرغ،حبوبات و مغزها:
این گروه منبع عمده تامین پروتئین و املاحی نظیر آهن و روی است. مواد این گروه شامل
انواع گوشت سفید و قرمز، ماهی، دل، جگر، تخم مرغ، عدس، حبوبات مثل نخود و لوبیا و مغزها مثل
پسته، بادام، گردو و… می باشد.
مقدار توصیه شده از مواد این گروه برای خانم های باردار و شیرده حدودا” 3 سهم در روز
است که هر سهم معادل 60 گرم گوشت قرمز یا ماهی یا مرغ یا نصف لیوان حبوبات خام یا یک لیوان
حبوبات پخته یا دو عدد تخم مرغ یا نصف لیوان از مغزها می باشد.
گروه متفرقه:
به غیراز گروههای غذایی اصلی، یک گروه متفرقه نیز وجود دارد که شامل انواع قندها و چربی
ها مثل قند و شکر، شیرینی، روغن، کره، خامه، نمک، شکلات، سس مایونز، انواع مرباها، نوشابه های
گازدار، انواع ترشی ها و شورها و غیره می باشد. بطور کلی مصرف مواد این گروه در حداقل مقدار
توصیه می شود. توجه شود نمک مصرفی در پخت غذا و سر سفره حتما" باید یددار باشد.
ب- انرژی و مواد مغذی مورد نیاز در دوران بارداری و شیردهی
انرژی ::
انرژی مصرفی مادر باردار علاوه بر تامین انرژی مورد نیاز مادر و افزایش کار قلب و
عروق،صرف رشد جنین ،جفت و رحم می شود. به منظور تامین افزایش وزن کافی، ذخیره چربی و
پیشگیری از سوخت پروتئین ، نیاز به انرژی در سه ماهه دوم و سوم بارداری به طور متوسط 300
کیلوکالری در روز افزایش می یابد و توزیع آن به شکلی است که در 14 هفته اول روزانه 150
کیلوکالری و از هفته 15 تا زمان زایمان 350 کیلوکالری افزایش نیاز وجود دارد. بنابراین مقدار غذای
مصرفی در سه ماهه دوم و سوم باید بیشتر از سه ماهه اول باشد تا کالری مورد نیاز خانم باردار
تامین شود. البته در موارد چند قلویی، شیردهی همزمان با بارداری، کم وزنی پیشاز بارداری و افزایش
وزن ناکافی در دوران بارداری انرژی و حتی ریزمغذی های بیشتری مورد نیاز می باشد. در این
صورت از انواع مواد غذایی به مقدار بیشتری باید مصرف شود. نسبت منابع تامین کننده انرژی در
55 % از کربوهیدرات ها و - 15 % از پروتئین ها ، 60 - دوران بارداری مشابه پیش از بارداری است: 20
کمتر از 30 % از چربی ها.
مطالب پیشنهادی
ظروف یک بار مصرف ومشکلات آن بر سلامت
اثرات امواج تلفن همراه بر سلامت افراد
کنترل آلاینده ها از طریق فن اوری نانو تکنولوژی
اثر شنهای روان یا غبار غلیظ بر سلامت انسان
آثار جانبی تشعشع لامپ های کم مصرف بر چشم و پوست
چرا ضریب هوشی کودک به مادر بستگی دارد؟
پرفشاری خون در دوران بارداری و اختلالات مربوط به آن مانند پره اکلامپسی (مسمومیت بارداری) در 10 درصد بارداری ها مشاهده می شود.
فشارخون بالا در دوران بارداری موجب کاهش ضریب هوشی (IQ) کودک می شود.
مطالعات محققان فنلاندی نشان داد بالا بودن فشارخون مادر در دوران بارداری، اثرات منفی بر مهارت تفکر کودک دارد و این اختلال تا دوران بزرگسالی ادامه می یاید.
این محققان معتقدند که پرفشاری خون در دوران بارداری و اختلالات مربوط به آن مانند پره اکلامپسی (مسمومیت بارداری) در 10 درصد بارداری ها مشاهده می شود و محیط رشد جنین در درون رحم را تحت تاثیر قرار می دهد. کاهش توانایی تفکر حتی در دوران سالمندی نیز ریشه در دوران جنینی دارد چرا که تکامل ساختار و عملکرد مغز در این دوران انجام می شود.
در این مطالعه تاریخچه پزشکی و فشارخون 398 مادر در دوران بارداری بررسی شد. پسران این مادران در بین سال های 1934 تا 1944 متولد شده بودند. مهارت تفکر این مردان در سن 20 سالگی و سپس در 69 سالگی مورد ارزیابی دوباره قرار گرفت. این ارزیابی ها شامل استدلال ریاضی، ارتباط چشمی و محیطی و مهارت های گفتاری بود.
بر اساس نتایج، در مردانی که مادرانشان مبتلا به پرفشاری خون در دوران بارداری بودند، نتیجه تست های مهارت تفکر در 20 و 69 سالگی، 3.46 نمره کمتر از سایر مردان بود. همچنین در این مردان روند کاهش نمره به ویژه در مورد تست های استدلال ریاضی، در فاصله 20 سالگی تا 69 سالگی بیشتر بود.
محققان این طور نتیجه گرفتند که پرفشاری خون در دوران بارداری موجب کاهش توانایی ادراک و شناخت در کودک شده و در این افراد با افزایش سن، کاهش قابلیت ادراک بیشتر از سایر افراد مشاهده می شود.
در حقیقت می توان این طور نتیجه گرفت که پایین بودن توانایی ادراک و کاهش این مهارت با افزایش سن، ریشه در دوران جنینی دارد.
منبع : سیمرغ
مطالب پیشنهادی
ظروف یک بار مصرف ومشکلات آن بر سلامت
اثرات امواج تلفن همراه بر سلامت افراد
کنترل آلاینده ها از طریق فن اوری نانو تکنولوژی
اثر شنهای روان یا غبار غلیظ بر سلامت انسان
آثار جانبی تشعشع لامپ های کم مصرف بر چشم و پوست
بارداری و مشکلات شایع تغذیه ای
وبلاگ زیر جهت دریافت مقالات علمی و افزایش اگاهی شما عزیزان ایجاد شده است
مشکلات شایع تغذیه ای در دوران بارداری
1ـ حالت تهوع
در سه ماه اول بارداری حالت تهوع و استفراغ به خصوص در هنگام صبح شایع تراست. استفراغ و تهوع شدید در اوایل دوران بارداری موجب کمبود انرژی و پروتئین می شود و کمبود املاح و ویتامینها را به دنبال دارد.
توصیه هایی برای برطرف کردن حالت تهوع دوران بارداری:
* تازه نگه داشتن هوای اتاق
* جلوگیری از ایجاد هر نوع بو (حتی بوی غذا)
* خوردن غذاهای سرد
* آهسته از رختخواب بلند شدن و 20 تا 30 دقیقه دراز کشیدن قبل از بلند شدن از تختخواب
* گذاشتن کمی نان خشک یا بیسکویت دردهان قبل از بلند شدن
* مصرف کردن شش وعده غذا به جای سه وعده غذا و کم کردن حجم غذا در هر وعده و پرهیز از گرسنه ماندن
* عدم مصرف حجم زیاد مایعات و مصرف مایعات در بین وعده های اصلی
* پرهیز از غذاهای پرچرب، ادویه دار و غذاهای نفخ آور
* غذاهایی مثل آب میوه، کمی نوشابه گاز دار، دوغ، لواشک آلو یا آلبالو، نان خشک و آبلیمو به برطرف شدن حالت تهوع کمک می کند.
* تجویز دارو توسط پزشک که رایج ترین این داروها ویتامین B6 است.
2 ـ ترش کردن یا سوزش معده:
این حالت در دوران بارداری بیشتر بعد از صرف غذا به وجود می آید. به علت افزایش حجم رحم به معده فشارآمده و در نتیجه مقادیری از اسید معده به همراه مواد غذایی از معده وارد مری می شود.
* راه حل مناسب برای برطرف کردن سوزش معده، افزایش تعداد وعده های غذا به 4 یا 6 بار در روز و کم کردن حجم وعده های غذایی، پوشیدن لباسهای گشاد و آهسته جویدن غذا می باشد.
* زنان باردار پس از صرف غذا نباید دراز بکشند و بهتراست از خوابیدن به پشت بپرهیزند و موقع استراحت از بالشهای بزرگ زیر سرخود استفاده کنند.
3 ـ یبوست و بواسیر:
مشکلات دفعی معمولاً در اواخر دوران بارداری مشاهده می شود و بیشتر به علت کاهش فعالیت فیزیکی و بزرگ شدن رحم و جنین که باعث فشار روی رگها و روده بزرگ می شود ایجاد می گردد و اغلب موجب خونریزی از مقعد می گردد. برای پیشگیری از یبوست باید:
* میوه ها و سبزیها را بیشتر مصرف کنید.
* از نان سبوس دار بیشتر استفاده کنید.
* فعالیت بدنی خود را با اجازه پزشک افزایش دهید (پیاده روی بهترین ورزش برای زن باردار است ).
* استراحت و خواب کافی داشته باشید.
* مقدار مصرف مایعات را افزایش دهید.
4 ـ دیابت بارداری :
این نوع دیابت به طور معمول بعد از هفته بیستم بارداری اتفاق می افتد و معمولاً از هر صد نفر خانم 5 تا 10 نفر به آن مبتلا می شوند. درعین حالی که علایم این عارضه به بیماری قند معمولی شبیه است (مانند وجود قند در ادرار و افزایش قند خون) ولی میزان قندخون در بیماریِ قندِ دوران بارداری به اندازه دیابت معمولی نمی رسد.
نوزادان متولد شده از مادران مبتلا به دیابت دوران بارداری، بیشتر در معرض خطر مرگ و میر جنینی و تولد نارس می باشند و اگر بارداری به طورکامل طی شود، کودکان دارای وزن زیاد و درشت می باشند. این مادران در معرض خطر دیابت نوع دو درآینده می باشند.
برای شناسایی زنان باردار مبتلا به دیابت بارداری باید بین هفته های 24 تا 28 حاملگی برای کلیه زنان باردار آزمایش قند خون انجام شود.
برای کنترل این نوع دیابت می توان :
1 ـ با تنظیم رژیم غذایی کالری دریافتی را کنترل کرده و برای جلوگیری از افزایش قند، قندهای ساده را از رژیم غذایی حذف کرد.
2 ـ تمرینهای ملایم ورزشی را انجام داد تا نیاز کمتری به انسولین درمانی باشد.
نکات مهم در تغذیه دوران بارداری:
* در سراسر بارداری باید از عواملی که ممکن است روی جنین اثرات نامطلوب بگذارد پرهیزکنید. کشیدن سیگار و حتی قرار گرفتن در معرض دود سیگار، استفاده از داروهای بدون تجویز پزشک و مصرف یکسری داروهای گیاهی در این دوران می تواند اثرات نامطلوبی داشته باشد.
* از تماس مستقیم دست با گوشت خام و مصرف گوشت نیم پز خودداری کنید. اینکارخطر ابتلا به ترکسوپلاسموز را افزایش می دهد که برای جنین بسیار مضر است.
* میوه ها و سبزیجات خام را قبل از مصرف به خوبی ضدعفونی کنید.
* قهوه و شکلات مایع به دلیل داشتن کافئین بالا نباید بیش از 2 فنجان در روز مصرف شود.
* محدودیت نمک برای کنترل ادم زنان باردار توصیه نمی شود و مصرف نمک به میزان 5 تا 6 گرم (یک قاشق مرباخوری) در روز متعادل است.
* بهتراست از خوردن کنسروها، آبمیوه های پاکتی، سوسیس ـ کالباس و سوپ های آماده خودداری کنید. این محصولات به دلیل داشتن انواع نگهدارنده، رنگ ها و شیرین کننده ها اثرات نامطلوبی دارند.
* در رژیم غذایی زن باردار باید قد، وزن، سن، فعالیت جسمی، سلامتی و درگیریهای روحی و روانی زن باردار در نظر گرفته شود.
* رساندن وعده های غذایی به 4 تا 6نوبت در روز و کم کردن حجم غذا در هر وعده، در ساعات معین غذا خوردن، آهسته خوردن و جویدن کامل غذا، استراحت کردن چند ذقیقه قبل و بعد از مصرف غذا، عدم استعمال دخانیات و عدم نوشیدن مشروبات الکلی توصیه می شود.
* نخوردن غذاهای سنگین و چرب و غذاهای ناسازگار با مزاج، خواب کافی در شب و مراجعه منظم به دندانپزشک از سوء هاضمه تا حد زیادی می کاهد.
* مصرف غلات سبوس دار و غلات همراه با حبوبات مثل عدس پلو مفیدتر است. مقدار مناسب مایعات در این دوران 6 تا 8 لیوان در روز می باشد.
* چنانچه خانمهای باردار در طول بارداری و به خصوص در سه ماهه آخر به اندازه کافی وزن اضافه نکرده باشند، می توانند از نان، برنج، ماکارونی و سیب زمینی بیشتری استفاده کنند. خانمهای باردار باید توجه داشته باشند که افزایش ناگهانی وزن خطرناک است و به محض مشاهده افزایش وزن ناگهانی یا ورم دست و صورت به پزشک مراجعه کنند.
* رژیم لاغری در دوران بارداری توصیه نمی شود و بهتراست قبل از بارداری وزن را به حد طبیعی برسانند.
* استفاده از غذاهایی که باعث نفخ می شوند، برای زنان باردار مناسب نیست.
* زنان باردار باید سه ماه قبل از بارداری یا به محض اطلاع از بارداری یک روز در میان از یک عدد قرص اسیدفولیک که برای رشد سیستم عصبی جنین ضروری است مصرف کنند و اینکار را تا پایان ماه چهارم ادامه دهند. بعد از ماه چهارم مصرف مکمل ها طبق دستور پزشک ادامه خواهد یافت.
* در صورتیکه ازشروع ماه پنجم قرصهای مولتی ویتامین مصرف نشود، بایستی مصرف اسید فولیک همچنان تا پایان بارداری ادامه یابد.
* کلیه زنان بارداراز پایان ماه چهارم بارداری تا سه ماه بعد از زایمان روزانه یک عدد قرص آهن مصرف کنند.
* مادران باردار باید مکمل های تجویز شده را به صورت مرتب مصرف کنند.
بهتر است مکمل آهن در فواصل وعده های غذایی مصرف شده و از مصرف آن به همراه شیر، چای و قهوه خودداری گردد. مصرف مکمل ها به خصوص مکمل آهن ممکن است باعث عوارضی مثل حالت تهوع، یبوست و سوزش سر دل شود ولی این عوارض گذرا بوده و به دلیل اهمیت سلامتی جنین نباید مصرف مکمل ها را قطع کرد. اگر حالت تهوع شدید است می توان مکمل آهن را همراه غذا نیز مصرف کرد. مکمل اسید فولیک نیز همراه غذا بهتر جذب می شود.
قابل توجه زنان باردار:
اگر یک یا چند مورد hاز موارد زیر را در خود مشاهده کردید، در معرض خطر سوء تغذیه هستید و نیاز به مراقبت ویژه داشته و باید تحت نظر پزشک متخصص قرار بگیرید:
* کم بودن وزن قبل از حاملگی
* کم بودن میزان افزایش وزن در دوران بارداری
* کوتاهی قد کمتر از 145 سانتیمتر در دوران بارداری
* سابقه تولد نوزاد کم وزن
* حاملگی قبل از 18 سالگی و بعد از 35 سالگی
* حاملگی های مکرر، خصوصاً با فاصله کم
* ابتلا به بیماری های مزمن نظیر بیماری های قلبی، کلیوی، دیابت و فشار خون
* ابتلا به بیماری های مختلف نظیر مالاریا و سل
* عدم برخورداری از خدمات و مراقبت دوران بارداری
* فعالیت بدنی زیاد مثل کار سخت در مزرعه و ایستادن طولانی در محیط کار
* به طورکلی زنان باردار باید از بدو بارداری تا هفته 30-28 بارداری باید به طور ماهانه به پزشک مراجعه کنند. هفته 36-30 هر دو هفته یکبار و از هفته 36 به بعد هفته ای یکبار فشارخون، وزن، آزمایش ادرار، ضربان قلب، جنین و ورم باید کنترل شده و آموزش تغذیه نیز داده شود.
منبع: راسخون
مطالب پیشنهادی
ظروف یک بار مصرف ومشکلات آن بر سلامت
اثرات امواج تلفن همراه بر سلامت افراد
کنترل آلاینده ها از طریق فن اوری نانو تکنولوژی
اثر شنهای روان یا غبار غلیظ بر سلامت انسان
آثار جانبی تشعشع لامپ های کم مصرف بر چشم و پوست
بارداری و آرایش
وبلاگ زیر جهت دریافت مقالات علمی و افزایش اگاهی شما عزیزان ایجاد شده است
آرایش در بارداری و تاثیر آن بر جنینمادر شما، تمامی دوستانتان و بسیاری از زنان قبل از شما باردار شدهاند و در عین حال که از وسایل آرایشی استفاده میکردند کودکان سالم و قوی به دنیا آوردند. گرچه تاثیرات خود را بر روی پوست نشان میدهد اما میتوان آثار آن را درون ارگانیسمها پیدا کرد. در زنان باردار نیز ممکن است این مواد خود را به جنین برسانند.
محققان توصیه میکنند اگر باردارید و در خانواده افرادی مبتلا به آلرژی، سرطان یا بیماریهای عصبی مثل آلزایمر هستند، مصرف برخی مواد آرایشی را کنار بگذارید.
در اینجا برخی از ترکیباتی که میتوانند به شما و جنینتان آسیب برسانند را معرفی و دلیل استفاده نکردن از آن را برای شما توضیح میدهیم.
* پارافین :
پارافین مدتها به عنوان نگهدارنده به طور مرتب مورد استفاده قرار میگرفت اما تحقیقات بیشماری نشان داده است که پروفیل- پارافین میتواند سرطانزا باشد و بر سیستم غدد داخلی تاثیر بگذارد.
* فتالاتها:
فتالاتها در مواد آرایشی بر افزایش نفوذ مواد فعال داخل پوست و تغییر نکردن الکل در عطرها تاثیر میگذارند. فتالاتها میتوانند شکلگیری سلولهای بیضه در جنین پسر را مختل کنند.
* آلومینیوماین مواد در دئودرانتها، شیرپاککنها، پیلینگ و لاک ناخن موجود است و میتواند سبب بروز آلزایمر و سرطان پستان شود.
* دیگر مواد پرخطر مواد آرایشی حاوی رنگهای مصنوعی و حلالهایی مثل نفوکسیتانول و بسیاری مواد آرایشی است که میتواند به بدن آسیب برساند.
* چه کنیم؟بهترین راهحل استفاده نکردن از محصولات آرایشی در دوران بارداری است. اما راهحل دیگری هم وجود دارد و آن استفاده از محصولات آرایشی بیو است. بهتر است اگر میخواهید بدنتان را چرب کنید از روغنهای گیاهی به جای کرمهای آرایشی استفاده کنید .
منبع : salamat.ir
مطالب پیشنهادی
ظروف یک بار مصرف ومشکلات آن بر سلامت
اثرات امواج تلفن همراه بر سلامت افراد
کنترل آلاینده ها از طریق فن اوری نانو تکنولوژی
اثر شنهای روان یا غبار غلیظ بر سلامت انسان
آثار جانبی تشعشع لامپ های کم مصرف بر چشم و پوست
بارداری و مصرف لوازم آرایشی و بهداشتی
وبلاگ زیر جهت دریافت مقالات علمی و افزایش اگاهی شما عزیزان ایجاد شده است
مصرف لوازم آرایشی زنان باردار باعث شکاف کام و لب شکری نوزادان میشود
به گزارش سلامت نیوز صلاح الدین دلشاد، مدیر عامل موسسه حمایت از کودکان با ناهنجاریهای مادرزادی(محکم) در گفتوگو با فارس، افزود: لب شکری، شکاف کام و ناهنجاری منینگوسل(ناهنجاری دستگاه عصبی و نخاعی مادزادی) شایعترین ناهنجاریهای مادرزادی در کشور هستند.
وی ادامه داد: بسیاری از این ناهنجاریها با آزمایش مایع آمونیاکی توسط زنان فوق تخصص بیماریهای جنین تا قبل از 4 ماهگی در هفتههای 12 تا 16 ماهگی بارداری یا انجام سونوگرافی در هفتههای 22 تا 33 بارداری قابل تشخیص است.
وی ادامه داد: متأسفانه هنوز شیوع ناهنجاریهای مادرزادی در کشور ما بالاست و باید اقدامات قابل توجهی برای گسترش مراکز تشخیصی و اقدامات پیشگیرانه در کشور انجام شود.
وی گفت: مسئله دیگر اقدامات و تجهیزاتی است که برای زایمان این نوزادان لازم است و متأسفانه در کشور ما این امکانات بسیار محدود است به همین علت قرار است پروتکل زایمان کودکان با ناهنجاری مادرزادی با همکاری وزارت بهداشت تدوین شود. مرکز مجهزی نیز قرار است برای تولد این نوزادان که هم امکانات لازم برای نجات نوزاد و هم مادر را داشته باشد در مرکز طبی کودکان در مجتمع بیمارستانی امام خمینی(ره) دایر شود.
وی افزود: عوامل شیمیایی مانند مصرف سیگار و استفاده از لوازم آرایشی زنان در ماههای اول بارداری و نیز مصرف الکل از مهمترین عوامل ابتلای جنین به عارضه لب شکری و شکاف کام است که در کنار عوامل ژنتیک مطرح است.
دلشاد اضافه کرد: مهمترین اقدام برای پیشگیری از این ناهنجاریها مراجعه به پزشک قبل از ازدواج و بارداری و شروع به مصرف قرصهای اسید فولیک از چند ماه قبل از بارداری و انجام آزمایشهای تشخیصی برای مادرانی است که به علت زمینه خانوادگی یا عوامل ژنتیکی و محیطی بیشتر در معرض این ناهنجاریها برای نوزادانشان هستند.
وی گفت: متأسفانه برخی مادران با وجود تأکید پزشکان برای مصرف قرص اسید فولیک قبل و حین بارداری این قرصها را به صورت مرتبط مصرف نمیکنند.
مدیر عامل موسسه خیریه حمایت از کودکان با ناهنجاری مادرزادی اضافه کرد: این موسسه 32 ناهنجاری مادرزادی را تحت پوشش دارد و برای نوزادانی که با یکی از این ناهنجاریها متولد شوند علاوه بر پذیرش سریع در مراکز فوق تخصصی جراحی در صورتی که مشکل مالی داشته باشند، هزینههای درمانی آنان را نیز پرداخت می کند.
وی ادامه داد: این موسسه قرار است با همکاری خیرین برای پیشگیری از بروز ناهنجاریهای مادرزادی کلینیک جنین را با حضور متخصصان مختلف مانند متخصص زنان، نوزادان، جراحان اطفال، ژنتیک، اورولوژی اطفاف، سونوگرافی، رادیوگرافی و جنین شناسی در منطقه سعات آباد تهران دایر کند که اقدامات اولیه آن انجام شده و امیدواریم تا 2 سال آینده به بهرهبرداری برسد.
مطالب پیشنهادی
ظروف یک بار مصرف ومشکلات آن بر سلامت
اثرات امواج تلفن همراه بر سلامت افراد
کنترل آلاینده ها از طریق فن اوری نانو تکنولوژی
اثر شنهای روان یا غبار غلیظ بر سلامت انسان
آثار جانبی تشعشع لامپ های کم مصرف بر چشم و پوست
خانم های باردار و لوازم آرایش
وبلاگ زیر جهت دریافت مقالات علمی و افزایش اگاهی شما عزیزان ایجاد شده است
مصرف لوازم آرایشی به ویژه لوازم آرایشی شیمیایی برای مادران باردار به ویژه در 4 ماه اول بارداری توصیه نمیشود. استفاده از لوازم آرایشی کاملا گیاهی برای جنین مشکلی ایجاد نمیکند اما جیوه و الکل موجود در لوازم آرایش با مواد شیمیایی تاثیر جبرانناپذیری بر جنین میگذارد که سبب ناهنجاریهای مادرزادی خواهد شد. مادران از رژلبهای حاوی مواد شیمیایی در 4 ماه اول بارداری استفاده نکنند
و در ماههای بعدی نیز در زمینه استفاده از لوازم آرایش احتیاط به خرج دهند مگر این که از گیاهیبودنش مطمئن باشند، زیرا لوازم آرایشهایی وجود دارد که کاملا گیاهی و مواد شیمیایی در آن به کار نرفته است. در رابطه با استفاده نکردن زنان باردار از کرمهای ضدآفتاب تا به امروز هیچ دلیل ثبت شدهای وجود ندارد. مواد شیمیایی موجود در کرمهای ضدآفتاب از طریق پوست جذب میشود و به هر میزانی که باشد به مادر یا جنین آسیبی میرساند اما اگر مادران عزیز میخواهند که جوانب احتیاط را رعایت کنند، بهتر است از کرمهای ضدآفتاب غیرشیمیایی بهره ببرند. مادران جوان بهتر است بدانند استفاده از رنگ مو (به ویژه رنگهای تیره) در سه ماهه اول و حتی سه ماهه دوم بارداری خطرناک است، زیرا مواد شیمیایی موجود در رنگها به ویژه پارافنیلن دیآمین میتواند از طریق پوست جذب شود و برای جنین خطرآفرین باشد.
مطالب پیشنهادی
ظروف یک بار مصرف ومشکلات آن بر سلامت
اثرات امواج تلفن همراه بر سلامت افراد
کنترل آلاینده ها از طریق فن اوری نانو تکنولوژی
اثر شنهای روان یا غبار غلیظ بر سلامت انسان
آثار جانبی تشعشع لامپ های کم مصرف بر چشم و پوست
بارداری و خطر لوازم آرایشی
وبلاگ زیر جهت دریافت مقالات علمی و افزایش اگاهی شما عزیزان ایجاد شده است
رییس مرکز بهداشت خراسان رضوی گفت مصرف زیاد لوازم آرایشی در زنان باردار سبب آسیب به جنین میشود. دکتر رضا سعیدی تصریح کرد: برخی از مواد آرایشی حاوی مواد شیمیایی از جمله هورمون پروژسترون است که این هورمون از سطح پوست جذب میشود و سبب برهم خوردن تعادل هورمونی در بدن زنان و در نتیجه آسیب به جنین میشود.
وی با بیان اینکه، مواد آرایشی که دارای رنگ است سبب بروز آلرژی و حساسیت در فرد میشود، تصریح کرد استفاده از مواد آرایشی مخصوص پلک و چشم مانند سرمه در بزرگسالان و حتی کودکان موجب عفونت چشمی در آنان میشود. سعیدی اظهار کرد متاسفانه مواد آرایشی در برخی کشورها بسیار پرطرفدار است.
وی اذعان کرد لوازم آرایشی در بعضی کشورهای همسایه از جمله پاکستان تولید و با مارک معتبر به سایر کشورها صادر میشود. وی ادامه داد مواد آرایشی که به صورت قاچاق وارد کشور میشود تقلبی یا حاوی سرب و مضر هستند.
استفاده از محصولات آرایشی را در دوران بارداری محدود کنید
: استفاده از محصولات آرایشی به ویژه در سه ماه نخست بارداری که ارگانهای جنین شکل میگیرد، باید محدود شود.
انواع ادکلن و عطر، رژلب، کرم پودر، تافت و اسپری مو بهتر است تا حد امکان در دوران بارداری استفاده نشود.
انواع کرمهای ضدآفتاب نیز در دوران بارداری متفاوت است و باید زنان باردار از ضد آفتابهای بدون جاذبهای شیمیایی نظیر ضد آفتابهای فیزیکال یا مخصوص کودکان استفاده کنند.
بارداری و رنگ کردن مو
وبلاگ زیر جهت دریافت مقالات علمی و افزایش اگاهی شما عزیزان ایجاد شده است
اگر شما قبل از باردار شدن موهایتان را رنگ کرده اید احتمالا میخواهید بدانید که آیا این کار درست بوده است یا نه و آیا آسیبی به شما و جنین شما خواهد رساند یا نه؟
متاسفانه پاسخ آسان و صریحی برای این سوال وجود ندارد. پوست کف سر بسیار جاذب است هنگام رنگ کردن مقدار کمی از مواد شیمیایی رنگ وارد جریان خون شما می شود. دانشمندان در مطالعات و آزمایشاتی که بر روی حیوانات انجام داده اند، مواد شیمیایی مو را با ناقص الخلقه شدن نوزادان مرتبط دانسته اند.
به هر حال، این مساله وقتی پیش می آید که دفعات رنگ زدن ها بسیار زیاد باشد و موهای شما زیاد در معرض رنگ شیمیایی قرار بگیرند. در عین حال بر اساس مطالعاتی که بر روی انسان ها انجام شده رنگ کردن مو هنگام بارداری مطمئن و بدون خطر می باشد و هیچگونه آسیبی به جنین وارد نمیکند. اما واقعیت این است که هنوز تحقیقات پایان نیافته و جواب صددرصد و مشخصی برای این سوال وجود ندارد. بسیاری از پزشکان توصیه می کنند خانمهای باردار برای رنگ کردن موهایشان تا سه ماهه دوم یا سوم صبر نمایند. چون سه ماهه اول زمان شکل گیری جنین و پیشرفت سلولهای اولیه جنین می باشد و جنین بسیار حساس و آسیب پذیر است. در ضمن ترجیحا می توانید به جای رنگ کردن کل موها از “های لایت" کردن استفاده کنید زیرا های لایت نیاز زیادی به رنگ و مواد شیمیایی ندارد و کمتر هم با پوست سر تماس دارد در نتیجه پوست کف سر رنگی نمی شود. این روش می تواند تا حدی مطمئن تر از رنگ کردن تمام موها باشد.
استفاده از کرمهای ضدآفتاب در زمان بارداری
هیچ دلیل ثبت شده ای وجود ندارد که مواد شیمیایی موجود در کرمهای ضد آفتاب که از طریق پوست جذب می شوند به هر میزانی که باشد به مادر یا به جنین آسیبی رسانده باشد.
اگر شما بخواهید که بیش از حد محتاط باشید می توانید از یک نوع کرم ضدآفتاب غیرشیمیایی استفاده نمایید.
استفاده از لوسیون های حمام آفتاب در زمان بارداری
برخلاف عقیده، عموم و شایعات موجود در بین مردم استفاده از لوسیون های حمام آفتاب (برنزه کننده ها) کمتراز خود آفتاب گرفتن ضرر دارد. سوختگی ها و برنزه شدگی های پوست احتمال بوجود آمدن چین و چروک را در پوست زیاد می کند. حال دیگر مهم نیست چگونه این سوختیها روی پوست بوجود آمده باشند .
تابش خورشید (آفتاب) برروی پوست صورت و پیشانی باعت بروز لکه هایی در صورت می شود که این امر در زنان باردار که خود به دلیل تغییرات هورمونی مستعد به وجود آمدن لک هستند بیشتر نمود پیدا می کنند. بنابراین به زنان باردار توصیه می شود که در صورت امکان کمتر در معرض آفتاب و نور مستقیم خورشید قرار گیرند.
استفاده از کرمهای ضدآفتاب در زمان بارداری
هیچ دلیل ثبت شده ای وجود ندارد که مواد شیمیایی موجود در کرمهای ضد آفتاب که از طریق پوست جذب می شوند به هر میزانی که باشد به مادر یا به جنین آسیبی رسانده باشد. اگر شما بخواهید که بیش از حد محتاط باشید می توانید از یک نوع کرم ضدآفتاب غیرشیمیایی استفاده نمایید.
فر کردن دائمی و صاف کردن مو در زمان بارداری
مانند رنگ کردن این دو کار نیز با مواد شیمیایی ارتباط دارد و با پوست سر شما تماس پیدا می کند در نتیجه در پوست شما جذب خواهند شد. بیشتر تحقیقات (البته تحقیقات محدود) نشان داده اند که فر کردن و صاف کردن مو ضرری برای شما نخواهد داشت اما بهتر است تا سه ماهه دوم یا سوم صبر کنید.
مطالب پیشنهادی
ظروف یک بار مصرف ومشکلات آن بر سلامت
اثرات امواج تلفن همراه بر سلامت افراد
کنترل آلاینده ها از طریق فن اوری نانو تکنولوژی
اثر شنهای روان یا غبار غلیظ بر سلامت انسان
آثار جانبی تشعشع لامپ های کم مصرف بر چشم و پوست
بارداری و مصرف کدام مواد آرایشی
وبلاگ زیر جهت دریافت مقالات علمی و افزایش اگاهی شما عزیزان ایجاد شده است
یک متخصص پوست و مو میگوید: به مادران باردار توصیه میکنیم تا برای پیشگیری از حساسیت تا حد امکان از مصرف لوازم آرایشی و به خصوص رنگ کردن مو در دوران بارداری بپرهیزند.
امیر هوشنگ احسانی متخصص پوستومو گفت: هیچ منبع علمی در دنیا که نشان دهد مصرف لوازم آرایشی مانند رژلب، کرم پودر و غیره برای مادر باردار و جنین مشکل آفرین است وجود ندارد. وی ادامه داد: اما به دلیل امکان بروز حساسیت در این دوران و اینکه مادر امکان استفاده از دارو برای برطرف شدن حساسیت را ندارد توصیه میکنیم از مصرف لوازم آرایشی برای چشم و لب تا حد امکان پرهیز شود. این متخصص پوست و مو بر این نکته تاکید کرد که در عین حال تغییرات هورمونی در دوران بارداری پوست را مستعد و آسیبپذیرتر میکند که باید مراقبتهای لازم را انجام داد.
احسانی در پاسخ به اینکه استفاده از اسپرهای ضد عرق و مام ها نیز گفت: یک باور غلط در بین جامعه رایج شده که آلومینیوم موجود در اسپری یا مامرولها ممکن است از طریق غدد لنفاوی زیر بغل سبب ایجاد سرطان سینه شود یا مادران شیرده و باردار را با مشکل مواجه کند در صورتی که آلومینیوم کلراید موجود در مام هیچ مشکلی ایجاد نمیکند.
این عضو هیئت علمی دانشگاه علوم پزشکی تهران به مادران باردار تاکید کرد: از رنگ کردن مو طی 9 ماهه بارداری به شدت بپرهیزند چرا که رنگ تا مقداری از طریق ریشه مو جذب میشود که حاوی آمونیاک بوده و برای جنین مناسب نیست.
گردآوری: گروه سلامت سیمرغ
مطالب پیشنهادی
ظروف یک بار مصرف ومشکلات آن بر سلامت
اثرات امواج تلفن همراه بر سلامت افراد
کنترل آلاینده ها از طریق فن اوری نانو تکنولوژی
اثر شنهای روان یا غبار غلیظ بر سلامت انسان
آثار جانبی تشعشع لامپ های کم مصرف بر چشم و پوست
دوران بارداری و استفاده لوازم آرایش
وبلاگ زیر جهت دریافت مقالات علمی و افزایش اگاهی شما عزیزان ایجاد شده است
بیشتر خانم های باردار از ترک ها و تیرگی پوست بدن و صورت شان خسته می شوند و وقتی سراغ کیف آرایش شان می روند، نگران این می شوند که آیا استفاده از این مواد آرایشی و بهداشتی در دوران بارداری، خطری برای جنین آن ها ایجاد نمی کند...
ترک پوست خانمهای باردار,بارداری و رنگ مو,بارداری و کرم های ضدترک
استفاده لوازم آرایش در دوران بارداری
مراقبت دوران بارداری-استفاده لوازم آرایش در دوران بارداری
تا کنون هیچ شواهد ثبت شده ای وجود ندارد که مواد شیمیایی موجود در کرم های ضدآفتاب که از طریق پوست جذب می شوند، به مادر یا به جنین آسیبی رسانده باشد. اگر می خواهید خیلی محتاط باشید، بهتر است از یک کرم ضدآفتاب غیرشیمیایی استفاده نمایید.
بارداری و برنزه کننده ها
استفاده از لوسیون های حمام آفتاب (برنزه کننده ها) کمتر از خود آفتاب گرفتن ضرر دارد. سوختگی ها و برنزه کردن پوست احتمال ایجاد چین و چروک را در پوست زیاد می کند. تابش مستقیم خورشید روی پوست صورت و پیشانی سبب ایجاد لکه هایی در صورت می شود که در زنان باردار که به دلیل تغییرات هورمونی مستعد به وجود آمدن لک هستند، بیشتر ظاهر می شود.
بنابراین به زنان باردار توصیه می شود که در معرض آفتاب و نور مستقیم خورشید قرار نگیرند.
بارداری و کرم های ضدترک
در ماه چهارم بارداری به تدریج روی پاها، شکم و دستان راه راه های سفید یا صورتی رنگی ایجاد می شود. البته این حالت در تمامی زنان باردار وجود ندارد و به میزان کشش پوست بدن آن ها بستگی دارد. برای جلوگیری از به وجود آمدن این راه راه ها که دیگر ناپدید هم نخواهند شد، باید ازهمان ماه اول بارداری از کرم های ضدترک ویژه زنان باردار استفاده نمایید.
بارداری و رنگ مو
- از موادی که موها را صاف، بی رنگ، رنگ یا فر می کنند، تا سه ماهه دوم بارداری استفاده نکنید.
- استفاده از این مواد در را باید جایی با تهویه خوب انجام دهید.
- موها و پوست سرتان پس از استفاده از این مواد باید کاملا شسته شوند.
- برای این که مطئن شوید که به این مواد آلرژی ندارید، ابتدا آن ها را روی دسته کوچکی از موهای تان آزمایش نمایید.
بارداری و کرم های ضدآکنه
چنانچه از لوازم آرایش استفاده می کنید از محصولاتی استفاده کنید که به جای روغن بر پایه آب ساخته شده باشند و روی آن برچسب "غیر کومدون زا" داشته باشد که به این معنا است که منافذ پوست را مسدود نمی کند و آکنه را تشدید نمی کند. پیش از خوابیدن حتما آرایش را پاک کنید. با مشورت پزشک از ژل های دارویی برای درمان آکنه استفاده نمایید زیرا ممکن است آکنه پوست شما شدید باشد.
برخی از محصولات که بـدون نسـخه به فـروش می رسند و یا داروهایی که برای تهیه آن ها نسخه لازم است، به از بین بردن آکنه کمک می کنند اما استفاده بعضی از موادی که داخل آن ها به کار رفته اند به خوبی در دوران بارداری مطالعه نشده است. بنابراین بدون تأیید پزشک از داروهای ضدآکنه استفاده ننمایید.
استفاده از داروی ایزوترتینوئین خوراکی در دوران بارداری اکیدا ممنوع است زیرا به ناهنجاری جنین منجر می شود (از مصرف ترتینویین موضعی نظیر Retin-A نیز بپرهیزید). مصرف کرم های حاوی آنتی بیوتیک نظیر اریترومایسین و کلیندامایسین در دوران بارداری کاملا مجاز است اما استفاده کرم های حاوی تتراسیکلین مجاز نمی باشد.
آرایش در سه ماهه اول و سه ماهه دوم بارداری
در سه ماهه اول و سه ماهه دوم بارداری دو دوره ای هستند که خانم باردار باید بسیار مراقب باشد. سوالی که در ذهن بیشتر خانم های باردار می باشد این است که آیا می توانند در این دو دوره بارداری از لوازم آرایشی مختلف استفاده نمایند؟
یکی از معضلاتی که بیشترخانم ها در دوران بارداری با آن مواجهه هستند ایجاد لک بارداری در صورت آن ها است و برای کاهش این لک ها و بهبود نسبی آن ها استفاده از ضدآفتاب ها ضروری می باشد.
توصیه می شود که ازضدآفتاب های فیزیکال جایگزین ضدآفتاب های شیمیایی در دوران بارداری استفاده شود. در مورد کرم های لایه بردار نیز توصیه می شود که از کرم های ترتینوئین که احتمال تاثیر ناخوشایند بر روی جنین در صورت جذب دارو دارد استفاده نشود.
اما استفاده از کرم ها و لوسیون های که حاوی اسید میوه هستند، اشکالی ندارد، البته به شرط آن که به هنگام روز از کرم ضدآفتاب های فیزیکی استفاده شود.
از رنگ کردن موها مخصوصا رنگ های تیره در سه ماهه اول و حتی سه ماهه دوم بارداری جدا خودداری کنید زیرا مواد شیمیایی موجود در این رنگ ها به ویژه پارافنیلن دی آمین قابل جذب هستند و برای جنین خطرناک هستند.
بهترین روش در این دوران استفاده از های لایت است که خطر تماس مواد شیمیایی رنگ با کف سر بسیار کم است. البته تاکنون مطالعات علمی را اثبات نکرده اند که مصرف رنگ مو در دوران بارداری باعث بروز مشکلات برای جنینی می شود اما بهتر است از مصرف هرنوع ماده شیمیایی قابل جذب که احتمال مضر بودن آن برای سلامت جنین وجود دارد، پرهیز شود.
برخی مواد آرایشی حاوی مواد ضدآفتاب هستند که میزان آن به هیچ وجه برای پیشگیری یا درمان لک بارداری کافی نمی باشند لذا این کرم پودرها نباید جایگزین مصرف ضدآفتاب های فیزیکی گردند.
کسانی که مستعد جوش صورت هستند و یا احتمال تشدید شدن آکنه صورت آن ها در دوران بارداری زیاد است نباید از کرم پودرهای چرب استفاده کنند زیرا باعث وخیم تر شدن جوش های صورت آن ها می گردد.
استفاده کم از کرم پودر و پنکیک برای کسانی که عادت به آرایش کردن دارند کمترین خطر را دارد. برخی از مواد آرایشی مانند برخی از رژلب ها حاوی مقادیر بیش از حد فلزات سنگین مانند سرب هستند که امکان جذب مخاطی و پوستی آن ها وجود دارد و لذا در دوران بارداری از مصرف این لوازم آرایشی تا حد امکان اجتناب کنید، مخصوصا انواع غیراستاندارد آن ها که حاوی مقدار نامتعارف سرب هستند و ممکن است که خطرناک تر باشند.
بنابراین توصیه می شود که تا حد امکان از مصرف لوازم آرایشی به خصوص انواع غیراستاندارد به شدت خودداری کنید، زیرا سلامت جنین از زیبا بودن صورت مادر مهم تر است.
در هوای آلوده کمتر آرایش کنید
دبیر انجمن پوست و موی ایران گفت: آرایش کردن به ویژه از نوع غلیظ آن در هوای آلوده شهرها اثرات سویی در روند تکثیر و بازسازی سلول های اپیدرم به همراه دارد.
دکتر محمد گلشنی، با اعلام این خبر گفت: "میزان بالای غلظت مونواکسیدکربن و دود حاصل از سوخت های فسیلی علاوه بر تاثیرات زیانبار قلبی و ریوی موجب اختلال در کارکرد سلول های پوست و ایجاد چهره ای غیرشاداب و کدر در افراد می شود." وی با اشاره به این که سلول های اپیدرم (لایه سطحی) هر 28 روز یک بار بازسازی کاملی انجام می دهد افزود: "در صورت نارسایی اکسیژن به این سلول ها، شاهد اثرات سوء در پوست بدن به ویژه صورت، گردن و دست ها خواهیم بود."
دکتر گلشنی با هشدار به افرادی که در این روزها از لوازم آرایشی با میزان بالا استفاده می کنند توصیه کرد: "با تهیه پاک کننده های غیرصابونی با PH اسیدی سازگار با پوست که به Syndet Bar معروف اند (از داروخانه ها) به حفظ سلامت و شادابی پوست بدن خود کمک کنند. این پاک کننده ها در مقایسه با صابون های جامد و مایع علاوه بر امکان استفاده مکرر در طول شبانه روز، به دلیل سازگاری چربی های طبیعی پوست از جمله سرامیدها را کمتر برداشته و اثرات خشکی پوست و تحریکی کمتر خواهند داشت."
دبیر انجمن پوست ایران استفاده از کرمهای درمانی تجویز شده از سوی پزشکان همچنین مصرف کرم ضدآفتاب و کرم های مرطوب کننده پوست را در روزهای آلودگی هوا مورد تایید قرار داد و گفت: "هموطنان پس از بازگشت به منزل، در پی شست وشوی سریع، حتما از مرطوب کننده پوست های خشک و یا چرب استفاده کنند.
وی در پایان گفت: "استحمام و شست وشوی موها با شامپوهای معمولی به صورت روزانه جهت حذف آلاینده های هوا و محیط زیست از مهم ترین نکات بهداشتی در ایام آلودگی هوا است که به نشاط و شادابی پوست و موها کمک فراوانی می کند."
مراقبت دوران بارداری - تبیان
مطالب پیشنهادی
ظروف یک بار مصرف ومشکلات آن بر سلامت
اثرات امواج تلفن همراه بر سلامت افراد
کنترل آلاینده ها از طریق فن اوری نانو تکنولوژی
اثر شنهای روان یا غبار غلیظ بر سلامت انسان
آثار جانبی تشعشع لامپ های کم مصرف بر چشم و پوست
خانم های باردار و ۴ توصیه آرایشی
وبلاگ زیر جهت دریافت مقالات علمی و افزایش اگاهی شما عزیزان ایجاد شده است
بارداری به خودی خود زیبایی را تهدید می کند اما اگر خانم های باردار تلاش کنند با رنگ کردن یا فر کردن موهای شان و خلاصه با هر جور آرایشی زیباتر شوند، چه؟ آیا آرایش در دوران بارداری بی خطر است؟
در این رابطه بد نیست به ۴ نکته زیر توجه کنید....
۱) بارداری و برنزه کننده ها
برخلاف شایعات موجود در بین مردم، استفاده از لوسیون های حمام آفتاب (برنزه کننده ها) کمتر از خود آفتاب گرفتن ضرر دارد. سوختگی ها و برنزه شدگی های پوست احتمال به وجود آمدن چین و چروک را در پوست زیاد می کند. حال دیگر مهم نیست چگونه این سوختگی ها روی پوست به وجود آمده باشند. تابش خورشید روی پوست صورت و پیشانی موجب بروز لکه هایی در صورت می شود که این امر در زنان باردار که خود به دلیل تغییرات هورمونی مستعد به وجود آمدن لک هستند، بیشتر نمود پیدا می کنند، بنابراین به زنان باردار توصیه می شود که در صورت امکان کمتر در معرض آفتاب و نور مستقیم خورشید قرار گیرند.
۲) بارداری و کِرِم های ضدترک
نزدیک ماه چهارم بارداری، به تدریج ممکن است روی پاها، شکم و دستان راه راه های سفید یا صورتی رنگی نمایان شود. البته این موضوع در تمام زنان باردار صادق نیست و به میزان کشش پوست بستگی دارد. برای جلوگیری از پیش آمدن این راه راه ها که دیگر ناپدید هم نخواهد شد، بهتر است از همان ماه اول بارداری از کِرِم های ضدترک ویژه زنان باردار استفاده کنید.
۳) بارداری و رنگ مو
خانم های باردار باید هنگام قرار گرفتن در معرض هر ماده شیمیایی (رنگ مو و مواد آرایشی مو) احتیاط به خرج دهند و توصیه های زیر را جدی بگیرند:
ـ سعی کنید از فرآورده هایی که موها را صاف، بی رنگ، رنگ یا فر می کنند، تا ۳ماهه دوم بارداری اجتناب کنید.
ـ ترتیبی دهید که استفاده از این مواد در جایی با تهویه خوب انجام شود. ـ موادشیمیایی را بیش از زمان لازم روی موها باقی نگذارید.
ـ اطمینان حاصل کنید که موها و پوست سرتان پس از استفاده از این مواد کاملا شسته شده اند.
ـ همیشه هنگام مصرف این موادشیمیایی از دست کش استفاده کنید و دستورات سازنده را دقیقا رعایت کنید. ـ برای اینکه مطمئن شوید که به این مواد آلرژی ندارید، ابتدا آنها را روی دسته کوچکی از موهای تان آزمایش کنید.
۴.بارداری و کِرِم های ضدآکنه
اگر از لوازم آرایش استفاده می کنید، محصولاتی را انتخاب کنید که به جای روغن برپایه آب ساخته شده و روی آن برچسب «غیر کومدون زا» زده اند که به این معناست که منافذ پوست را مسدود نخواهد کرد و آکنه تشدید نخواهد شد.
قبل از خواب نیز حتما آرایش را پاک کنید. از پزشک یا ماما در مورد مصرف ژل های دارویی سوال کنید (اگر آکنه شما شدید است ممکن است لازم باشد به متخصص پوست مراجعه کنید).
بعضی از محصولات که بـدون نسـخه به فـروش می رسند و یا داروهایی که برای تهیه آنها نسخه لازم است، به از بین بردن آکنه کمک می کنند ولی مصرف بعضی از موادی که داخل آنها به کار رفته اند به خوبی در دوران بارداری مطالعه نشده است، بنابراین بدون تأیید پزشک یا مامای خود از هیچ یک از داروهای ضدآکنه استفاده نکنید.
استفاده از داروی ایزوترتینویین خوراکی در دوران بارداری اکیدا ممنوع است زیرا به ناهنجاری جنین منجر می شود (از مصرف ترتینویین موضعی نظیر Retin-A نیز بپرهیزید.) مصرف کِرِم های حاوی آنتی بیوتیک نظیر اریترومایسین و کلیندامایسین در دوران بارداری کاملا مطمئن است ولی مصرف کرم های حاوی تتراسیکلین مجاز نیست.
منبع:روزنامه سلامت
مطالب پیشنهادی
ظروف یک بار مصرف ومشکلات آن بر سلامت
اثرات امواج تلفن همراه بر سلامت افراد
کنترل آلاینده ها از طریق فن اوری نانو تکنولوژی
اثر شنهای روان یا غبار غلیظ بر سلامت انسان
آثار جانبی تشعشع لامپ های کم مصرف بر چشم و پوست
تاتو در بارداری
اگر قرار است در سال جدید صاحب فرزند شوید تبریک میگوییم و خوشحالیم اما میدانیم که ممکن است برخی خانمها از افزایش وزن بدن، تورم صورت، لک و جوش صورت و اینکه نمیتوانند موهایشان را رنگ کنند، ناراحت باشند...
بعضی خانمهای باردار هم از دیدن لباسهایی که دیگر اندازهشان نیست و اینکه در دید و بازدیدها چه باید بپوشند تا ظاهر بهتری داشته باشند، کلافه میشوند و ناگهان تصمیم میگیرند به سالن زیبایی بروند و چند اقدام زیبایی انجام دهند تا از این حس منفی خلاص شوند اما در این دوران حساس، استفاده از برخی روشهای زیبایی ممنوع است. این مطلب، شما را با میزان خطر هریک از روشهای زیبایی رایج در دوران بارداری آشنا میکند.
خطر تاتو: زیاد
خانمهای باردار برای در امان ماندن از عفونتهای ایدزو هپاتیت B بههیچوجه نباید تاتو کنند.
آرایشگر برای تاتوکردن باید جوهری را با سوزن به لایههای خارجی پوست وارد کند که این لایهها در دوران بارداری متورم و پرآب هستند بنابراین اگر خانم بارداری تاتو کند، بعد از زایمان که تورم پوستش از بین میرود، محل جوهر و خطوطی که آرایشگر کشیده، تغییر میکند.
در دوران بارداری، جریان و حجم خون در بدن افزایش مییابد بنابراین رنگ پوست خانم باردار با حالت عادی فرق میکند بنابراین ممکناست رنگ انتخابی تاتو بعد از زایمان با رنگ پوست هماهنگ بهنظر نرسد.
خطر اکستنشن مو: زیاد
چسبی که برای اتصال دستههای مو استفاده میشود، مخلوطی از سیکلوهگزان، پلیسیلوگزان، تولوئن و بنزن است. بیشتر این مواد سرطانزا هستند و باعث سردرد و سرگیجه در خانم باردار میشوند.
روش دیگر نصب موهای اکستنشن، بستن تارهای مو با نوعی کشهای باریک به موهای خود فرد است. این روش باعث آسیب به پیاز و ریزش مو میشود.
خطر کرمهای جوانکننده: زیاد
محصولات جوانکننده حاوی مقدار زیادی ویتامین A هستند. مقدار زیاد این ویتامین احتمال دارد باعث نواقص مادرزادی شود بنابراین اگر در مواد تشکیلدهنده کرمتان نامی با پسوند ویتامین A یا رتینول و رتینیل دیدید، از مصرف آن صرفنظر کنید.
خطر رنگ مو: متوسط
رنگ مو ترکیبی از موادشیمیایی مختلف است که متخصصان درباره ایمنی آن در بارداری اتفاقنظر ندارند زیرا تحقیقات انجام شده هنوز سرطانزایی یا آسیبرسانی این مواد به جنین را اثبات نکردهاند. برای رنگکردن موهایتان بهتر است:
موهایتان را بعد از 3 ماه اول رنگ کنید.
روش هایلایت را انتخاب کنید.
رنگ مو را از ریشه به موهایتان نزنید تا مواد با پوست سر تماس پیدا نکند.
اگر موها بلند است آنها را کوتاه کنید تا ظاهر دو رنگ موها کمتر به نظر برسد.
خطر استفاده از عطر: متوسط
استفاده از عطر در دوران بارداری به جنین آسیب نمیزند اما اگر قصد دارید در مهمانیهای نوروزی عطر بزنید، باید توجه کنید که تغییرات هورمونی بارداری میتوانند باعث شوند بعضی بوهای شیمیایی به نظر شما ناخوشایند برسند بنابراین برای احساس بهتر از روغنهای طبیعی و معطر به پوستتان بزنید.
خطر تزریق کلاژن: متوسط
هنوز تحقیقی در مورد اثر تزریق کلاژن برای خانمهای باردار انجام نشده اما یادتان باشد
3 درصد مردم به کلاژن حساسیت دارند و این پدیده میتواند باعث ایجاد خارش، درد مفاصل و تورم شود، بنابراین ابتدا تست کلاژن بدهید و اگر بعد از 4 ماه واکنشی نداشتید میتوانید این تزریق را انجام دهید. البته توجه کنید خانمهایی که مبتلا به آرتریت روماتوییداند، بیشتر در خطر حساسیت به این ماده هستند و در ضمن عوارض جانبی تزریق کلاژن در دراز مدت هنوز مشخص نیست.
خطر مانیکور و پدیکور: کم
مانیکور یا پدیکور در دوران بارداری مشکلساز نیست در صورتی که آرایشگر وسایلش را بعد از اتمام کار هر مشتری استریل کند. از آنجا که در برخی آرایشگاهها این اصل رعایت نمیشود، وسایل مانیکور و پدیکور خودتان را از منزل ببرید تا خیالتان راحت و خطر ابتلا به عفونت پوستی کم شود.
بوی مواد مانیکور و پدیکور میتواند باعث سردرد و تهوع شود.
بعد از اینکه ظاهر ناخنتان را مرتب کردید، بهتر است از لاک زدن صرفنظر کنید زیرا تحقیقات نشانداده فتالاتهای لاک باعث بروز نواقص مغزی در جنین حیوانات میشود اما نتیجه این آزمایشها برای جنین انسان مثبت نیست. به هر حال تصمیم با شماست.
اگر بارداری ناخنهایتان را خشک و شکننده کرده، بهتر است از محلولهای تقویتکننده و مرطوبکننده استفاده کنید.
از گذاشتن ناخنهای آکریلیکی صرفنظر کنید زیرا هنگام کاشت آنها روی ناخن، از موادشیمیایی مضری استفاده میشود.
خطر رفع موهای زائد: کم
موم انداختن: روشی بیخطر اما دردناک است.
موبر: استفاده از مواد موبر در صورت رعایت زمانهای ذکرشده در بروشور و حساسیت نداشتن شما به آنها بیخطر است.
خطر زیورآلات: کم
تغییرات هورمونی دوران بارداری میتوانند واکنش بدن به برخی فلزات از جمله طلا، نقره، پلاتیوم، تیتانیوم، تنگستن، استیل و رودیوم را تغییر دهد و باعث حساسیت در برخی خانمها شود.
یادتان باشد تورم بدن در بارداری ممکن است در آمدن انگشتر و النگو را از دستتان سخت کند پس در ایام تعطیل از زیورآلاتی که قفل دارند استفاده کنید.
توصیههایی برای لباس مناسب شما
با توجه به جثه ای که دارید و فرم شکم تان می توانید لباس مناسب را با در نظر گرفتن این توصیه ها انتخاب کنید:
اگر جثه بزرگی دارید: یک تونیک آزاد و شلوار تیره مثلا مشکی، قهوهای، سورمهای یا بنفش سیر انتخاب کنید. تزیین یقه لباس با زیورآلات طلایی توجه را از بزرگی شکم منحرف میکند و بدنتان را کشیدهتر نشان میدهد. کفش نوکگرد با این لباس هماهنگ نیست و پاهایتان را شبیه پای فیل نشان میدهد. میتوانید یک دراپه به رنگ خاکی، طوسی یا بژ را با تاپی تنگ و شلواری تیره هماهنگ کنید و کفشی با پاشنه 5 سانتیمتری و نوکتیز با آن بپوشید.
اگر شکمتان رو به پایین است: میتوانید دامن تنگ نوکمدادی و بلوز یقه هفت با رنگی چشمگیر بپوشید یا شلواری تیره را با یک تاپ که زیر سینه تنگ و نیمتنه آزادی دارد، هماهنگ کنید. تنگی پوشش پایینتنه پایین افتادگی شکم را متعادلتر نشان میدهد.
اگر شکمتان رو به بالاست: لباسی بپوشید که از بالای شکم رنگی متضاد رنگ قسمت پایین داشته باشد یا تاپی از جنس حریر یا استرچ که زیر سینه تنگ دارد، انتخاب کنید تا سینه و شکمتان مجزا جلوه کند و پاهایتان در برابر شکمتان مانند چوب بهنظر نرسد.اگر بدنی باریک دارید: بلوزی با یقه ظریف و کار شده و نیمتنه چسبان، بزرگی شکمتان را بیشتر نشان میدهد. این بلوز را با ساقی چسبان بپوشید تا تغییرات ظاهری بدنتان بیشتر جلوه کنند.
منبع: بی بی سنتر
مطالب پیشنهادی
ظروف یک بار مصرف ومشکلات آن بر سلامت
اثرات امواج تلفن همراه بر سلامت افراد
کنترل آلاینده ها از طریق فن اوری نانو تکنولوژی
اثر شنهای روان یا غبار غلیظ بر سلامت انسان
آثار جانبی تشعشع لامپ های کم مصرف بر چشم و پوست
بارداری و آمیزش جنسی
وبلاگ زیر جهت دریافت مقالات علمی و افزایش اگاهی شما عزیزان ایجاد شده است
البته که بله! معمولا در یک بارداری عادی مقاربت برای زن باردار سالم و همسرش ایرادی ندارد. برخی پزشکانآمیزش جنسی را در هفته آخر بارداری ممنوع می کنند، ولی همه پزشکان با این نظر موافق نیستند در این مورد می توانید نظر پزشک خود را جویا شوید...
مراقبت دوران بارداری-آمیزش جنسی هنگام بارداری
فعالیت جنسی مکرر نباید در یک بارداری سالم، مشکلی ایجاد کند. معمولا زوجین می توانند فعالیت جنسی قبلی خود را ادامه دهند. البته اگر در معرض زایمان زودرس باشید یا یکی از مشکلات بارداری مانند کوتاهی یا اتساع دهانه رحم، نشت مایع آمنیوتیک، جفت سرراهی یا خونریزی داشته باشید و یا اینکه سابقه سقط ناشی از زایمان زودرس را داشته باشید احتمالا پزشک معالج شما را از انجام نزدیکی منع خواهد کرد.
آیا آمیزش جنسی در دوران بارداری به جنین آسیب می رساند ؟
بسیاری از مردان می خواهند بدانند که آیا فعالیت جنسی به جنین صدمه می رساند یا خیر. آمیزش جنسی و انزال، هیچ یک در بارداری کم خطر ایرادی ندارد. جنین در محفظه عضلانی رحم قرار دارد و از جنین بوسیله مایع آمنیوتیک و کیسه آمنیوتیک به خوبی محافظت می شود. یک پوشش مخاطی ضخیم دهانه رحم را می پوشاند و مانع از انتقال عفونت نیز می شود. ممکن است چندی بعد از اوج لذت جنسی جنین شما تکان بخورد! در این مورد نیز نگران نباشید چون این افزایش تحرک بدلیل افزایش جریان خون ناشی از افزایش ضربان قلب شماست نه بخاطر اینکه جنین احساس درد می کند یا از آنچه روی داده چیزی فهمیده است.
با این حال اگر هنوز نگرانید و پرسشی در این باره دارید، در یکی از جلسات مراقبت بارداری که هر دو حضور دارید آنرا مطرح کنید.
آیا میل جنسی در دوران بارداری تغییر می کند؟
عموما تمایل جنسی زنان باردار از یکی از دو الگوی زیر پیروی می کند:
کاهش میل جنسی در سه ماهه اول و سوم بارداری و افزایش آن در سه ماهه دوم
کاهش تدریجی میل جنسی با پیشرفت بارداری
طی سه ماهه اول ممکن است دچار تهوع و ضعف باشید. طی سه ماهه سوم ممکن است افزایش وزن، بزرگ شدن شکم و حساسیت سینه ها و سایر مشکلات باعث شوند کمتر میل به تماس جنسی داشته باشید. این حالت طبیعی است. در مورد حس خود با همسرتان صحبت کنید و سعی کنید راهی بیابید که برای هر دوی شما رضایت بخش باشد.
بارداری در بعضی زنان باعث افزایش میل جنسی می شود. فارغ شدن از نگرانی در مورد احتمال بارداری به برخی از زنان احساس رهایی می بخشد. در برخی موارد، یک زن در دوران بارداری است که برای اولین بار به اوج لذت جنسی می رسد و یا چند بار اوج لذت را تجربه می کند. این موضوع به دلیل افزایش فعالیت هومورنی و بیشتر شدن گردش خون لگن است.
برخی زنان فکر می کنند که بدلیل افزایش اندازه و تغییرات جسمانی ناشی از بارداری، جذابیت خود را از دست داده اند. ممکن است بعد از مقاربت احساس گرفتگی در شکم یا حساس شدن ناراحت کننده در سینه ها داشته باشند. در مورد این احساسات خود با همسرتان صحبت کنید، درک متقابل و محبت می تواند به هر دوی شما کمک کند.
آیا بارداری می تواند موجب تغییر در میل جنسی همسر شود؟
بله! بعضی از مردان خانم باردار خود را جذابتر از هر وقت دیگر می بینند و گروهی دیگر از شدت نگرانی برای سلامت مادر و جنین تمایلات جنسی خود را سرکوب کرده یا اصلا آنرا احساس نمی کنند. در هر صورت صحبت کردن می تواند باعث شود تا تغییر در رفتارها برای طرف مقابل قابل درک شود.
چه وضعیتهایی برای یک زوج باردار مناسب و راحت تر است؟
ممکن است با پیشرفت بارداری متوجه شوید که انتخاب وضعیت های جدید برای آمیزش جنسی ضروری است. ممکن است شکم شما باعث شود انتخاب برخی وضعیت ها برای شما ناراحت کننده باشد. به علاوه، توصیه می کنیم که حدود 16 هفتگی به پشت نخوابید چرا که وزن رحم بر روی عروق اصلی لگن ممکن است گردش خون این ناحیه را مختل کند. بهتر است برای آمیزش جنسی یا به پهلوی خود بخوابید و یا رو قرار گیرید.
چه زمانی باید از آمیزش جنسی اجتناب کرد؟
برخی وضعیت ها باید شما را نسبت به عدم انجام آمیزش آگاه سازد. اگر سابقه زایمان پیش از موعد دارید. ممکن است پزشک شما را آمیزش جنسی و یا رسیدن به اوج لذت جنسی باز دارد. اوج لذت جنسی باعث انقباض های خفیف رحمی می شود. مواد شمیایی موجود در ترشحات جنسی مرد ( منی ) نیز می توانند باعث تحریک انقباضات رحمی شوند. بنابراین شاید بهتر باشد که همسر یک زن باردار از تخلیه ترشحات جنسی خود داخل واژن اجتناب کند.
اگر سابقه سقط خود به خودی داشته باشید ممکن است پزشک شما را از رابطه جنسی و رسیدن به اوج لذت بر حذر دارد. با این حال هیچ رابطه ای بین آمیزش جنسی و سقط خود به خودی پیدا نشده است. در صورت وجود موارد زیر از فعالیت جنسی پرهیز کنید: جفت سه راهی یا پایین واقع شدن جفت در رحم، نارسایی دهانه رحم، آغاز پیش از موعد دردهای زایمانی، پاره شدن کیسه آب، درد به هنگام آمیزش جنسی، خونریزی بدون علت از واژن و یا ترشح از آن، وجود ضایعه بهبود نیافته هرپسی در همسر و یا آغاز زایمان.
مراقبت دوران بارداری - ninisite.com
مطالب پیشنهادی
ظروف یک بار مصرف ومشکلات آن بر سلامت
اثرات امواج تلفن همراه بر سلامت افراد
کنترل آلاینده ها از طریق فن اوری نانو تکنولوژی
اثر شنهای روان یا غبار غلیظ بر سلامت انسان
آثار جانبی تشعشع لامپ های کم مصرف بر چشم و پوست
مراقبت پیش از بارداری
وبلاگ زیر جهت دریافت مقالات علمی و افزایش اگاهی شما عزیزان ایجاد شده است
در این مقاله قصد داریم با مطرح کردن سوالاتی که ممکن است برای خانم ها پیش بیاید قدمی در راه کاهش عوارض قابل پیشگیری در بارداری برداریم امید است که مفید واقع گردد.
1-آیا می دانید مراقبت پیش از بارداری چیست؟ مجموعه ای از بررسی ها و آزمایشات است که قبل از بارداری انجام می شود تا عوامل خطر موثر بر بارداری شناسایی گردد. طی این مراقبت ها، سلامت جسمانی و روانی مادران آینده مورد ارزیابی قرار گرفته و آموزش های لازم به خانواده ها ارائه می گردد همچنین راهکارهایی جهت حذف یا کاهش عوامل خطر پیشنهاد می شود.
2-چرا مراقبت پیش از بارداری اهمیت دارد؟ مراقبت های قبل از بارداری یکی از عوامل مهم حفظ سلامتی مادر و جنین است. بسیاری از عوارضی که بر سرانجام حاملگی موثرند قبل از حاملگی قابل تشخیص و درمان می باشند،اکثر زنان هنگامی متوجه بارداری خود می شوند که جنین ایشان از مرحله ساخت سیستم عصبی وقلبی گذشته است، به عبارتی دوران طلایی را جهت پیشگیری از برخی ناهنجاریها از دست داده اند. عده ای از خانم ها در سنین بارداری از بیماریهای مزمن مختلف رنج می برند که خود بیماری یا دارو های مصرف شده طی بیماری می تواند اثرات نامطلوبی روی بارداری آنها داشته باشد. رفتار های پرخطر مانند کشیدن سیگار و یا قلیان موجب کمبود وزن هنگام تولد می شود.حتی ابتلا به بیماریهای مقاربتی مانند ایدز و مصرف موادمخدر نیز موجب ایجاد عوارض سوء حاملگی می گردد. تشخیص به موقع و درمان مناسب این شرایط پیش از وقوع بارداری باعث می گردد مادر دوران بارداری بی خطری تری را طی کند و شانس بیشتری برای بدنیا آوردن، نوزاد سالمی داشته باشد.
3-در چه زنانی مراقبت پیش از بارداری باید انجام شود؟ *زنانی که تمایل به باردارشدن دارند. *زنانیکه به قصد باردارشدن روش پیشگیری از بارداری خود راقطع کرده اند یا می خواهند قطع کنند. * زنانی که نتیجه تست حاملگی آنها منفی شده است*زنانی که ازهیچ روشی برای پیشگیری از بارداری استفاده نمی کنند* زنانی که دارای بیماریهای زمینه ای ( دیابت ، فشار خون...........)و یا شرایط خاص موثر بر بارداری هستند.
4- بیماری ها و شرایط تاثیر گذار بر بارداری که نیازمند توجه ویژه کدامند؟-بیماریهای قلبی، دیابت، فشار خون بالا، کم خونی ، تالاسمی مینور،اختلالات روانی ، صرع، سل تحت درمان، بیماری تیروئید، اضافه وزن و کمبود وزن، اختلالات شدید تغذیه ای، عفونت های علامت دار واژینال، تخمدان پلی کیستیک، مصرف کنندگان مواد مخدر،آرتریت روماتویید، لوپوس، سن زیر 18 و بالای 35 سال، فاصله بارداری تا زایمان قبلی کمتر از 3 سا، بارداری پنجم و بالاتر، سابقه سقط مکرر، مرده زایی ، ناهنجاری جنینی، زایمان نوزادکم وزن و نارس، زایمان زودرس یا دیررس، اختلال ژنتیکی در یکی از والدین یا بستگان درجه یک، مشکلات دهان و دندان
5-مهم ترین اقدام پس از شناسایی بیماریها کدامند؟ . پس از شناسایی عارضه یا بیماری و تا زمانی که رفع یا کنترل نشده است باید به منظور جلوگیری از بروز حاملگی پر خطر از یک روش مطمئن پیشگیری از بارداری استفاده شود. 2. در صورتی که نتیجه بررسی های پیش از بارداری غیر طبیعی است یعنی عارضه یا بیماری وجود دارد باید تا رفع و کنترل کامل آن پیگیری های لازم جهت درمان بیماریها توسط پزشک و ماما انجام گیرد.
6-زمان مناسب برای انجام مراقبت پیش از بارداری چه زمانی می باشد؟ بهتر است حداقل 3 ماه قبل از بارداری انجام شود و در صورت انجام یکبار مراقبت پیش از بارداری تا یکسال نیاز به تکرار آن نیست.
7-آیا می دانید خدماتی که در مراقبت قبل از بارداری ارائه می گردد کدامند؟ 1. مصاحبه با مادر در خصوص : سابقه بیماریها ، مشکلات ژنتیکی ، مصرف سیگار و دخانیات ، مشکلات بارداری های قبلی و رفتارهای پر خطر ( برای مادر رفتار پر خطر توضیح داده شود ) 2. انجام معاینات ضروری شامل:معاینات دهان و دندان،تیروئید،قلب،ریه،پستان ها،شکم و اندام ها اندازه گیری فشارخون، نبض، وزن و قد 3. در خواست آزمایشات تکمیلی شامل: آزمایشات خون ، ادرار، انجام نمونه برداری پاپ اسمیر و انجام سونوگرافی .4ارایه آموزش و توصیه های لازم در زمینه های: • بهداشت فردی• بهداشت دهان ودندان • بهداشت روانی • بهداشت جنسی • رژیم غذایی مناسب و استفاده از اسید فولیک • زمان مناسب باردارشدن و قطع روش پیشگیری از بارداری 5. تجویز قرص اسید فولیک به مدت 3 ماه از قبل از بارداری 6. انجام واکیسناسیون( در صورت تزریق واکسن سرخجه باید حداقل تا یک ماه از یک روش موثر پیشگیری از بارداری استفاده کنید)
8-آیا می دانید بیماریها و عوامل خطر در دوران بارداری چگونه کنترل می شوند؟ در صورتی که مادر مبتلا به برخی بیماریها باشد و با همان وضعیت باردار شود ممکن است تأثیرات جبران ناپذیری بر سلامت وی و جنیناش بگذارد .به عنوان مثال: زنانی که آلوده به ویروس ایدز هستند اگر دردوران پیش از بارداری به طور مناسب درمان شوند، میتوانند احتمال انتقال ویروس به جنین خود را کاهش دهند و بالعکس اگر قبل از بارداری درمان نشوند و یا تشخیص داده نشود احتمال انتقال ویروس به جنین زیادتر است. علاوه بر این، زنانی که آسم، صرع، بیماری اتوایمیون، بیماری کلیوی، قلبی و فشارخون بالا دارند نیز باید قبل از تصمیم به بارداری تحت نظر پزشک باشند. مشاوره ژنتیک باید در خانوادههایی که سابقه بیماریهای ژنتیک داشته و یا پدر و مادر نسبت فامیلی دارند صورت گیرد. سابقه سقط مکرر، مرده زایی و تولد نوزاد ناهنجار نیز جزو موارد لازم جهت مشاوره قبل از بارداری است. هم چنین در مورد زنانی که به صورت مرتب از دارو استفاده مینمایند مشاوره پیش از بارداری لازم است. 1- مراقبت پیش از بارداری در مادران دیابتی: دیابت یا بیماری قند، به علت ناتوانی بدن در تولید یا مصرف هورمون “انسولین” پدید میآید. ما اکنون میدانیم که کلید یک بارداری سالم برای خانمهای مبتلا به دیابت، کنترل قند خون است. کنترل قند خون باید پیش از دوران و در طول دوران بارداری انجام گیرد. از این رو لازم است قند خون بیماران مرتب بررسی شود. با کنترل قند خون و مراقبتهای صحیح پزشکی، احتمال یک بارداری بدون مشکل و تولد نوزاد سالم همانند مادران غیر دیابتی خواهد بود. علیرغم پیشرفتهای اخیر، در نوزادان متولد شده از مادران دیابتی به ویژه آنهایی که کنترل قند خون مناسبی نداشتهاند، هنوز هم خطر پیدایش نقایص مادرزادی بیشتر است. در صورت عدم کنترل مناسب قند، قند خون و مواد زاید حاصل از اختلال سوخت قند که در خون مادر با غلظت بیش از حد طبیعی وجود دارند، از جفت میگذرند و وارد بدن جنین میشوند و احتمال تولد نوزاد با نقایص مادرزادی را افزایش میدهند. در طول ۶هفته اول بارداری، اندامهای جنین شکل میگیرند. قند خون بالا در طول این هفتهها بر رشد اندامهای جنین اثر میگذارد و میتواند سبب ایجاد نقایص مادرزادی شود. از دیگر عوارض دیابت مادر در جنین عبور قند از سد جفتی و افزایش قند خون جنین می باشدکه منجر به افزایش تولید انسولین توسط جنین می گردد.پس از تولد نوزاد، ترشح انسولین ادامه مییابد لذا ممکن است سطح قند خون نوزاد، کاهش یافته و دچار کاهش شدید قند خون و تشنج شود. 2- مراقبت پیش از بارداری درمادران مبتلا به کمخونی: اگر در بررسی آزمایشات ابتلا به کمخونی تشخیص داده شد لازم است قبل از اقدام به بارداری، تحت نظر پزشک جهت درمان کم خونی اقدام نماید. کمخونی در بارداری منجر به احساس خستگی در طول بارداری و ایجاد شرایط نامناسب هنگام زایمان و تولد نوزاد کموزن و یا نارس میگردد. 3-مراقبت پیش از بارداری درمادران دارای اضافه وزن یا چاقی: خانمهای چاق باید قبل از حامله شدن وزن خود را کاهش دهند، زیرا چاقی خطر زایمان زودرس و عوارض زایمان را افزایش میدهد. طبق تحقیقات، نوزادان زنان چاق، بیشتر در معرض خطر نقایص هنگام تولد مانند بیماریهای قلبی هستند. در ضمن چاقی میتواند عارضه فشارخون بالا و دیابت در حاملگی را هم افزایش دهد. بنابراین به زنان چاق توصیه میشود،که قبل از بارداری وزن خود را به وزن ایده آل برسانند و اینکار حتما باید زیر نظر پزشک یا متخصص تغذیه صورت گیرد تا رژیم غذایی مناسب و حاوی پروتئین و ویتامین کافی برای آنها در نظر گرفته شود. برای اطمینان از سلامت حاملگی باید از یک رژیم غذایی سالم، متعادل و سرشار از انواع مواد مغذی استفاده کند. نکته: مادر باید حداقل 3 ماه پیش از باردار شدن به وزن ایده آل بدن خود برسد. در صورت بارداری سلامت کودک تا حد زیادی به متعادل بودن وزن بدن مادر بستگی دارد. 4-مراقبت پیش از بارداری درمادرانی که داروهای مضر برای جنین مصرف می کنند : لازم است مادران قبل از باردار شدن در مورد داروهای مصرفی با پزشک معالج خود مشورت کنند و از مصرف خودسرانه دارو حتی مسکنهای معمولی پرهیز نمایند .خانمها باید پیش از بارداری، مصرف داروهایی را که ممکن است برای رشد و تکامل جنین مشکل ایجاد کند، قطع کنند. مثلاً داروی رآکوتان که برای درمان جوش صورت (آکنه) استفاده میشود، میتواند منجر به نقایص شدید در جنین شود و حتما باید حداقل یکماه قبل از شروع بارداری قطع شود. داروهایی (مانند لووستاتین) که برای کاهش کلسترول خون بهکار میروند و برخی داروهای فشار خون هم بالقوه خطرناکند. اگر دارویی را نمیتوان کاملاً قطع کرد، لازم است آن را با انواع بیخطرتر (طبق توصیه پزشک) جایگزین نمود. درخانمهایی که به دلیل بیماریهای اعصاب و روان، داروهای ثبات دهنده روان مصرف میکنند، تصمیم نهایی برای قطع یا ادامه مصرف دارو نیاز به بررسی دقیق وضع بیمار و شرایط او داشته و میبایست زیر نظر پزشک صورت گیرد.. حتی داروهای بدون نسخه هم ممکن است خطرآفرین باشند. بنابراین توصیه میشود که در زمان لقاح و قبل از آن، هیچ داروئی بدون مشورت با پزشک مصرف نشود.
تذکر1: اگر مادر روش پیشگیری از بارداری را قطع کرده و تصمیم به بارداری دارد و نیاز به گرفتن عکس رادیولوژی یا هر نوع تصویربرداری برای ایشان پیش آمد حتما به پزشک خود اطلاع دهد تا قبل از اقدام از عدم بارداری وی اطمینان حاصل گردد. استرس و نگرانی و عوامل استرسزا و غیرضروری میتواند بر روند زندگی و بارداری مادرتأثیرگذار باشد پس وی باید سعی کند از این عوامل دوری نمایدبه زوجین جوان توصیه میشود ابتدا همدیگر را خوب بشناسند و سپس با توافق هم بچه دار شوند تا هر چه بیشتر لذت شیرین پدر و مادر شدن را درک نمایند.
تذکر2:از نظر علمی ثابت شده است که سیگار کشیدن مادر باردار، رشد جنین را کند کرده و احتمال تولد نوزاد با وزن کم را تقریبا دوبرابر میکند. همچنین سیگاری بودن زن باردار تاثیر زیادی درافزایش سقط خودبهخودی، زایمان زودرس و تولد نوزاد مرده دارد. به همین علت متخصصان توصیه میکنند، اگر تصمیم به بارداری دارید حتما پیش از اقدام به آن، اعتیاد به سیگار و سایر مواد را ترک کنید و گرنه بهتر است تا ترک کامل، بچهدار نشوید.
تذکر 3: بارداری زن در سنین پایین تر از 18 سال و بالاتر از 35 سال صلاح نیست. بنا براین در صورت امکان، بارداریمیبایست در گروه سنی 35-20 سال صورت گیرد.
تحقیقات انجام شده نشان میدهد که در بارداریهای زیر 18 سال و بعد از 35 سال مشکلات و عوارض جدی برای جنین و مادر ممکن است به وجود آید. فاصله دو بارداری نیز بهتر است از 3 سال کمتر نباشد چرا که باعث کمبودهای تغذیهای مادر خواهد شد. آیا نیاز است خانم هایی که قبل از بارداری ورزش نکرده اند در طول بارداری ورزش را شروع نمایند؟ ورزش و تحرک همیشه برای سلامت توصیه شده است و افرادی که قبل از حاملگی فعالیت و تحرک بیشتری داشته باشند به دلیل قوی بودن عضلات دور مفصل، کمتر دچار درد و مشکلات مفصلی شایع در دوران بارداری میشوند. البته معمولا به زنان ورزشکار توصیه نمیشود که هنگام بارداری ورزش را کنار بگذارند، بلکه فقط لازم است ورزشهای سنگین را قطع کرده و به نرمشهای سبک ادامه دهند. برعکس، زنانی که تا قبل از بارداری ورزش نمیکردند، لازم نیست در زمان بارداری ورزش کنند چون به این گونه فعالیتها عادت ندارند و این کارمی تواند بالقوه برای آنها و جنینشان خطرناک باشد.
9-آیا عملکرد ورفتار پدر درعوارض بارداری موثر است؟ علاوه بر تأثیر رفتار مرد در سلامت روان و جسم زن حامله، روابط شغلی ، مصرف سیگار، الکل و مواد مخدر، بیماریهای ژنتیکی، ایدز و بیماریهای عفونی ـ مقاربتی در مرد میتواند در سلامت مادر و جنین نقش مهمی داشته باشد. بنابراین لازم است پدران آینده هم خود را برای بارداری و مراقبتهای آن آماده کنند. *در حال حاضر در تمامی مراکز بهداشتی ـ درمانی امکان ارائه خدمات مراقبت پیش از بارداری توسط پزشک و ماما فراهم میباشد. خدمات مراقبت پیش از بارداری شامل مشاوره، آموزش، آزمایش، معاینات دندانپزشکی و سایر معاینات بالینی و... می باشد. در صورتی که مادران قصد بارداری داشته باشند میتوانند با مراجعه به این مراکز این خدمات را دریافت و با استفاده از راهنماییهای کادر بهداشتی ـ درمانی بارداری سالم و مطمئنی را برنامهریزی نمایند.
http://behdasht.gov.ir/
مطالب پیشنهادی
ظروف یک بار مصرف ومشکلات آن بر سلامت
اثرات امواج تلفن همراه بر سلامت افراد
کنترل آلاینده ها از طریق فن اوری نانو تکنولوژی
اثر شنهای روان یا غبار غلیظ بر سلامت انسان
آثار جانبی تشعشع لامپ های کم مصرف بر چشم و پوست
مراقبت های دوران بارداری
ظروف یک بار مصرف ومشکلات آن بر سلامت
اثرات امواج تلفن همراه بر سلامت افراد
کنترل آلاینده ها از طریق فن اوری نانو تکنولوژی
اثر شنهای روان یا غبار غلیظ بر سلامت انسان
آثار جانبی تشعشع لامپ های کم مصرف بر چشم و پوست
بارداری چیست ؟
وبلاگ زیر جهت دریافت مقالات علمی و افزایش اگاهی شما عزیزان ایجاد شده است
ترکیب سلول جنسی مرد (Spermatozoid)با سلول جنسی زن (Ovum) و تشکیل تخم و جایگزین شدن تخم در داخل رحم را " آبستنی " یا "بارداری " می نامند .
علایم حاملگی
1.علایم قطعی
الف) شنیده شدن صدای قلب جنین توسط پزشک یا مامای تحصیل کرده.
ب) حس کردن حرکات جنین توسط پزشک یا مامای تحصیل کرده.
ج) تشخیص مثبت حاملگی با روش مطمئن(سونوگرافی)
2.علایم احتمالی
الف) تغییر در اندازه شکم و دهانه رحم
ب) علایم آزمایشگاهی (که چندان مطمئن نیست )
3.علایم مشکوک
الف) بزرگ شدن پستان ها (این حالت قبل از وقوع قاعدگی ممکن است اتفاق بیفتد)
ب) قطع قاعدگی (ممکن است این مساله علت دیگری داشته باشد)
ج) ویار حاملگی (در هفته اول اتفاق میفتد)
د) ماسک یا نقاب حاملگی (لکه هایی هستند که در صورت و گردن ایجاد می شوند و بعد از زایمان کاملا از بین می روند)
هــ) ترک های آبستنی (در قسمت شکم و گاهی اوقات در ران ها و پستان ها ایجاد می شود و همراه با خارش هستند, به رنگ قرمز دیده می شوند که بعد از زایمان آثار آنها به صورت خطوط سفید نقره ای باقی می ماند .)
و) احساس حرکت جنین توسط مادر (از هفته بیستم حاملگی احساس می شود)
علایم غیر طبیعی در دوره بارداری
لکه بینی
ورم
آبریزش
سوزش سردل
استفراغ شدید
سردرد های شدید و درد شکم
سوزش ادرار
بروز بیماری های تب دار
عدم بزرگ شدن شکم
قطع حرکات جنین
تغییرات طبیعی در دوره بارداری
یبوست : به دلیل تغییرات هورمونی
تکرر ادرار : به دلبل بزرگ شدن و سنگین شدن رحم و فشار آن به مثانه و کم شدن حجم ادرار
افزایش بزاق : به مرور رفع می شود
افزایش ترشحات واژن : این ترشحات باید به رنگ سفید و بدون بو و سوزش و خارش باشد در غیر این صورت باید توسط پزشک درمان شود.
تنگی نفس : بدلیل فشار رحم به قلب و ریه ها در ماه های آخر.
واریس :به دلیل اختلال در بازگشت خون از اندام های پایین ایجاد می شود.استراحت و قرار دادن پا در سطحی بالاتر از سطح بدن به برطرف شدن درد کمک می کند.
بی خوابی : به دلیل حرکات جنینی و اضطراب مادر برای زایمان است.نوشیدن یک لیوان شیر گرم قبل از خواب به برطرف کردن بی خوابی کمک می کند.
گرفتگی عضلات : در ماه های آخر شایع است که پوشیدن لباس راحت و کفش پاشنه کوتاه و ماساژ در کم کردن درد موثر است .
نفخ : بدلیل اتساع روده ها و معده ایجاد می شود. {سیر و پیاز وحبوبات و کلم باعث نفخ می شوند}
همورئید : بدلیل فشار رحم به ورید های لگنی و توقف خون در آن ها بخصوص در ماه های آخر , ورید های انتهای راست روده متسع شده و ممکن است از مقعد بیرون بزند.
ترش کردن : به دلیل اختلال در دستگاه گوارش.
افزایش وزن : افزایش وزن بین 8-12 کیلوگرم برای مادر طبیعی است و افزایش به میزان کمتر از 8 کیلوگرم و بیشتر از 12 کیلوگرم برای مادر و جنین خطرناک است.
نکاتی که مادران باردار باید بدانند و به آن توجه کنند
- استعمال دخانیات باعت کاهش وزن نوزاد میشود و اینگونه نوزادان اغلب از رشد جسمانی و عصبی خوبی برخوردار نیستند.
- مصرف خودسرانه ی دارو می تواند عواقب جبران ناپذیری برای جنین به همراه داشته باشد.حتی قرص های ویتامین و آهن نیز باید با دستور پزشک مصرف شوند.
- همه ی مادران در هنگام بارداری باید بر علیه بیماری کزاز واکسینه شوند تا این امر از ابتلای بیماری کزاز نوزادی جلوگیری به عمل آورد.
- در دوران بارداری از هرنوع عکس برداری با اشعه ایکس باید خودداری شود.عدم رعایت این نکته سبب ایجاد نا هنجاری ها و اشکالات غیر قابل برگشت در جنین می شود.
- در دوران باردار به علت مصرف کلسیم برای ساختن استخوان بندی جنین و عوامل دیگر خطر پوسیدگی دندان ها بیشتر میشود لذا به مادران توصیه می شود که در این دوران توجه بیشتری به دندان های خود داشته باشند و حداقل سه بار در طول دوره بارداری به دندانپزشک مراجعه کنند .
- استحمام باعث باز شدن منافذ پوست می شود و به شادابی انسان کمک میکند .در این دوره استحمام با دمای مناسب آب برای مادر باردار ضروری است.
- در دو ماه آخر بارداری باید از پستان ها مراقبت لازم به عمل آید .اگر نوک پستان ها کوچک و فرو رفته است آن را با روغن بادام چرب کرده و ماساژ دهید .این عمل در هفته های آخر بارداری باید با ملایمت انجام شود زیرا تحریک نوک پستان ها ممکن است باعث انقباضات رحمی شود.
- زن باردار نباید حرکات بدنی محدودی داشته باشد .حرکات بدنی جریان خون را تحریک و ریه ها را بیشتر باز می کند و در نتیه تبادل اکسیژن بیشتر می شود و مقدار اکسیژن خون افزایش می یابد .پیاده روی بهترین ورزش برای خانم های باردار است.
نیازهای تغذیه ای زن باردار
زن باردار نسبت به زمان قبل از بارداری به 300 کیلو کالری انرژی اضافه نیاز دارد .
- بدلیل رشد جنین و تشکیل بافتهای جنینی در این دوره نیاز به پروتئین افزایش می یابد .یک زن حامله روزانه به 30 گرم پروتئین اضافی نیاز دارد .که هم میتواند این پروتئین از منبع حیوانی باشد (مرغ و ماهی و تخم مرغ و گوشت و ...) و 3/1 بقیه را از منابع گیاهی تامین کند(نخود و لوبیا و ماش و ....) .
آزمایشات مهم و ضروری در دوره بارداری
شامل : آزمایش خون از نظر میزان هموگلوبین /گروه خونی/RH/آزمایش ادرار از نظر وجود عفونت و آلبومین .معاینات بالینی شامل وزن کردن و تعیین فشار خون و معاینه قلب و ریه ها و معاینه گلو و پستان ها و معاینه دندان ها .
مطالب پیشنهادی
ظروف یک بار مصرف ومشکلات آن بر سلامت
اثرات امواج تلفن همراه بر سلامت افراد
کنترل آلاینده ها از طریق فن اوری نانو تکنولوژی
اثر شنهای روان یا غبار غلیظ بر سلامت انسان
آثار جانبی تشعشع لامپ های کم مصرف بر چشم و پوست
شروع زایمان طبیعی
وبلاگ زیر جهت دریافت مقالات علمی و افزایش اگاهی شما عزیزان ایجاد شده است
خیلی زودتر از شروع زایمان، رحم شما (که جایگاه جنین از اوّ ل بارداری تا زمان تولد بوده) برای زایمان آماده می شده است . وقتی حامله نیستید، رحم یک عضو تو خالی است به اندازه یک گلابی. در آخر بارداری ،ظرفیت آن تا حدود ۵۰۰ برابر افزایش می یابد و وزن آن از حدود ۴۰ گرم به ۸۵۰ گرم افزایش می یابد. الیافعضلانی که رحم را می سازند تا ۱۰ برابر ضخامت اصلی شان رشد می کنند . رحم دارای دو بخش مشخص می باشد : جسم رحم و دهانه ی رحم .
جسم رحم یا قسمت بالایی آن در طول حاملگی بزرگ و نازک می شود و دهانه رحم (یا مدخل آن) بلند وضخیم می گردد . در زمان دردهای زایمانی، جسم رحم منقبض و منبسط می شود و دهانه رحم نازک و بازمی گردددو به طرف بالا و اطراف سر جنین کشیده می شود.
رحم یکی از قوی ترین عضلات بدنتان می باشد و می تواند با قدرت زیادی در زمان زایمان منقبض گردد . البته این عضو ماهیچه ای به دفعات زیادی در طول زندگیتان منقبض شده است و ممکن است شما انقباضات آنرا به صورت دردهای خفیف یاشدید دوران قاعدگی حس کرده باشید.
در طول بارداری و مخصوصاً اواخر آن، رحم با فواصل نامنظم برای مدت کوتاه (حدود ۲۵ ثانیه ) منقبض می شود. اینها انقباضات ((براکستون هیکس)) هستند و برخلاف انقباضات زایمانی، بتدریج بهم نزدیک تر نمیشوند و معمولاً دردناک نیستند.
ممکن است آنها رابه صورت سفت شدن شکمتان تشخیص دهید. این انقباضات رحم را برای انقباضات
اصلی زایمان آماده می سازندو گردش خون جفت راافزایش می دهند .
حال ممکن است این سؤال برای شما پیش آید: من چگونه متوجه دردهای واقعی زایمان شوم ؟
سه علامت مشخص برای دردهای واقعی زایمانی وجود دارد که ممکن است فقط یکی را تجربه کنید و یا هرسه را ، و آنها عبارتند از :
▪ انقباضات منظم رحمی . آنها معمولاًهر ۵ دقیقه بروز می کنند و از ۴۵ ثانیه تا ۶۵ ثانیه نیز دوام دارند (هرچهدردها پیشرفت می کنند، فاصله انقباضات کمتر شده و طول هر انقباض بیشتر می شود). با گذاشتن دست برروی شکم می توان انقباضات را لمس کرد و البته احساس آنها، اگر هم دردناک نباشد، ناراحت کننده هست.
▪ نشانه و یا نشانه خونی . خارج شدن مقدار کمی خون قهوه ای از رحم و یا ماده ای شبیه به سفیده ی تخم مرغ که گاهی آغشته به رگه های خونی می باشد ،همین نشانه است . این ماده از همان اوایل حاملگی، دهانه رحم رابسته تا از عفونت رحم جلو گیری نماید. البته این نشانه وقتی ارزش دارد که از ۲۴ساعت قبل معاینه ی داخلی نشده باشید. اگر خون قرمز روشن و یا جریان خون مانند قاعدگی از رحم شما خارج شد، حتماً فوراً به ماما یا پزشکتان اطلاع دهید و یا به بیمارستان مراجعه کنید.
▪ پاره شدن کیسه آب . در داخل رحم ، جنین در کیسه ای پر از نوعی آب یا مایع قرار دارد. پارگی این کیسه،معمولاًدر جریان دردهای زایمانی و در اواخر مرحله ی اوّل زایمان صورت می گیرد ولی برخی موارد خیلی زود(حتی بدون شروع درد و انقباض) رخ می دهد. با پارگی کیسه ی آب باید فوراً به بیمارستان بروید، چرا که هر چه فاصله ی پارگی کیسه ی آب تا زایمان بیشتر باشد، احتمال عفونت نیز بیشتر می شود . همچنین خطر پایین آمدن بند ناف نیز وجود دارد.
کیسه ی آب ممکن است به صورت نشت کردن پاره شود و یا بطور ناگهانی. مایع آن معمولاًشفاف است و بوی نامطبوعی مانند ادرار ندارد. اگر این مایع سبز ،زرد ویا قهوه ای باشد فوراً به ماما یا پزشکتان اطلاع دهید. چون علامت آن است که جنین مکونیم (اوّلین مدفوع جنین یا نوزاد) دفع کرده است و نشانه زجر جنین می باشد که در این صورت باید فوراً زایمان انجام شود. اگر شخصی هنوز به اندازه کافی برای زایمان طبیعی پیشرفت نکرده باشد باید سزارین شود.
مطالب پیشنهادی
ظروف یک بار مصرف ومشکلات آن بر سلامت
اثرات امواج تلفن همراه بر سلامت افراد
کنترل آلاینده ها از طریق فن اوری نانو تکنولوژی
اثر شنهای روان یا غبار غلیظ بر سلامت انسان
آثار جانبی تشعشع لامپ های کم مصرف بر چشم و پوست
زایمان طبیعی
وبلاگ زیر جهت دریافت مقالات علمی و افزایش اگاهی شما عزیزان ایجاد شده است
اگر میخواهید زایمان طبیعی داشته باشید
کسانی که به زایمان طبیعی فکر می کنند باید تمام هم و غم خود را برای سالم پشت سرگذاشتن دوران بارداری خود بگذراند.
گروه اینترنتی روزنه
زایمان طبیعی
امروزه آمار زایمان سزارین در کشور ما بسیار بالاست و بسیاری از مادران ترجیح می دهند که کودک خود را با روش سزارین به دنیا بیاورند.
انجام عمل سزارین در ابتدا تنها برای مادرانی بود که به دلایل مختلفی قادر به انجام زایمان طبیعی نبودند و در صورت زایمان طبیعی، سلامت خود و یا نوزادشان به خطر می افتاد. اما متاسفانه امروزه حتی مادران سالم و به دور از خطر، تنها به دلیل ترس از درد زایمان طبیعی، به زایمان سزارین روی می آورند، هر چند که مضرات زایمان سزارین برای کسانی که امکان زایمان طبیعی برایشان وجود دارد بسیار گفته شده است.
فواید زایمان طبیعی
فواید پزشکی :
1 – پیشگیری از خطر مرگ : بزرگترین فایدهی زایمان طبیعی کاهش مرگ مادر است . زیرا جراحی سزارین مانند تمام جراحیها دارای خطر مرگ ناشی از عوامل بیهوشی گزارش شده است به طوری که نسبت مرگ و میر در سزارین 7 برابر زایمان طبیعی است .
2- پیشگیری از خطر عفونت : در واقع شایعترین انواع عفونت پس از جراحی سزارین، عفونت رحم ، عفونت محل زخم جراحی و عفونت مثانه است ولی در زایمان طبیعی عفونت رحم به ندرت دیده می شود .
3 - پیشگیری از « از دست دادن خون : به طور متوسط، خونی که در زایمان طبیعی از دست میرود حدود 700-500 میلیلیتر است و در مقابل خونی که در سزارین انتخابی از دست میرود حدود 1000 میلی لیتر است.
4 – پیشگیری از آسیب دیدن دستگاه ادراری : در زایمان طبیعی احتمال آسیب دیدن به مثانه بسیار کم است .
5 – پیشگیری از آسیب دیدن روده: پارگی و انسداد روده ، عارضه جانبی شایع هر جراحی است که برای مجاری دستگاه گوارش مشکل ساز است زیرا در این وضعیت حرکت رودهها کند و و یا در موارد نادر متوقف شده و محتویات روده داخل آن باقی میماند.
6 – پیشگیری از لخته شدن خون در پاها: این حالتی است که در آن خون داخل سیاهرگ لخته میشود و معمولترین محل تشکیل لخته، سیاهرگهای پا است . خطر ایجاد آن پس از جراحی سزارین ، ده برابر زایمان طبیعی است .
7 – پیشگیری از هیسترکتومی ( برداشتن رحم ) :عمل سزارین به خصوص اگر تکرار شود در برخی موارد موجب چسبندگی جفت به عمق دیوارههای رحم می شودکه در این موارد مجبور به درآوردن رحم می شوند .
فواید روانی:
1 – احساس خوشایند از توانایی در زایمان طبیعی
2 – احساس مشارکت در زایمان و درک نحوه تولد نوزاد
3 – احساس تسلط و حاکم بودن بر اتفاقات حین زایمان
4 – احساس برقراری ارتباط فوری و پیوند احساسی با نوزاد پس از وضع حمل
5 – احساس رضایت از پذیرفتن مسؤولیت های مادرانه و مراقبت از نوزاد
فواید زایمان طبیعی برای نوزاد:
1- از آنجا که فواید تغذیه طبیعی با شیر مادر مورد توجه است سزارین برای مادرانی که مایلند نوزادشان را با شیر خود تغذیه کنند مشکل ساز خواهد شد . اغلب زنانی که زایمان طبیعی میکنند بلافاصله پس از تولد نوزاد ، تغذیه با شیر خود را آغاز میکنند و شیردهی در زنانی که سزارین میشوند با تاخیر آغاز می گردد.
2 – یکی از خطرناکترین عارضه جانبی جراحی سزارین برای نوزاد، نارسی است، اصطلاح نارسی عموماً برای شرح دادن وضعیت نوزادی به کار میرود که به دلیل انتخاب زمان نادرست زمان سزارین، نارس به دنیا آمده است .
3 – هنوز هم در اغلب بیمارستانها برای جراحی سزارین بیهوشی عمومی صورت میگیرد و متاسفانه داروی به کار رفته برای بیهوشی مادر از طریق جفت به بدن نوزاد میرسد . در این صورت گاهی نوزاد لمس و فاقد واکنشهای لازم به دنیا میآید .
4 - یکی دیگر از عوارضی که به نظر میآید بر اثر سزارین در نوزاد بروز کند فقدان ایجاد فشار بر روی دستگاه تنفسی است در این حالت تخلیهی مایع از اعماق ریه نوزاد ،به طور کامل صورت نمیگیرد . به همین دلیل بروز مشکلات تنفسی در نوزادانی که به روش سزارین به دنیا آمده اند در مقایسه با زایمان طبیعی بیشتر است .
آیا می دانید که این یک باور غلط است که اگر نوزاد به روش سزارین متولد شود باعث کاهش میزان آسیبهای وارده بر او می شود. چون نتایج تحقیقات انجام شده در دنیا ، در میان دو گروه از نوزادانی که با روش های طبیعی و سزارین متولد شده اند ، نشان داده که با افزایش سزارین این آسیبها نظیر میزان فلج ها به ویژه فلج مغزی کاهش نیافته است.
آیا می دانید که دانشمندان بر این باورند عمل سزارین می تواند افسردگی بعد از زایمان را در مادران بیشتر کند.
آیا می دانید تاکنون ثابت نشده است که افزایش هوش و سطح ایمنی به نوع زایمان مرتبط است و این یک باور غلط است که کودکانی که به روش سزارین متولد می شوند باهوش تر از متولدین زایمان طبیعی هستند .
آیا می دانید یکی از عمده ترین دلیلی که باعث تشدید درد زایمان در مادران باردار می شود ترس و اضطراب مادر باردار از فرایند زایمان است.
با روشهای مختلف می توان این درد را در مادران باردار کاهش داد از جمله :آموزشهای لازم وکافی در طول دوران بارداری و آگاهی مادر باردار از فرایند زایمان،انجام تمرینهای ورزشی مناسب در طول دوره بارداری،تمرینات تنفسی ؛ انجام زایمان بدون درد و...
آیا می دانید که این یک باور غلط است که با انتخاب سزارین، هیچ گونه درد و مشکلی را تحمل نخواهند کرد و این در حالی است که درد و عارضه پس از انجام سزارین ایجاد خواهد شد .
آیا می دانید که در کشور ما سزارین تبدیل به اقدامی تجملی و لوکس شده است و انجام زایمان به این روش برای مادران اعتبار می آورد بدون آن که به عوارض آن فکر کنند و این یک باور غلط است.
آیا می دانید مدت بستری شدن و توانایی بازگشت به کارهای عادی و روزمره بعد از زایمان طبیعی خیلی کمتر از سزارین است و مادرانی که زایمان طبیعی داشته اند زودتر به خانواده خود ملحق می شوند.
آیا می دانید مادرانی که زایمان طبیعی داشته اند در دادن آغوز به نوزاد خود موفق تر هستند چرا که خوردن آغوز یا کلستروم به عنوان اولین واکسن برای کودک منافع بسیاری دارد.
آیا میدانید که پس از زایمان طبیعی، مادران با انجام ورزشهای مناسب ، به مراتب سریعتر از زمانی که سزارین می شوند، می توانند تناسب اندام خود را بدست آورند.
آیا می دانید متولدین با زایمان طبیعی زودتر آغوش گرم مادرشان را احساس و یک رابطۀقوی عاطفی میان مادر ونوزاد بر قرار می شودکه در تکامل احساسی و رفتاری نوزاد در آینده بسیار مهم است.
توصیه های ما به مادران باردار:
مادرانی علاقمند به انجام زایمان طبیعی هستند، می توانند با رعایت نکات زیر از انجام زایمان سزارین جلوگیری کنند.
کسانی که به زایمان طبیعی فکر می کنند باید تمام هم و غم خود را برای سالم پشت سرگذاشتن دوران بارداری خود بگذراند.
۱- به محض مشاهده علایم بارداری در خودتان، به پزشک متخصص زنان و زایمان مراجعه کنید (درصورت عدم دسترسی به متخصص زنان و زایمان به مراکز ارائه دهنده خدمات بهداشتی و درمانی مراجعه کنید) تا مورد معاینه قرار بگیرید. مراجعه منظم مادر به پزشک، در طول دوران بارداری بسیار حائز اهمیت می باشد.
۲- یک مادر در طول دوران بارداری خود باید سعی کند موادغذایی سالم و تازه را مصرف کند. از آبمیوه های آماده که حاوی مواد افزودنی هستند کمتر استفاده کند و آبمیوه تازه مصرف کند. روزانه شش وعده غذایی سبک میل کند. مواد لبنی را زیاد مصرف کند به خصوص شیر را (بهتر است شیر کمچرب باشد). مصرف قند و چربی و نمک خود را تا حد ممکن کنترل کند. هر روز ورزش کند، البته ورزش هایی را که متناسب با دوران بارداری باشد.
رعایت همه این نکات برای کنترل میزان قند خون می باشد، زیرا در صورت بالارفتن گلوکز (قند خون) وزن جنین بالا می رود و شانس زایمان طبیعی نوزاد با وزن بالا، بسیار کمتر از نوزاد با وزن طبیعی می باشد.
۳- اگر مادری هستید که علاقمند به انجام زایمان طبیعی هستید، سعی کنید پزشک متخصص زنانی را انتخاب کنید که آمار انجام زایمان های طبیعی او بیشتر از زایمان سزارین او باشد. متاسفانه برخی از متخصصین زنان و زایمان بدون علت، مادر را به انجام سزارین تشویق می کنند.
۴- می توانید با مراجعه به مراکز ارائه دهنده خدمات بهداشتی از اطلاعات ماما استفاده کنید. اغلب دیده می شود که ماماها اطلاعات خوبی را برای انجام زایمان طبیعی به مادران ارائه می دهند. پس اگر چنین مامایی را یافتید، حتما از اطلاعات او بهره مند شوید.
۵- کسب اطلاعات در خصوص مراقبت های دوران بارداری و آشنایی با علایم اولیه زایمان، برای پدران بسیار حائز اهمیت است. مادر باید همسر خود را تشویق کند تا اطلاعات مناسب و کاربردی را در این خصوص یاد بگیرد تا در صورت مواجهه با علایم اولیه زایمان، مادر را به بیمارستان منتقل کند تا فرصت برای انجام زایمان طبیعی از دست نرود.
۶- پدر باید توجه کند که فراهم کردن محیطی آرام و دور از تنش در خانه در دوران بارداری بسیار اهمیت دارد. معمولا مادرانی که بیشتر تحت حمایت عاطفی همسران خود قرار دارند، علاقمندی شان به زایمان طبیعی بیشتر می شود، زیرا تحمل درد ناشی از زایمان طبیعی برای مادرانی که پشتوانه عاطفی دارند آسان می شود.
۷- اگر مادران آگاهی خود را درباره مضرات سزارین بالا ببرند، شاید رغبت کمتری نسبت به آن نشان دهند. یکی از مشکلات عمده سزارین، مشکلات تنفسی نوزادان به دنیا آمده توسط سزارین است. همچنین میزان افسردگی پس از زایمان در مادران سزارینی بیشتر دیده شده است.
۸- روش های مختلفی برای آماده سازی بدن مادر برای انجام زایمان طبیعی وجود دارد. می توانید این روش ها را از متخصص زنان و زایمان بپرسید و با انجام آنها، بدن خود را برای زایمان طبیعی آماده کنید.
۹- می توانید در کلاس های آمادگی برای زایمان شرکت کنید. توجه داشته باشید که مادران باید برای شرکت در این کلاس ها زودتر اقدام کنند، زیرا در برخی موارد نوزاد زودتر از موعد پیش بینی شده به دنیا می آید و اگر مادر این کلاس ها را نرفته باشد، ممکن است آمادگی زایمان طبیعی را نداشته باشد.
۱۰- در ماه آخر به محض مشاهده درد شدید شکم، احتمال زایمان را بدهید و فورا خود را برای رفتن به بیمارستان آماده کنید.
۱۱- اگر مایل به انجام زایمان طبیعی هستید، هرگز اجازه ندهید فکر زایمان سزارین بر شما غلبه کند. اگر ذهن خود را روی انجام زایمان طبیعی متمرکز کنید، حتما موفق خواهید شد.
۱۲- گاهی مشاهده می شود که برخی والدین به دلیل علاقه به تاریخ خاصی، اصرار می کنند که با انجام زایمان سزارین، نوزاد خود را در آن تاریخ به دنیا آورند که این تفکرات را باید در بین افراد جامعه از بین برد.
۱۳- به محض شروع درد زایمان و تا رسیدن پزشک، باید از روش های طبیعی برای مقابله با دردهای اولیه زایمان استفاده کرد، مثل راه رفتن آرام.
۱۴- با شروع درد زایمان، از مصرف داروهای مسکن (ضد درد) خودداری کنید، زیرا این کار منجر به تاخیر انقباضات رحم مادر شده و انجام زایمان طبیعی را آهسته می کند.
۱۵- به خاطر داشته باشید که هنگام بروز درد زایمان بر خدا توکل کنید، زیرا خدا زایمان طبیعی را برای به دنیا آمدن انسان قرار داده است. پس اگر دردی هم در این مسیر وجود دارد، حتما مزایای زیادی هم دارد.
۱۶- استراحت کردن قبل از انجام زایمان طبیعی بسیار مهم است، زیرا خوابیدن و استراحت کردن سبب ذخیره انرژی مادر برای انجام زایمان طبیعی خواهد شد.
۱۷- هنگام بروز درد زایمان، آرامش خود را حفظ کنید. فک خود را شل نگه دارید و سفت نکنید. گفته می شود باز و شل نگه داشتن فک، ارتباط مستقیمی با باز شدن دهانه رحم و تولد راحت تر نوزاد دارد.
۱۸- هنگام زایمان، مثانه خود را خالی نگه دارید و هر ساعت برای تخلیه آن اقدام کنید.
۱۹- اگر برای اولین بار است که مادر می شوید، باید در نظر داشته باشید که ممکن است زایمان طبیعی طول بکشد. پس خود را برای آن آماده کنید.
۲۰- ذهن خود را بر روی فواید زایمان طبیعی متمرکز کنید. با آگاهی از فواید آن می توانید اعتماد به نفس خود را بالا ببرید.
مطالب پیشنهادی
ظروف یک بار مصرف ومشکلات آن بر سلامت
اثرات امواج تلفن همراه بر سلامت افراد
کنترل آلاینده ها از طریق فن اوری نانو تکنولوژی
اثر شنهای روان یا غبار غلیظ بر سلامت انسان
آثار جانبی تشعشع لامپ های کم مصرف بر چشم و پوست
زایمان طبیعی
وبلاگ زیر جهت دریافت مقالات علمی و افزایش اگاهی شما عزیزان ایجاد شده است
با فرا رسیدن هفته های آخر بارداری، در بدن تغییراتی روی می دهد که زن باردار و جنین را برای زایمان آماده میکند . در این زمان جنین قادر است به زندگی خود در خارج از رحم ادامه دهد . زمان زایمان لحظه پر اضطراب و مهیج برای زن و خانواده اش می باشد. زایمان یک روند فیزیولوژیک می باشد که باعث ایجاد تغییرات فیزیولوژیک گسترده در مادر می شود و وضع حمل جنین را از طریق مجرای زایمانی میسر می سازد .
زایمان عبارتست از یک رشته انقباضات رحمی هماهنگ و غیر ارادی موثر که سبب افاسمان و دیلاتاسیون سرویکس می گردد و همینطور کوشش های ارادی که برای خارج نمودن محتویات حاملگی از راه واژن صورت می گیرد . در گذشته تمامی زایمانها بصورت طبیعی انجام می شده است ولی در سال 1500 میلادی اولین زایمان به روش سزارین ، انجام شده است . سزارین در ابتدا برای نجات جان مادر و جنین ابداع شد . نوع ابتدایی سزارین تنها در مواردی انجام می شد که جنین زنده بایست از بدن مادر مرده خارج شود دراین زمان جراحی بلافاصله پس از مرگ مادر و برای نجات جان نوزاد انجام می گرفت . بعدها این جراحی برروی زنان زنده نیز انجام شد اما فقط در مواردی که زایمان طبیعی کاملا ناممکن تشخیص داد می شد . اصولا این جراحی بایستی به عنوان آخرین راه بررسی شود . اما متاسفانه امروزه در جامعه ما سزارین فقط در مواقع لازم استفاده نمی شود و حتی رفته رفته شکل تجملی به خود گرفته است . سزارین یک عمل جراحی بزرگ است و در حال حاضر یک از متداولترین اعمال جراحی در کشور می باشد . ما اکنون در محاصره اپیدمی سزارین قرار گرفته ایم و بایستی برای مهار آن چاره اندیشی کنیم .
زایمان طبیعی
زایمان طبیعی میتواند از بسیاری جهات برای مادران مفید باشد . فوایدی از لحاظ پزشکی ، جسمانی ، روانی و مالی . زایمان طبیعی برای کودک هم فوایدی دارد.
مزایای زایمان طبیعی
- در زایمان طبیعى درد قبل از وضع حمل است ضمن این که درد زایمان طبیعى چون متناوب است بین فواصل درد براى فرد امکان استراحت هست .
- کاهش احتمال عفونت و آمبولى و مصرف آنتى بیوتیک
- بازگشت سریع تر به محیط خانواده و شروع زندگى عادى
- زایمان طبیعى به نوزاد فرصت مى دهد خود را با محیط خارج از رحم تطبیق دهد. در واقع انقباض هاى طبیعى رحم هنگام زایمان، سبب کنار آمدن تدریجى نوزاد با محیط خارج از رحم مى شود .
- مدت بستری شدن کمتر است
- حجم خونی که مادر طی زایمان طبیعی از دست می دهد تقریبا نصف یک عمل سزارین است ، لذا خطر خونریزی و کم خونی ، در یک زایمان طبیعی خیلی کمتر از زایمان به طریق سزارین است.
- همچنین ، خطرات و ریسک بیهوشی برای زایمان طبیعی وجود ندارد
- از نظر اقتصادی نیز ، زایمان طبیعی به نفع مادر ، بیمارستان و جامعه است.
- پس از زایمان طبیعی ، مادران با انجام ورزشهای مناسب ، به مراتب سریع تر از زمانی که سزارین می شوند ، می توانند تناسب اندام خود را به دست آورند.
- مادر در طول مدت زایمان خود کاملا هوشیار بوده و به طور کامل در جریان روند زایمان قرار می گیرد.
- در تماس اولیه نوزاد با مادر و شروع شیردهی تاخیر وجود ندارد .
- مادرانی که زایمان طبیعی داشته اند در امر شیردهی و دادن آغوز به نوزاد خود موفق تر هستند .
- زایمان طبیعی از مشکلاتی نظیر افتادگی ها و شل شدن بافت بدن که به واسطه بارداری ایجاد می شود ، جلوگیری می کند
فواید روانی زایمان طبیعی
1 – احساس خوشایند از توانایی در زایمان طبیعی
2 – احساس مشارکت در زایمان و درک نحوه تولد نوزاد
3 – احساس تسلط و حاکم بودن بر اتفاقات حین زایمان
4 – احساس برقراری ارتباط فوری و پیوند احساسی با نوزاد پس از وضع حمل
5 – احساس رضایت از پذیرفتن مسؤولیت های مادرانه و مراقبت از نوزاد
روش های کاهش درد زایمان
یکی از مهمترین علل افزایش سزارین های انتخابی درد زایمانی می باشد . طبیعیت زایمان درد است و علت اصلی درد زایمان انقباضات رحم است که باعث باز و نرم تر شدن دهانه رحم می شود تا جنین بتواند از آن به داخل مهبل وارد و سپس از این مجرا خارج شود. واکنش زن باردار نسبت به درد متفاوت است و تحت تاثیر عوامل زیادی از جمله فرهنگ ، احساس ترس و نگرانی ، تجربه زایمان قبلی ، میزان آمادگی برای بچه دار شدن و حمایت همسر می باشد . محل و میزان درد برحسب مراحل مختلف زایمان متفاوت است و معمولا در نواحی زیر شکم ، کمر ، میاندوراه و پاها احساس می شود .
هنگام بروز دردهای زایمان ، هورمون هایی در بدن ترشح می شوند که تاثیر فراوانی بر روند زایمان دارند . ترس و نگرانی زن در زمان زایمان از یک طرف باعث ترشح هورمونی می شود که انقباض عضلات و درد را افزایش داده و از طرف دیگر ترشح مواد تسکین دهنده درد را کاهش می دهد . ترشح این هورمون ها تحت فرمان اعصاب هستند . رشته های عصبی همچنین در انتقال حس درد به مغز نقش دارند که امروزه با استفاده از روش های مختلف می توان انتقال این حس را به مغز کاهش داد . بیش از 150 سال است که زایمان بدون درد یا کم درد در دنیا شروع شده است و بیش از 150 روش در این زمینه شناخته شده است که آنها را به دو دسته کلی دارویی و غیردارویی تقسیم میکنیم :
الف ) زایمان بدون درد غیر دارویی : روش هایی که بدون استفاده از داروی بیحسی و با استفاده از مهارت زن موجب می شود که وی بتواند زایمان خود را آگاهانه هدایت کند . در این حالت ، زن قادر است که که احساس درد زایمان را به حداقل برساند . این روش ها عبارتند از :
1. تمرین های کششی ، تن آرامی ، مهارت های تنفسی : با تمرینات کششی می توان ازبروز عوارضی مانند : درد مفاصل ، کمر درد ، مشکلات در سیستم گوارشی ، ادراری ، شل شدن عضلات کف لگن و ... جلوگیری کرد . این تمرینات نه تنها باعث توانایی ذهن می شود بلکه به همراه تن آرامی و مهارت های تنفسی ، موجب برقراری هماهنگی قوای جسمی ، ذهنی و روانی می گردد . این مهارت ها در کلاس های آمادگی برای زایمان به طور عملی آموزش داده می شود .
2. قرار گرفتن در وضعیت های مختلف در زمان درد : تغییر وضعیت موجب رفع خستگی ، راحتی بیشتر و گردش خون بهتر می شود . زن باردار می تواند به دلخواه خود ، هر حالتی که راحت تر است ( مانند : نشسته ، ایستاده ، خوابیده ، دراز کشیده و یا راه رفتن ) را انتخاب کند . آزادی در انتخاب وضعیت موجب می شود تا توانایی وی برای تحمل زایمان افزایش یابد و احساس رضایت و خشنودی کند .
3. فشار مخالف : در این روش فشاری مداوم و قوی با مشت ، پاشنه دست ، ویا شیئی سخت بر پائین کمر وارد می شود . این فشار کمک می کند تا احساس فشار داخلی و درد در پائین کمر راحت تر تحمل شود . سایر مناطقی که فشار روی آنها می تواند اثر آرام بخشی زیادی داشته باشد شامل : لگن ، ران ها ، پاها ، شانه ها و دست ها می باشد . این فشار در مرحله اول شروع درد زایمان اثر تسکین بخش دارد این روش با کمک همراه انجام می شود .
4. تمرکز ، تجسم خلاق ، و انحراف فکر : زن باردار با متمرکز کردن حواس و فکر خود به شرایطی غیر از شرایط زایمانی مانند دعا کردن ، نگاه کردن به یک عکس ، به یاد آوردن خاطرات خوب ، راه رفتن ، تماشای تلویزیون ، شنیدن ، لمس کردن و انجام صحیح تمرین های تنفسی ، می تواند به کاهش درد کمک کند ، در واقع این روش پرورش دادن تخیل ، تجسم و مثبت گرایی در ذهن است . وی از این طریق می تواند در حین انقباضات رحمی ، به یک تمرکز درونی برسد، در نتیجه احساس درد از طریق انحراف و تمرکز به حداقل برسد .
5. آوا یا موسیقی : شنیدن موسیقی دلخواه یا آوای قرآن می تواند در هنگام انقباض و درد شرایط مطلوبی برای وی ایجاد کند . این روش موجب تن آرامی و کاهش احساس درد می گردد .
6. هیپنوتیزم : این روش بصورت ایجاد تغییرات موقت مغزی ، همراه با بیهوشی می باشد که موجب افزایش قدرت تلقین میشود .هیپنوتیزم باعث آرامش جسمی و فکری ، افزایش تمرکز و حتی ایجاد توانایی در کنترل فشار خون ، ضربان قلب و همچنین کاهش درد می شود ، این روش به دانش و مهارت عامل زایمان نیاز دارد .
7. بیوفیدبک : یکی از روش های آرام سازی است . در این روش زن باردار از طریق دیداری و یا شنیداری اطلاعاتی در مورد عملکرد خودکار فیزیولوژیک بدن کسب می نماید . در واقع وی می آموزد که عملکرد غیر ارادی بدن خود را تحت کنترل در آورد .
8. گرمای سطحی : تاثیر این روش در کاهش درد با استفاده از اشیاء گرم ( بطری آب گرم ، حوله مرطوب و گرم ) آغشته کردن قسمت های تحتانی بدن ( شکم ، کشاله ران ، میاندوراه و کمر ) با ژل های گرم کننده ، کشیدن پتوی گرم بر روی تمام بدن و دوش گرفتن با آب گرم امکان پذیر است . گرما باعث افزایش جریان خون در منطقه دردناک می شود . استعمال گرما در کاهش درد ناشی از خستگی نیز موثر است .
9. سرمای سطحی : در این روش استفاده از کیسه آب یخ ، تکه های یخ و حوله خیس شده با آب سرد بر روی کمر ، میاندوراه ، و مقعد توصیه می شود . به خصوص اگر احساس گرما می کند ، استفاده از لباس های خنک می تواند باعث راحت تر شدن وی گردد . حرارت از طریق کم کردن درجه حرارت عضله و کاهش گرفتگی آن باعث کاهش درد می شود .
10. آب درمانی و استفاده از وان زایمان : این روش برای شل شدن عضلات ، کاهش اضطراب ، درد و تحریک زایمان مفید است . این روش موجب احساس راحتی و تن آرامی حین انقباضات می شود . روش های مختلف آب درمانی شامل : استفاده از وان یا دوش آب گرم ، استفاده از دوش دستی برای ریختن آب روی شکم و کمر ،استخر زایمان و جکوزی میباشد. زایمان در آب یکی از روش های کاهش درد زایمان می باشد . زن باردار می تواند برای کاهش درد زایمان از وان و زایمان در آب استفاده کند . در مورد چگونگی انجام زایمان در آب حتما با عامل زایمان مشورت شود .
11. لمس و ماساژ : این روش راهی برای آرام کردن می باشد . مدارکی دال بر انتقال انرژی از طریق لمس موجود است . نوازش اطمینان بخش و دوستانه گونه و موها ، در آغوش گرفتن ، ماساژ نواحی دست ، کمر و باسن و سایر قسمت های بدن توسط همراه ، می تواند موجب کاهش درد و تسکین زن باردار شود .
12. طب سوزنی : برای کاهش درد ، با سوزن بر روی نقاط مشخصی از بدن فشار وارد می شود . این روش به مهارت عامل زایمان نیاز دارد .
13. طب فشاری : در این روش ایجاد فشار عمیق با دست بر روی نقاط مشخصی از بدن موجب کاهش درد می شود . معمولا این فشار با بند انتهایی انگشت شست و سایر انگشتان وارد می شود . نقاط طب فشاری شامل: شانه ها ، پائین پشت ، لگن ، قوزک پا ، ناخن های کوچک انگشتان پا و کف پا می باشد که توسط همراه آموزش دیده در هنگام درد های زایمان استفاده می شود .
14. تحریک الکتریکی عصب از راه پوست: در این روش یک دستگاه الکتریکی مخصوصی بر روی کمر نصب می شود و با فرستادن امواج موجب کاهش درد هنگام انقباضات رحم می گردد . زن باردار در حین انقباضات می تواند میزان تحریک دستگاه را کنترل کند .
15. آروماتراپی : استفاده از روغن های مخصوص مانند : اسطوخودوس ، بابونه ، پونه و مریم گلی ، برای تقویت سلامت و افزایش آرامش و کاهش اضطراب موثر است . طریقه مصرف این مواد عبارتند از : بخور یا بوکردن دستمال آغشته به مواد معطر ، ماساژ پشت و کمر به همراه روغن های پایه آغشته به این مواد ، گذاردن پاها در درون وان آب آغشته به آن و ...
نکته : بسیاری از روش های فوق در کلاسهای آمادگی زایمان آموزش داده می شود و می توان از یک و یا چند روش همزمان برای کاهش درد استفاده کرد .
ب ) زایمان بدون درد دارویی : روش هایی که با تزریق نوعی داروی بیحسی مانع انتقال حس درد به مغز می شود. این روش ها عبارتند از :
1- بی حسی نخاعی و یا اپیدورال : داروی بی حسی در فضای ستون فقرات و در اطراف یا داخل نخاع تزریق می شود . در این روش زن درد را احساس نمی کند ولی بیدار و هوشیار است .
2- استنشاق داروی بی دردی : داروی بی حسی از طریق گذاردن ماسک بر روی بینی و دهان به بدن زن منتقل شده و دردهای وی را تا حدی کاهش می دهد .
3- تزریق داروی بی دردی : داروی بی دردی در داخل عضله و یا رگ تزریق می شود که زن درد کمتری احساس می کند .
مطالب پیشنهادی
ظروف یک بار مصرف ومشکلات آن بر سلامت
اثرات امواج تلفن همراه بر سلامت افراد
کنترل آلاینده ها از طریق فن اوری نانو تکنولوژی
اثر شنهای روان یا غبار غلیظ بر سلامت انسان
آثار جانبی تشعشع لامپ های کم مصرف بر چشم و پوست
فیلم زایمان طبیعی
وبلاگ زیر جهت دریافت مقالات علمی و افزایش اگاهی شما عزیزان ایجاد شده است
http://www.tanzimekhanevadeh.com/health-video/1146-vaginal-birth
ارتباط بین فعالیت فیزیکی و کاهش بیماریها
ورزش های ضد استرس برای بهتر شدن وضعیت روانی و احساسی افراد
ورزش های مخصوص افراد مبتلا به بیماران قلبی و دیابت
ورزش های مفید برای بیماران مبتلا به آلزایمر
ورزش و بیماری های قلبی و استخوانی
چطور میزان فعالیت فیزیکی خود را ارتقاء دهیم؟
چه ورزش هایی سلامت کودکان را تامین می کند؟
ورزش چگونه در درمان و پیشگیری از سرطان سینه زنان کمک می کند؟
زایمان طبیعی و مراحل آن
وبلاگ زیر جهت دریافت مقالات علمی و افزایش اگاهی شما عزیزان ایجاد شده است
بررسی زایمان، وضع حمل و نفاس طبیعی جهت آشنایی زنان باردار
* علائم شروع زایمان عبارتند از:
درد ناحیه زیر شکم و یا کمر که به تدریج طول مدت درد بیشتر و فاصله بین آن کوتاه تر میشود.
بروز هر نوع ترشح خونی از واژن یا مهبل
آبریزش از مهبل یا واژن
* فرآیند زایمان معمولاً به سه مرحل تقسیم می شود :
مرحلۀ اول : از زمان شروع دردهای زایمانی تا باز شدن کامل دهانۀ رحم می باشد .
مرحلۀ دوم : از باز شدن کامل دهانۀ رحم تا خروج نوزاد می باشد .
مرحلۀ سوم : از خروج نوزاد تا خروج جفت می باشد .
* مرحله اول:
مرحله اول نیز سه قسمت دارد : دردهای ابتدایی، دردهای فعال ، مرحلۀ انتقالی . تمامی مرحلۀ اول ممکن است ۱۲-۱۴ ساعت برای شکم اولها و ۵-۶ ساعت برای مادرانی که قبلاً هم زایمان کرده اند طول بکشد . نیروی انقباضات رحمی ، دهانۀ رحم را باز می کند و میزان این باز شدن معمولاً با سانتیمتر بیان می شود که در معایتۀ داخلی که با یک یا دو انگشت صورت میگیرد ، تعیین می شود . باز شدن کامل دهانۀ رحم ۱۰سانتی متر می باشد .
دردهای ابتدایی : از شروع انقباضات واقعی زایمانی تا هنگامی که دهانۀ رحم ۴ سانتی متر باز شده باشد می باشد .
دهانۀ رحم علاوه بر باز شدن ، نازک هم شده است . این قسمت معمولاً از همۀ مراحل قابل تحمل تر می باشد . و از آنجایی که این قسمت از مرحلۀ اول حدود ۶ ساعت طول میکشد ، بسیاری از خانم ها ترجیح می دهند این مرحله را در منزل به سر ببرند . باز شدن دهانۀ رحم در این مرحله بسیار کندتر از مرحلۀ بعدی است . برای مثال برای عبور ۲ سانتی متر به ۴ سانتی متر زمان بسیار بیشتری می برد تا این که از ۶ سانتی متر به ۸ سانتی متر بروید ، هر چند که در هر دو ، ۲ سانتی متر پیشرفت کرده اید.
درد های فعال : از زمانیست که دهانۀ رحم ۴ سانتی متر باز شده تا هنگامی که به ۷ سانتی متر برسد . وقتی که دهانۀ رحم ۶ سانتی متر باز شد ، انقباضات بسیار قوی تر گردیده اند و دفعات آنها نیز بتدریج افزایش می یابند و زمان بیشتری به طول می انجامند . برای مثال هر دو دقیقه یک انقباض ۶۰ثانیه ای ممکن است رخ دهد . در این مرحله احتمالا ًاحساس گرمی می کنید ، دهانتان خشک می شود ، کمی خسته می شوید و کمرتان نیز درد می گیرد . بهتر است مرتب تغییر وضعیت بدهید ولی به پشت نخوابید . مرتب ادرار کنید( ساعتی یکبار ) و در صورت امکان حولۀ گرمی به کمرتان بگذارید . صورتتان را بشویید ( برای رفع احساس گرما ) و نفسهای عمیق بکشید .
مرحلۀ انتقالی : زمانی است که دهانۀ رحم ۸ سانتی متر باز شد تا وقتی که به ۱۰ سانتی متر برسد . این مرحله به عقیدۀ بسیاری زنان ، دردناک ترین مرحله است و البته خوشبختانه کوتاه ترین مرحله ( معمولاً ۹۰-۲۰ دقیقه طول می کشد ) در این مرحله احساس دفع مدفوع بشما دست می دهد و این نشان می دهد که سر جنین به راست رودۀ شما فشار می آورد و نزدیک زایمان هستید .
سایر علامتهای این مرحله عبارتند از : تحریک پذیری ، نشانۀ خونی ، لرز ، تهوع و استفراغ ، گرفتگی پا و تعریق ( البته ممکن است هیچ یک از این علامتها را نداشته باشید ). سعی کنید بدنتان را شل کنید و نفسهایتان را سریع تر کنید . اگر احساس گیجی می کنید ، درون دستهای بسته تان تنفس کنید . مرتب تغییر وضعیت دهید و در صورت نیاز هیچ اشکالی ندارد که سر و صدا کنید .
ناگهان یک احساس کاملاً متفاوتی به شما دست می دهد . شما یک فشاری در لگنتان حس می کنید و یک تمایل غیر قابل کنترل برای زور زدن به شما دست می دهد . اما اگر دهانۀ رحمتان ۱۰ سانتی متر باز نشده باشد نباید زور بزنید چرا که باعث صدمه زدن به دهانۀ رحم خود می شوید .
با فشارهای شما و انقباضات رحمی ، سر جنین پایین تر می آید و به کف لگن فشار وارد می کند بطوری که با عضلات خارجی این ناحیۀ لگن ، بنام پرینه ، مماس می گردد . همچنانکه سر جنین به آرامی پرینه را متسع می سازد ، شما هم یک احساس ناراحت کننده کشیدگی و سوزش در این منطقه می کنید . خوشبختانه این احساس فقط لحظه ای است چونکه فشار سر جنین به پرنیه یک نوع بی حسی طبیعی ایجاد می کند . این مرحله یک مرحلۀ بسیار بحرانی برای جنین شما می باشد . البته اینجا آخر کار نیست ممکن است این مرحله طولانی شود و تا خروج کامل جنین ۹۰ دقیقه طول بکشد ولی معمولاً کوتاه تر است مخصوصاً اگر در این مرحله عمل چیدن پرنیه ( اپیزیاتومی ) توسط ماما یا پزشک صورت گیرد که باعث می شود مرحلۀ دوم سریع تر انجام شود و فشار کمتری به سر جنین وارد گردد و از پارگی احتمالی عضلات این ناحیه ( که ترمیم آن ها نیز مشکل تر می باشد ) جلوگیری کند .
بعد از اتمام مرحلۀ سوم ، با انجام چند بخیه اپیزیاتومی ترمیم می شود . معمولاً در همۀ شکم اولها این اقدام ( اپیزیاتومی ) صورت می گیرد و اکثر شکم دوم ها نیز بی بهره نیستند ولی شکم سوم ها به بعد معمولاً احتیاجی به این عمل ندارند چرا که عضلات پرنیه شل تر شده اند و مقاومت چندانی در مقابل عبور جنین نشان نمی دهند و مرحلۀ خود به خود سریع تر صورت می گیرد .
* جنین در این مرحله چگونه است ؟
با شروع و پیشرفت دردهای زایمانی ، سر جنین ( که در روزها یا هفته های آخر بارداری وارد لگن شده بود ) به عریض ترین قسمت لگن حرکت می کند و در این حین مرتب تغییر وضعیت می دهد و می چرخد و البته به مثانه و راست رودۀ شما بیشتر فشار وارد می شود .
در طی زایمان و بیشتر در مرحلۀ دوم ، جمجمۀ جنین تحت فشار بدن شما قرار می گیرد و بطور مرتب تغییر شکل می دهد . به همین علت اگر سر نوزادتان کشیده به نظر می رسد و یا قسمتی از آن به نظر تغییر شکل یافته می رسد ، نگران نباشید چون این حالت به علت همین فشارهای لگن به سر جنین ایجاد شده است و بعد از یکی دو روز کاملاً برطرف می شود . استخوان های جمجمۀ جنین در همه جا کاملاً سفت نشده اند و نقاط نرمی بنام فونتانل و یا ملاج در جلو و پشت سر نوزاد وجود دارند . این نقاط نرم به استخوان های جمجمه اجازه می دهند که برخی نقاط بر روی هم بخوابند و در مجرای زایمانی بهتر جای گیرند .
بطور طبیعی نوزاد با سر به دنبا می آید . البته می تواند با پاها ، باسن ، صورت و ابرو ( حالتی بین سر و صورت ) نیز به دنیا بیاید ولی مطلوب ترین حالت همان حالت سر می باشد و از حالتهای مختلف سر ، حالتی بهتر و شایع تر از بقیه است که صورت به پشت مادر باشد .
زایمان نوزاد با پاها ( بریچ ) تقریباً ۳% کل زایمان ها را تشکیل می دهد . در این حالت البته زایمان طولانی تر و مشکل تر خواهد بود ( مخصوصاً درد کمر ) . زایمان طبیعی در این حالت هم برای شما دردناک تر خواهد بود ، هم برای جنین پر خطرتر و البته برای ماما یا پزشکتان هم مشکل تر . بیشتر حالتهای بریچ را سزارین می کنند ( مخصوصاً در شکم اول ها و شکم دوم ها ) .
۷۶۵۷۶۸۷۸۹۷۹۸۷.jpg
* مرحلۀ دوم : تولد نوزاد
برای زایمان احتمالاً شما را به اتاق زایمان و تخت زایمان راهنمایی می کنند ( گاهی با برانکارد می برند ) . احتمالاً تخت زایمانی را در مطب ماما یا پزشکتان دیده اید ، بیشتر شبیه به صندلی بزرگ و بلندی است که دو پایه در انتها دارد که پاهای شما را روی آنها قرار می دهند . ناحیۀ تناسلی شما با مواد ضد عفونی کننده شسته می شود و روی شکم و پاهایتان پارچه های استریلی پهن می گردد .
هنگامی که دهانۀ رحمتان ۱۰ سانتی متر باز شد ، ماما یا پزشکتان به شما می گوید که می توانید به طرف پایین زور بزنید ( معمولاً بطور ناخود آگاه چنین احساسی را خواهید داشت ) . بهتر است زور زدن شما همراه با یک بازدم آهسته باشد . بش از ۶-۵ ثانیه نفستان را حبس نکنید . در صورتی که پس از ۳۰ دقیقه پیشرفتی نکرده اید و جنین نزول نکرده است ( پایین نیامده است ) ، وضعیت سر پا نشستن نیز می تواند کمک کند . نزول جنین در مجرای زایمانی به کمک فشارهای شما و انقباضات ماهیچه های شکمی و دیافراگم ( عضله کف قفسه سینه ) صورت می پذیرد . هر چند این مجرا حدود ۱۰ سانتی متر بیشتر نیست ولی ممکن است ۲۰ دقیقه تا دو ساعت ( در زایمان های مشکل ) طول بکشد تا او این مسیر را طی کند .
هنگامی که سر جنین کاملاً پایین آمد و به پرنیه فشار آورد ، اپیزیاتومی می تواند انجام گیرد . آخرین انقباض قبل از زایمان سر ، احتمالاً باعث یک احساس سوزش و کشیدگی می شود . بعد از تولد سر ، یک شانه و سپس شانۀ بعد و بلافاصله بقیه بدن به دنیا می آید . قسمت مشکل زایمان در درجۀ اول همان سر می باشد . زایمان شانۀ اول نیز مقداری ایجاد درد می کند اما بقیۀ بدن تقریباً به بیرون لیز می خورد .
معمولاً دهان و بینی نوزاد تمیز می شود و شما برای اولین بار صدای گریۀ او را می شنوید ( که هیجان انگیزترین مرحلۀ زایمان و حتی عمرتان می باشد !) در این مرحله نوزاد هنوز از طریق بند ناف به شما متصل است . ماما یا پزشکتان بند ناف را در دست می گیرد و هنگامی که ضربان آن تمام شد اول با دو پنس آن را می بندد و سپس می چیند . سپس یک گیرۀ پلاستیکی در فاصلۀ ۳-۲ سانتی متری شکم نوزاد ، بر روی بند ناف می بندد و بقیۀ آن را می چیند .
از عجایب خلقت است که پس از آن همه سختی و درد و خستگی و احتمالاً بی خوابی ، با تولد نوزاد ، تقریباً همۀ دردها از بین می روند . بخصوص هنگامی که نوزاد کوچک و قشنگ تان را ( که ۹ ماه در انتظار دیدارش بودید ) می بینید ، همۀ درها حتی فراموش می شوند !
البته توجه دارید که کل مدت دردهای ناراحت کننده زایمان طبیعی شاید به اندازۀ مدت یک دندان درد ساده باشد ! ولی متأسفانه همیشه آن چنان از دردهای زایمانی و شدت و مدت آن ها نقل شده است که باعث وحشت مادران جوان می گردد.
* فورسپس و واکیوم ( زایمان با دستگاه )
برخی مواقع ممکن است دردهای زایمانی به خوبی پیشرفت کند ولی در انتها خروج جنین با کمی اشکال مواجه شود و یا از این لحاظ مشکلی نباشد منتها به علت زجر جنین و یا حالت اضطراری دیگری خروج سریع جنین اجباری باشد . در این حالت ممکن است پزشکتان تشخیص دهد که استفاده از فورسپس و یا واکیوم بهتر از اجرای سزارین باشد و البته در بسیاری از موارد هم همینطور است و عوارض آنها کمتر سزارین می باشد ، البته تنها هنگامی که شرایط استفاده از این وسایل وجود داشته باشد که این تشخیص را باید به عهده پزشکتان بگذارید .
یک فاکتور مهم در هنگام به کار بردن هر دو وسیله این است که باید شرایط اجرای سزارین اورژانس مهیا باشد چرا که ممکن است از این وسایل نتیجه به دست نیاید و بیمار فوراً باید تحت عمل سزارین قرار گیرد . احتمال عدم موفقیت با واکیوم بیشتر از فورسپس می باشد و ایجاد ضربه به پوست سر جنین بیشتر است .
مسأله ای که حائز اهمیت است این است که اگر به پزشکتان اعتماد دارید ، مطمئن باشید او فقط در جایی که لازم و ضروری است از فورسپس و یا واکیوم استفاده می کند و همیشه سلامت شما و نوزادتان را نسبت به همه چیز ارجح می داند .
* مرحلۀ سوم : خروج جفت
جفت عضوی است که در طول حاملگی به دیوارۀ رحم متصل است و از طریق بند ناف به جنین وصل می باشد . مسئولیت تغذیه و اکسیزن رسانی به جنین و دفع ضایعات جنین به عهده جفت می باشد .
پس از تولد نوزاد ، انقباض رحم متوقف می شود و می تواند پس از آن همه فعالیت کمی استراحت کند . پس از چند دقیقه دوباره منقبض می شود. این انقباضات جفت را از دیوارۀ رحم جدا کرده و آن را به بیرون هدایت می کنند که معمولاً با خروج مقداری خون نیز همراه می باشد .
پس از خروج جفت ، ماما یا پزشکتان اقدام به ترمیم اپیزیاتومی می کند ( در صورتی که انجام شده باشد ) بخیه ها را با نخهای قابل جذب انجام می دهند که در عرض ۲۰-۱۵ روز جذب می شوند . نوزادتان کاملاً بررسی می شود و به شما داده می شود . بهتر است هر چه زودتر او را شیر دهید . این کار هم ارتباط عاطفی نوزاد و مادر را تقویت می کند ، هم جریان شیر زودتر برقرار می شود و هم رحم زودتر به حالت اولیه بر می گردد ( به علت هورمون های مترشحه در اثر مکیدن پستان ) .
حداقل تا دو ساعت در زایشگاه خواهید ماند و ماما یا پرستار آن بخش، خونریزی رحمی شما را کنترل می کند . در صورتی که رحم شما منقبض شد و خونریزی تان کنترل گشت ، شما را به اتاقتان در بخش منتقل می کنند .
هر چند پس از آن همه تلاش احساس خستگی می کنید ولی احتمالاً برای خوابیدن بیش از اندازه هیجان زده هستید و بعد از خبر دادن به فامیل و آشنایان حتماً بیشتر از هر کاری تمایل دارید عضو جدید خانواده تان نگاه کنید و او را تجلیل نمایید و البته هر کسی هم به دنبال شباهت تازه وارد عزیز با خود می باشد .
* مراقبتهای پس از زایمان:
زمان ترخیص بطور معمول در زایمان طبیعی ۲۴ ساعت بعد از زایمان و در سزارین ۷۲ ساعت بعد از زایمان می باشد. شش هفته اول بعد از زایمان دوران نقاهت یا نفاس نامیده می شود. در این مدت نیز لازم است مادر در روز دهم و روز چهلم پس از زایمان به مراکز بهداشتی مراجعه نماید. تا از نظر وجود علائم خطر مورد بررسی قرار گیرد.
* علائم خطر پس از زایمان:
تب و لرز
خونریزی بیش از میزان قاعدگی در هر زمان یا ادامه خونریزی بیشتر از حد لکه بینی بعد از ده روز
درد و ورم ناحیه بخیه ها
هر گونه درد، قرمزی و تورم پستان ها
لمس توده یا درد و تورم و خروج ترشحات چرکی از محل بخیه ها
خروج ترشحات چرکی و بدبو از مهبل
درد زیر دل یا درد ساق پا
بی اختیاری دفع ادرار و مدفوع، درد یا سوزش هنگام ادرار کردن و تکرار ادرار
افسردگی شدید
سرگیجه و رنگ پریدگی
مرور وقایع زایمان :
مرحله اول یا دردهای زایمانی
در این مرحله با شروع انقباضات رحمی، گردن رحم تدریجا نرم و منبسط می شود تا به۱۰ cm برسد. این مرحله خود به مراحل سه گانه فاز ابتدایی، فاز اکتیو و فاز انتقالی تقسیم می شود.
فاز ابتدایی
فاز ابتدایی فازی است که در آن رحم به صورت منظم منقبض می شود. این انقباضات بر خلاف انقباضات براکستون هیکز که نا منظم و بی درد هستند، به تدریج دردناک می شوند.
ریتم و سرعت زایمان در هر خانم باردار ممکن است خصوصیات مخصوص به خود را داشته باشد. بعضی ها حتی متوجه انقباضات اولیه نیز نمی شوند در حالیکه دهانه رحم چندین سانتیمتر باز شده است. وقتی که گردن رحم شروع به باز شدن می کند، وضعیت آن در لگن تغییر می کند و به سمت جلو آمده و نرم می شود. برای اینکه بتوانید تفاوت این دو را بهتر درک کنید نوک بینی خود را لمس کنید، سفت و عضلانی است؛ حالا لبهای خود را لمس کنید، نرم و شل است. سرویکس یا گردن رحم از حالت سفت به حالت شل در می آید.
چه می توان کرد؟
شما می توانید در خانه چرخی بزنید، برای قدم زدن بیرون روید، یک فیلم تماشا کنید، یک حمام گرم بگیرید. چرت بزنید یا استراحت کنید.. تنقلات میل کنید؛ خوراکی های غنی از کربوهیدرات بهترین انتخاب هستند. اگر انقباضات دردناک است، ماساژ و تکنیک های آرامش بخشی و دوش آب گرم مفید واقع می شوند.
فاز فعال
ماما ها و پزشکان فاز فعال را مرحله ای می دانند که در آن سرویکس باز شده و انقباضات شما نزدیک به هم و قوی تر شده اند. سرانجام فواصل سه یا چهار دقیقه ای به فواصل ۶۰ تا ۹۰ ثانیه می رسند و انقباضات شدید می شوند.
چه می توان کرد؟
زمانی که رفتن به بیمارستان یا زایشگاه از ماندن در خانه بهتر به نظر می رسد، موقع عزیمت است. اگر در خانه زایمان می کنید به مامای خود اطلاع دهید. انقباضات پشت سر هم می آیند، وضعیت های مختلف را امتحان کنید تا ببینید در چه وضعیتی احساس راحتی بیشتری می کنید. تمرین تنفس و تکنیکهای آرامش بخشی در این مواقع مفیدند.
توجه کنید که می توانید یک دوش آب گرم بگیرید که برای کاهش درد بسیار مفید است و همچنین زایمان را سرعت می بخشد. حتی می توانید زایمان در وان آب را انتخاب کنید.
گاهی اتفاق می افتد که در طی زایمان باز شدن سرویکس کند شده یا متوقف می شود. در این هنگام قدم زدن، ماساژ و حتی گریه کردن کمک می کند که اضطراب عاطفی از بین رفته و جریان زایمان سریع تر شود. اگر کیسه اب پاره نشده باشد، ماما با پاره کردن کیسه آب، پروسه زایمان را سرعت می بخشد. می توان از مسکن ها و بی حسی های نخاعی هم استفاده کرد.
فاز انتقالی یا مرحله گذر
طی این فاز سرویکس از ۸ تا ۱۰ سانتیمتر باز می شود. هر بار که انقباض زایمانی شروع می شود ۱ تا یک و نیم دقیقه به طول می انجامد و تقریبا هر ۳ دقیقه تکرار می شوند. این مرحله معمولا دوره سختی از مراحل زایمانی است.
چه می توان کرد؟
زایمان بسیار نزدیک است. وضعیت راحتی را برای خود انتخاب کنید. در فواصل انقباضات آرام باشید. تنفس خود را منظم کنید، از بینی نفس بکشید و از دهان بیرون دهید. اشکالی ندارد اگر بخواهید برای تحمل بهتر درد فریاد بزنید.
مرحله دوم یا تولد نوزاد
در این فاز رحم نوزاد را به بیرون می راند تا از کانال زایمانی یا همان واژن به دنیای بیرون بیاید. در این هنگام همراه انقباضات، شما سر نوزاد را بین پاهای خود حس می کنید. در ابتدای انقباض، نوزاد به بیرون رانده شده و انتهای انقباض کمی به داخل کشیده می شود. وقتی سر نوزاد در واژن قرار می گیرد، ماما از شما می خواهد که کمتر فشار بیاورید تا نوزاد به آرامی بیرون آید و ریسک پارگی در شما کمتر شود. اگر شما قبلا زایمان کرده باشید این فاز برای شما ۵ تا ۱۰ دقیقه طول می کشد. اگر زایمان اول شما باشد این فاز ممکن است ساعتها طول بکشد.
چه می توان کرد؟
به بدن خود توجه کنید. وقتی قدرت دارید زور بزنید. سعی کنید هنگام فشار آوردن نفس خود را حبس نکنید. در هر انقباض چندین بار زور بزنید. از کشش زمین استفاده کنید، ایستاده یا در حالت چمباتمه قرار بگیرید. اگر خیلی خسته شده اید، به پهلوی چپ بخوابید. اگر بی حسی نخاعی دارید، ماما به شما می گوید که چه زمانی زور بزنید. احتمالا وی توصیه خواهد کرد تا زمان دیده شدن سر نوزاد زور نزنید.
مرحله سوم یا خروج جفت
شروع این فاز از زمانی است که نوزاد بطور کامل بیرون آمده و در این فاز جفت بیرون می آید. جفت سیستم حمایتی جنین است که مسئول رساندن مواد مغذی به جنین و دفع مواد زائد از آن می باشد. پس از اتمام مرحله تولد نوزاد، انقباضات تا مدت کمی ادامه می یابد . خروج کامل جفت و ضمائم بیش از ۵ تا ۱۰ دقیقه طول می کشد.
چه می توان کرد؟
شما احتمالا این فاز را حس نمی کنید چون تمام توجه شما به نوزاد معطوف است. گذاشتن نوزاد روی قفسه سینه سبب ترشح هورمونهایی می شود که به جدا شدن جفت از رحم کمک می کنند. در این هنگام شما یا بسیار ضعف داشته و یا بسیار هیجان زده هستید. بعضی از مادران به علت زایمان طولانی و دردناک قادر به توجه کافی به نوزاد نیستند. بیشتر خانمها در این مرحله نیاز به استراحت و تغذیه مناسب دارند.
حال نوزاد خود را تحسین می کنید. دستها و پاهای او را بررسی می کنید. او را در بغل می گیرید. اگر می خواهید نوزاد را با شیر خود تغذیه کنید از همین الان شروع کنید. تعجب نکنید اگر نوزاد تمایلی نشان نمی دهد. اگر حتی او را به سینه تان بفشارید کافیست و او خیلی زود به خوردن شیر تمایل پیدا می کند.
* مزایای زایمان طبیعی بر سزارین:
از نظر پزشکی سزارین یک عمل جراحی بزرگ محسوب می شود و مانند سایر اعمال جراحی نیاز به بیهوشی دارد، خطر ابتلاء به خونریزی، عفونت، احتمال نیاز به انتقال خون و خطرات ناشی از بیهوشی در مادران سزارین شده بیشتر است.
مدت بستری شدن مادر بعد از زایمان طبیعی خیلی کمتر از سزارین است.
مادرانی که زایمان طبیعی دارند در امر شیردهی و دادن آغوز به نوزاد موفق تر هستند. زیرا مادر بلافاصله بعد از زایمان نوزاد خود را در آغوش گرفته و او را شیر می دهد و از همان ابتدا می توان رابطه عاطفی بین مادر و نوزاد برقرار نمود. در حالیکه در زنان سزارین شده نوزاد تا چندین ساعت ازآغوش مادرش دور می ماند.
زایمان طبیعی از نظر اقتصادی به نفع خانواده و جامعه است.
در زایمان طبیعی خانم ها تناسب اندام خود را با انجام ورزش های مناسب سریعتر از مادران سزارین شده بدست می آورند.
منبع:pezeshk.us
مطالب پیشنهادی
ظروف یک بار مصرف ومشکلات آن بر سلامت
اثرات امواج تلفن همراه بر سلامت افراد
کنترل آلاینده ها از طریق فن اوری نانو تکنولوژی
اثر شنهای روان یا غبار غلیظ بر سلامت انسان
آثار جانبی تشعشع لامپ های کم مصرف بر چشم و پوست
زایمان طبیعی
وبلاگ زیر جهت دریافت مقالات علمی و افزایش اگاهی شما عزیزان ایجاد شده است
ترس از درد زایمان از مهمترین علتهای امتناع زنان از زایمان طبیعی در کشور ماست. علاوه بر آن باورهای نادرست درباره روند زایمان نیز باعث تمایل آنها به سزارین شده است اما زایمان طبیعی برخلاف تصور این...
آیا زایمان طبیعی ترسناک و خطرناک است ؟ - آکا,زایمان طبیعی, سزارین
آیا زایمان طبیعی ترسناک و خطرناک است ؟
ترس از درد زایمان از مهمترین علتهای امتناع زنان از زایمان طبیعی در کشور ماست.
علاوه بر آن باورهای نادرست درباره روند زایمان نیز باعث تمایل آنها به سزارین شده است اما زایمان طبیعی برخلاف تصور این خانمها، سختتر از عمل سزارین نیست...
شاید اگر مادران باردار بدانند خطرهای سزارین برای جنین 3 برابر زایمان طبیعی است، باعث شود زایمان طبیعی را ترجیح دهند. در اینجا به برخی ترسها و باورهای اشتباه برخی خانمها در مورد زایمان طبیعی میپردازیم.
ترس اول: درد
به هر حال زایمان روندی دردناک است و نمیتوان منکر این موضوع شد. البته ابتدا فاصله دردها زیاد است و مادر به اندازه کافی فرصت استراحت بین آنها را پیدا میکند. از زمانی که فاصله بروز دردها کمتر میشود تا زمان تولد نوزاد، چند ساعت بیشتر طول نمیکشد و درد زایمان هم غیرقابل تحمل نیست.
توصیه پزشک: اگر مادر در مورد زایمان و روند آن اطلاعات کافی داشته باشد، تحمل درد برایش بسیار راحتتر خواهد شد. یکی از کارهایی که بیشتر خانمها هنگام فارغ شدن انجام میدهند، فریادزدن است درحالی که این کار فقط باعث تلف شدن انرژیشان میشود. بهترین کار، تنفس عمیق و زورزدن با آغاز دردهای زایمان است. حتی امروزه خانمها میتوانند با مشاوره با پزشکشان زایمان طبیعی بدون درد را انتخاب کنند. کاملا واضح است که زایمان طبیعی با درد همراه است پس نباید این موضوع را کتمان کرد. نکته مهم اینجاست که مادر بداند این درد لحظهای است و با تولد فرزندش هیچ نشانهای از آن باقی نخواهد ماند.
ترس دوم: مسؤولیت
خیلی از خانمها میگویند قدرت کافی ندارم، ضعیف هستم و فکر نمیکنم بتوانم زایمان طبیعی راحتی داشته باشم به همین دلیل ترجیح میدهم سزارین کنم.
توصیه پزشک: این ترس کاملا طبیعی است و در بیشتر زنان دیده میشود ولی با تولد فرزند، اعتمادبهنفس مادر بالا میرود و این مشکل را فراموش خواهد کرد. پای صحبتها و درددلهای مادر یا اطرافیانی که زایمان طبیعی داشتهاند، بنشینید و در مورد سختی این کار از آنها سوال کنید. بعد سری به خانمهایی بزنید که به تازگی سزارین کردهاند و ببینید کدامیک از زایمان خود راضیترند.
ترس سوم: اگر نتوانم...
اگر نتوانم به اندازه کافی تلاش کنم، اگر فرزندم نچرخد، اگر مشکل لگنی داشته باشم و...
توصیه پزشک: دلیل اینکه خیلی از خانمها به انجام سزارین تمایل دارند، این است که فکر میکنند زایمان طبیعی خطرناک است. متخصص زنان حین زایمان وضعیت جنین را لحظهبهلحظه کاملا بررسی میکند و در صورتی که کوچکترین مشکلی مشاهده کند، برای نجات جان مادر و جنین عمل سزارین را پیشنهاد میدهد. دلیل سختی زایمان طبیعی بهخصوص در دوران ما، ورزش نکردن کافی خانمها و ضعیف بودن عضلاتشان است. این ترس بهخصوص برای کسانی که تا به حال زایمان نداشتهاند، طبیعی است اما در خانمهایی که برای دومین بار زایمان میکنند، این ترس فقط زمانی به وجود میآید که زایمان اولشان زایمان سختی بوده باشد. باید به متخصص زنان اطمینان کافی داشت و پذیرفت اگر عدم پیشرفت روند زایمان دلیل پاتولوژیک داشته باشد، پزشک تصمیم درستی خواهد گرفت.
ترس چهارم: آسیب
برخی خانمها فکر میکنند فشار ناشی از زایمان طبیعی و عبور جنین از کانال زایمان ممکن است به او آسیب برساند.
توصیه پزشک: زایمان روندی کاملا طبیعی است و عبور از کانال زایمان به هیچوجه برای جنین خطرناک نیست. هنگام زایمان ماما وضعیت جنین را مدام بررسی میکند و با مشاهده هرگونه احتمال خطر موضوع را به متخصص زنان اطلاع میدهد تا اقدامهای لازم انجام شود. مادر باید مطمئن باشد که زایمان طبیعی برای جنین بسیار سالمتر و کمخطرتر از سزارین است. قبل از زایمان میتوان به کمک سونوگرافی از سلامت جنین مطمئن شد اما نکته مهم این است که خانم باردار به پزشک اطمینان کامل داشته باشد و در جریان زایمان خود را به او بسپارد. اگر خانمی به شدت از مرگ جنین یا مرگ خود حین زایمان هراس دارد، باید با یک روانشناس یا روانپزشک مشاوره کند و علت ترس خود را بیابد و آن را از بین ببرد.
ترس پنجم: زایمان زودرس
بعضی خانمها از دردهای کاذب زایمان میترسند و گمان میکنند ممکن است زمان زایمان زودتر از موعد فرارسد و کسی نباشد که به آنها کمک کند.
توصیه پزشک: اگر خانم در مورد دردهای زایمانی اطلاعات کافی داشته باشد، میتواند آن را از دردهای کاذب تشخیص دهد. احتمال زایمان زودرس جز در موارد خاص بسیار پایین است ولی آمار نشان میدهد دوسوم زنان قبل از زمان موعد زایمان به بیمارستان مراجعه میکنند تا بستری شوند. روند زایمان طولانی است و با آغاز دردها فورا اتفاق نمیافتد. خونسردی خود را حفظ کنید و با آغاز درد با اورژانس تماس بگیرید تا شما را به بیمارستان برساند.
بارداری و زایمان علائم بارداری علائم زایمان - salamatnews.com
مطالب پیشنهادی
ظروف یک بار مصرف ومشکلات آن بر سلامت
اثرات امواج تلفن همراه بر سلامت افراد
کنترل آلاینده ها از طریق فن اوری نانو تکنولوژی
اثر شنهای روان یا غبار غلیظ بر سلامت انسان
آثار جانبی تشعشع لامپ های کم مصرف بر چشم و پوست
فیلم:زایمان طبیعی بدون درد به روش اپیدورال
وبلاگ زیر جهت دریافت مقالات علمی و افزایش اگاهی شما عزیزان ایجاد شده است
ارتباط بین فعالیت فیزیکی و کاهش بیماریها
ورزش های ضد استرس برای بهتر شدن وضعیت روانی و احساسی افراد
ورزش های مخصوص افراد مبتلا به بیماران قلبی و دیابت
ورزش های مفید برای بیماران مبتلا به آلزایمر
ورزش و بیماری های قلبی و استخوانی
چطور میزان فعالیت فیزیکی خود را ارتقاء دهیم؟
چه ورزش هایی سلامت کودکان را تامین می کند؟
ورزش چگونه در درمان و پیشگیری از سرطان سینه زنان کمک می کند؟
دانلود فیلم انیمیشن زایمان طبیعی
وبلاگ زیر جهت دریافت مقالات علمی و افزایش اگاهی شما عزیزان ایجاد شده است
7%20%D8%AA%D9%88%D8%B6%DB%8C%D8%
AD%20%D8%B9%D9%85%D9%84%DA%A9%D8%B1%D8%AF_15549
ارتباط بین فعالیت فیزیکی و کاهش بیماریها
ورزش های ضد استرس برای بهتر شدن وضعیت روانی و احساسی افراد
ورزش های مخصوص افراد مبتلا به بیماران قلبی و دیابت
ورزش های مفید برای بیماران مبتلا به آلزایمر
ورزش و بیماری های قلبی و استخوانی
چطور میزان فعالیت فیزیکی خود را ارتقاء دهیم؟
چه ورزش هایی سلامت کودکان را تامین می کند؟
ورزش چگونه در درمان و پیشگیری از سرطان سینه زنان کمک می کند؟
درد زایمان
وبلاگ زیر جهت دریافت مقالات علمی و افزایش اگاهی شما عزیزان ایجاد شده است
بارداری و زایمان یعنی آمادگی برای گرفتن تصمیمات زیاد. مادر باردار در ماه های آخر بارداری باید همه سوال هایی را که در ذهن دارد از پزشک خود بپرسد...
از میان این سوال ها، این ۱۰ سوال مهم ترین هایی هستند که لازم است مادر باردار جوابشان را پیش از اینکه برای زایمان مراجعه کند، بداند.
۱. روش های کنترل درد زایمان چیست؟
امروزه با پیشرفت علم و تکنولوژی، روش های زیادی برای کاهش درد زایمان وجود دارد. با توجه به اینکه در چه مرحله ای از زایمان هستید، می توانید یک یا چند روش را با هم و چند بار تکرار کنید. شما می توانید:
در کلاس های آموزشی و آمادگی قبل از زایمان شرکت کنید.
تمرین های تنفسی را تکرار کنید و روش های تقویت عضلات را به کار برید.
روش های آرام سازی را تمرین کنید. حمام گرم، دوش آب گرم یا استخر رفتن، در صورت صلاحدید پزشک به کنترل درد کمک می کند.
ممکن است برای کاهش درد پزشک برایتان مسکن تجویز کند.
در بیمارستان برای کنترل درد، پزشک از داروهای نخاعی یا اپیدورال تحت نظر استفاده می کند.
بنابراین در مورد روش های کاهش درد فکر کنید و بپرسید در بیمارستانی که برای زایمان انتخاب کرده اید، از چه روشی برای تسکین درد زایمان استفاده می شود.
۲. در چه صورت و چه زمانی ممکن است زایمان با روش سزارین انجام شود و آیا بیمارستان مورد نظر امکانات لازم را دارد؟
با پزشک در مورد احتمال انجام سزارین صحبت کنید و بپرسید در چه صورتی امکان دارد سزارین انجام شود. این موضوع مخصوصا برای مادرانی که برای اولین بار باردار شده اند، بسیار مهم است. اگر قبلا سزارین شده اید، از پزشک خود بپرسید که آیا امکان زایمان طبیعی دارید یا نه. البته احتمال اینکه بعد از یک بار سزارین بتوانید زایمان طبیعی داشته باشید، کم است.
۳. اپیزیوتومی چیست و چه زمانی انجام می شود؟
اپیزیوتومی برشی است که پزشک هنگام زایمان طبیعی بین واژن و مقعد می دهد تا زایمان راحت تر انجام شود. این کار معمولا در زمان تولد نوزاد انجام می شود. البته برخی پزشکان توصیه می کنند از انجام این کار خودداری شود مگر در موقعیت های اورژانسی. پس از پزشک بپرسید که آیا ممکن است این کار را انجام دهد و بعد از آن چه مراقبت هایی لازم است.
۴. آیا می توانم در اتاقی که قرار است زایمان کنم، قدم بزنم؟
روش های بی درد کردن زایمان ۲ نوع دارویی و غیردارویی دارد. از روش های بی دردسازی غیردارویی، آماده کردن روانی خانم باردار برای قبول و گذراندن مراحل زایمان طبیعی است. روش های غیردارویی به زمان نیاز دارند و آموزش مادر از چند ماه قبل از زایمان آغاز می شود. از پزشک بپرسید اجازه می دهد ساعت های آخر بارداری در اتاق زایمان راه بروید یا باید استراحت کنید. گاهی مادر قادر به انجام برخی فعالیت ها یا قرار گرفتن در برخی وضعیت ها نیست. امروزه روش های مختلفی برای زایمان وجود دارد؛ از زایمان در آب گرفته تا زایمان با استفاده از صندلی، توپ های زایمانی، القای خواب یا هیپنوتیزم و... می توانید از پزشک بپرسید از کدام یک از این روش ها استفاده می کند (در ایران برخی از روش ها وجود دارد).
۵. آیا نوزادم در همان اتاقی که هستم نگهداری می شود یا او را به اتاق دیگری می برند؟
برخی بیمارستان ها امکانات رفاهی برای مادر و کودک دارند. اتاق های جداگانه ای برای انتظار و درد مادر وجود دارد و به محض نزدیک شدن به زمان تولد نوزاد، مادر را به اتاق دیگری می برند و نوزاد در همان اتاق کنار مادر قرار می گیرد، اما در برخی بیمارستان ها مادر به اتاق استراحت و نوزاد تا زمان بهبود حال مادر به اتاق نوزادان منتقل می شود بنابراین می توانید در این مورد نیز از پزشک خود سوال کنید. از پزشک در مورد مدت زمان اقامت در بیمارستان هم بپرسید.
۶. آیا امکان حضور همسر در اتاق زایمان وجود دارد؟
برخی بیمارستان ها اجازه این کار را نمی دهند اما هستند محدود بیمارستان هایی که اجازه می دهند فقط همسر در اتاق زایمان یا اتاق عمل حضور داشته باشد. حضور شوهر در کنار زن هنگام زایمان می تواند به پزشکان کمک کند و باعث قوت قلب و کاهش استرس مادر شود. بسیاری از خانم ها پس از زایمان دچار افسردگی می شوند اما حضور همسرشان هنگام زایمان و مشاهده سختی های زایمان باعث نزدیکی آنها و ارتباط عاطفی بیشترشان می شود و این مساله نه تنها افسردگی زن را پس از زایمان از بین می برد بلکه باعث همکاری بیشتر مرد در نگهداری و تربیت فرزند می شود. البته همه بیمارستان ها امکانات لازم را برای حضور همسر ندارند.
۷. آیا در این بیمارستان امکان گرفتن عکس و فیلم از زایمان سزارین وجود دارد؟
همه بیمارستان ها اجازه عکس و تصویربرداری از اتاق زایمان را به مادران نمی دهند اما در این مورد سوال کنید.
۸. آیا می توانم بلافاصله بعد از زایمان به فرزند خود شیر دهم؟
این سوال مهمی است که باید قبل از زایمان از جواب آن مطلع باشید. از پزشکتان بپرسید آیا بیمارستانی که قرار است شما در آن زایمان کنید، امکان تماس پوستی مادر و نوزاد را فراهم می کند و می توانید ۳۰ دقیقه بعد از زایمان به نوزاد خود شیر دهید؟ البته این امکان در بیشتر بیمارستان ها وجود دارد و در صورتی که نوزاد کاملا سالم باشد، می توان همه آزمون های پزشکی (به جز آزمون آپگار) را حداقل یک ساعت به تعویق انداخت تا مادر و نوزاد کمی کنار هم باشند. در مورد مشاوره شیردهی هم از پزشک خود بپرسید چراکه مشاور شیردهی می تواند نحوه صحیح شیردهی را به شما بیاموزد. اگر بیمارستان مشاور شیردهی ندارد، حتما در مورد وجود بروشور هایی در این زمینه، سوال کنید.
۹. اگر مورد اورژانس برایم رخ دهد چه کنم؟
از پزشک خود بپرسید که اگر مورد اورژانسی برایتان پیش آمد، او در بیمارستانی که قرار است در آن زایمان کنید، حضور پیدا می کند یا نه و اگر ناگهانی با مشکلی مواجه شدید، مثلا دچار پارگی کیسه آب، زایمان زودتر از موعد یا مشکلات دیگر شدید، چه کاری باید انجام دهید. آیا زمانی برای رساندن خود به آن بیمارستان دارید یا باید به نزدیک ترین بیمارستان محل زندگی تان مراجعه کنید؟ اگر پزشک توصیه کرد در صورت هرگونه مورد اورژانس به نزدیک ترین بیمارستان مراجعه کنید، در مورد امکانات آن بیمارستان، بخش نوزادان و تسهیلات و مراقبت های ویژه مادران و نوزادان و نوع بیمه آن تحقیق کنید و حتما بپرسید که آیا امکان انتقال شما به بیمارستان خودتان وجود دارد یا نه.
۱۰. آیا نوزاد و همسرم می توانند در همان اتاقی که من استراحت می کنم، بمانند؟
یکی از سوال هایی که باید از پزشک خود بپرسید هم اتاقی شما و نوزادتان است. باید سوال کنید آیا این امکان برای مادر و نوزاد وجود دارد یا نه؟ هم اتاقی مادر و نوزاد باعث می شود مادر نحوه صحیح شیردهی و مراقبت کردن از نوزاد مثل تعویض پوشک، لباس و گاهی حمام کردن را بیاموزد. گاهی اندازه گیری قد، وزن و دور سر در همان اتاق مادر انجام می شود و مادر می تواند از سلامت نوزاد خود مطمئن شود. شما همچنین می توانید در مورد امکان ماندن همسرتان در اتاق خود نیز بپرسید. گاهی مادر آنقدر خسته و ناراحت است که بهتر است نوزاد در اتاق دیگری باشد اما وجود همسر یا یکی از اعضای نزدیک خانواده مثل مادر می تواند باعث آرامش او شود.
ترجمه: مژگان کریمی
منبع: Web MD
مطالب پیشنهادی
ظروف یک بار مصرف ومشکلات آن بر سلامت
اثرات امواج تلفن همراه بر سلامت افراد
کنترل آلاینده ها از طریق فن اوری نانو تکنولوژی
اثر شنهای روان یا غبار غلیظ بر سلامت انسان
آثار جانبی تشعشع لامپ های کم مصرف بر چشم و پوست
سزارین
وبلاگ زیر جهت دریافت مقالات علمی و افزایش اگاهی شما عزیزان ایجاد شده است
منظور از زایمان بیدرد، انجام زایمان کاملا" طبیعی ولی با درد کم یا حتی کاملا" بدون درد می باشد.در این نوع زایمان پزشک و ماما با استفاده از روشهای مختلفی سعی میکنند درد زایمان طبیعی را برای مادر تا حد قابل تحملی کاهش دهند ، بکونه ای که او بتواند براحتی و با کمترین درد و رنج نوزاد خود را بدنیا آورد.راههای زیادی برای کاهش درد زایمان وجود دارد .یکی از این روشها استفاده از گاز ضد درد انتونکس (Entonox) میباشد.انتونکس مخلوط رو گاز اکسیژن و نایتروس اکساید (N۲o) بوده و از طریق ماسک به زن باردار تجویز میشود.هنگامی که او طی مراحل زایمانی انقباص رحم را بصورت درد حس میکند ، ماسک مخصوصی را روی صورت خود گذاشته و از داخل آن نفس عمیق میکشد.گاز وارد ریه ها و سپس معز شده و در آنجا با تاثیر بر مراکز درد باعث ماهش احساس درد میشود.بدین ترتیب نه تنها درد زایمان از ببین میرود ، بلکه مادر در یک حالت رویاگونه و شبیه خواب زایمان مینماید.
انتونکس اثر سویی روی مادر و جنین نداشته و در امر زایمان اختلال ایجاد نمی کند. البته در بعضی افراد ممکن است درد کاملا" از بین نرود ولی قطعا" شدت آن به حد قابل تحملی کاهش می یابد.در یک روش دیگر میتوان با تزریق داروی مسکن از کمر ، درد را کاملا" از بین برد.
زایمان بدون درد از صدوپنجاه سال پیش در اکثر کشورهای پیشرفته دنیا مطرح بوده و اعتقاد بر این است که زایمان طبیعی حق طبیعی هر مادر است که نباید از او گرفته شود.
زنان بارداری که راه صحیح زایمان طبیعی را انتخاب کرده واز درخواست سزارین بی مورد پرهیز کنند میتوانند با مراجعه به کلاسهای آمادگی زایمان طبیعی ، خود را برای یک زایمان موفق آماده نمایند. زنان آموزش دیده با حداقل ترس و درد میتوانند به آسانی زایمان کرده و از مزایای زایمان طبیعی (که امکان حضور همراه یا همسر بر بالین زائویکی از این مزایاست ) بهره مند شوند.
تمام این شرایط به این دلیل فراهم شده است که زنان باردار از درخواست سزارین بدون دلیل خود داری کنند . زیرا سزارین غیر ضروری عوارض و خطرات بسیار زیادی هم برای مادر و هم برای جنین دارد.. از طرف دیگر زایمان طبیعی نسبت به سزارین فواید فراوانی را برای مادر و نوزادش به همراه خواهد داشت که هیچ چیز نمی تواند جایگزین آن شود .
● سزارین و زایمان طبیعی
▪ مدت بستری در سزارین یک الی چند روز است. مدت بستری در زایمان طبیعی حداکثر یک روز است.
▪ درد سزارین بعد از عمل شروع میشود و روزها و گاهی هفتهها ادامه دارد. درد زایمان با تولد بچه به پایان میرسد.
▪ ساعتها بعد از عمل و بیهوشی مادر میتواند بچه خود را ببیند. بلافاصله پس از تولد مادر بچهاش را میبیند، بغل میکند و صدای گریهاش را میشنود و او را میبوسد.
▪ به هوش آمدن با عوارضی مثل درد، لرز، سرگیجه و استفراغ ممکن است همراه باشد. عوارض بیهوشی عمومی وجود ندارد.
▪ شیردهی مادر و شیر خوردن نوزاد با تأخیر انجام میشود. بلافاصله پس از تولد مادر میتواند کودکش را بغل کرده و سینهاش را در دهان او قرار دهد و این به تحریک شیردهی سینهها و مکیدن کودک کمک مینماید.
▪ آب موجود در دهان، مری، معده، رودهها و احتمالاً ریه جنین به طور کامل خارج نمیشود و نوزاد میتواند پس از تولد مشکلات تنفسی داشته باشد. تنفس نوزاد راحتتر انجام میشود زیرا آبها از احشاء او با فشرده شدن در کانال زایمان خارج شده است.
▪ جنین آمادگی ورود ناگهانی به دنیای خارج از رحم را ندارد جنین بتدریج وارد محیط جدید میشود و در این راه بدلیل فشارهای موجود ضربان قلب، فشار خون و گردش خون به مغزش افزایش یافته با آمادگی بیشتری بدنیا میآید.
▪ خونریزی در سزارین دو برابر زایمان طبیعی است.
▪ خطرعفونت زخم عمل و چسبندگیهای پس از عمل در سزارین وجود دارد
▪ هوش نوزادان زایمان طبیعی نه تنها بیشتر از سزارینیهاست بلکه مشکلات مغزی مثل تشنج نیزدر آنها کمتر است .
▪ بیهوشی عمومی سزارین برای مادر خطرات زیادی در بر دارد ( مثل خفگی ناشی از استفراغ زیر بیهوشی و ورود مواد استفراغی به ریه)
بنابراین مادران باردار که ۹ ماه تمام سختی و مشقت زیادی را به جان خریده اند با اندکی صبر و تحمل و نهایتا" انتخاب زایمان بدون درد میتوانند ثمره انتظار خود را به سلامت بدنیا آورند و نباید با درخواست سزارین بی مورد جان خود و نوزاد عزیزشان را به خطر اندازند .
زایمان طبیعی ، حق طبیعی هر مادر ؛ کاهش درد ،وظیفه طبیعی هر پزشک
منبع : سایت دکتر علی عموشاهی
مطالب پیشنهادی
ظروف یک بار مصرف ومشکلات آن بر سلامت
اثرات امواج تلفن همراه بر سلامت افراد
کنترل آلاینده ها از طریق فن اوری نانو تکنولوژی
اثر شنهای روان یا غبار غلیظ بر سلامت انسان
آثار جانبی تشعشع لامپ های کم مصرف بر چشم و پوست
سزارین و 15 پرسش و پاسخ
وبلاگ زیر جهت دریافت مقالات علمی و افزایش اگاهی شما عزیزان ایجاد شده است
همان گونه که می دانید به طور معمول بچه ها با سر از رحم بیرون می آیند، اما اگر شرایط استقرار جنین به نحوی باشد که مثلا بخواهد با پا از رحم خارج شود، آن وقت باید برای سزارین اقدام کرد.
1- سزارین یعنی چه؟
"سزارین" یعنی شکافتن شکم و ایجاد برش روی رحم زن باردار برای خارج کردن جنین از داخل آن.
2- پزشکان در چه مواردی از این روش استفاده می کنند؟
اگر اصرار خانم باردار و خانواده اش را کنار بگذاریم، به طور معمول پزشکان به این چهار دلیل سزارین انجام می دهند:
- نبود پیشرفت زایمان یا بحرانی شدن شرایط زایمان
- سابقه سزارین در زایمان های قبلی زائو
- وضعیت قرارگیری نامناسب جنین در رحم مادر برای زایمان طبیعی
- وضعیت نامناسب و بحرانی تنفس در جنین
3- سزارین در کدام دسته از خانم های باردار شایع تر است؟
به طور معمول میزان سزارین در خانم هایی که تا به حال زایمان نداشته اند و برای نخستین بار می خواهند فرزندی به دنیا بیاورند، بیشتر است و البته این میزان با افزایش سن نیز افزایش می یابد.
4- در شرایط غیراورژانس، چه زمانی برای سزارین مناسب تر است؟
مناسب ترین زمان در شرایط غیراورژانس، زمانی است که معیارهای بالینی و آزمایشگاهی برای بلوغ جنین به اثبات رسیده باشد و هنگامی این اتفاق می افتد که 39 هفته کامل از تاریخ آخرین قاعدگی خانم باردار گذشته باشد.
5- آیا برای سزارین مانند جراحی های بزرگ دیگر بیمار باید چند ساعت پیش از عمل، ناشتا باشد؟
بله، در سزارین نیز ضرورت دارد که بیمار حداقل 8 ساعت پیش از عمل، ناشتا باشد تا معده خالی شود و عوارض حین عمل مانند آسپیراسیون (برگشت محتویات گوارشی از مری و ورود آن به مجاری تنفسی) اتفاق نیفتد.
6- حجم خونی که خانم ها در حین سزارین از دست می دهند، چقدر است؟
به طور معمول میزان خونریزی در حین عمل سزارین، یک لیتر است؛ البته ممکن است در برخی تا یک و نیم لیتر هم باشد.
به همین سبب یک تا دو لیتر سرم رینگر لاکتات و یا سرم قندی نمکی در هنگام عمل و بلافاصله پس از آن به بیمار تزریق می شود.
7- مدت زمانی که زائو باید پس از سزارین ناشتا باشد، چقدر است؟
به طور معمول بیمار باید 24 ساعت پس از عمل جراحی، ناشتا باشد تا زمان بروز آسپیراسیون به حداقل برسد. همچنین، از آنجایی که احتمال بروز عوارض پس از زایمان نیز در 24 ساعت اول پس از سزارین بالاست، بهتر است بیمار در این مدت (24 ساعت) ناشتا بماند و غذایش را از طریق سرم های خوراکی دریافت کند.
8- پس از سزارین، زائو با چه شرایطی از اتاق ریکاوری خارج می شود؟
شرط نخست خروج از ریکاوری این است که زائو به طور کامل به هوش آمده باشد و شرط بعدی آن که خونریزی اش به حداقل کاهش پیدا کرده باشد. در ضمن، فشار خون بیمار نیز باید به شرایط پایدار برسد و ادرارش هم باید جریان پیدا کرده باشد، حداقل به میزان 30 سی سی در ساعت.
9- آیا در شرایط معمول پس از سزارین باید داروی خاصی برای بیمار تجویز شود؟
بله، به طور معمول تا زمانی که بیمار در بیمارستان بستری است، هر شش ساعت، آنتی بیوتیک وریدی دریافت می کند و پس از ترخیص از بیمارستان نیز می توان به مدت هفت روز برای بیمار آنتی بیوتیک خوراکی تجویز کرد.
10- سوند ادراری را چه مدتی بعد از سزارین، بیرون می آورند؟
در شرایط طبیعی، سوند فولی را باید 12 ساعت پس از عمل و یا صبح روز بعد از عمل خارج کرد. نخستین ویزیت مادر پس از زایمان بهتر است سه هفته پس از ترخیص باشد.
11- پس از چه مدتی، بیمار می تواند از تخت پایین بیاید و شروع به راه رفتن کند؟
حرکت دادن بیمار را باید هر چه زودتر شروع کرد. در بیشتر موارد، درست روز پس از عمل، بیمار باید حداقل دو بار و با کمک همراه خود از تخت پایین بیاید. در روز دوم پس از عمل، بیمار می تواند با کمک همراه خود در بخش قدم بزند. با حرکت دادن زودرس بیمار، لخته های خونی در عروق بیمار ایجاد می شود و به حرکت افتادن این لخته ها در مسیر گردش خون به حداقل می رسد.
12- آیا بیمار می تواند با میل کردن غذاهای معمولی آغاز کند؟
نه، در بیشتر بیماران برنامه ریزی بزای نوشیدن مایعات روز پس از عمل شروع می شود و در روز دوم برنامه غذایی عادی آغاز می شود. اما در مواردی که داخل شکم، دستخوش دستکاری های شدید شده باشد و یا عفونت های گسترده ای ایجاد شده باشد، به طور معمول برنامه غذایی مایعات نیز با تاخیر آغاز می شود.
13- چه زمانی برای شستشوی محل بخیه ها مناسب است؟
از روز سوم به بعد، دوش گرفتن مانعی ندارد است، اما تا پیش از آن، محل بخیه ها باید هر روز معاینه شود و با مواد ضدعفونی کننده ای مانند بتادین شستشو داده شود و پانسمان گردد. به طور معمول بخیه ها را در روز چهارم پس از عمل می کشند.
14- شایع ترین عوارض احتمالی سزارین چیست؟
عوارض بیهوشی نظیر: آسپیراسیون - یعنی: برگشت محتویات گوارشی به مجاری تنفسی - و آسیب های ریوی ناشی از آن، عفونت های موضعی، عفونت های گسترده، خونریزی شدید، لخته شدن خون در عروق خونی و به جریان افتادن این لخته ها در مسیر جریان خون - که بسیار خطرناک است - صدمه دیدن دستگاه ادراری، وارد آمدن آسیب هایی به مغز یا نخاع نوزاد و شکستگی های استخوان جمجمه، ران و اعضای دیگر نوزاد.
15- به طور معمول چند روز پس از سزارین، زائو ترخیص می شود؟
در صورتی که عوارض پس از زایمان وجود نداشته باشد، مادر می تواند در روز سوم یا چهارم از بیمارستان مرخص شود. در نخستین هفته پس از زایمان، فعالیت های مادر باید به مراقبت از خود و نوزاد محدود شود و نخستین ویزیت پس از زایمان نیز بهتر است در سه هفته پس از ترخیص باشد.
منبع: هفته نامه سلامت
مطالب پیشنهادی
ظروف یک بار مصرف ومشکلات آن بر سلامت
اثرات امواج تلفن همراه بر سلامت افراد
کنترل آلاینده ها از طریق فن اوری نانو تکنولوژی
اثر شنهای روان یا غبار غلیظ بر سلامت انسان
آثار جانبی تشعشع لامپ های کم مصرف بر چشم و پوست
عمل سزارین
وبلاگ زیر جهت دریافت مقالات علمی و افزایش اگاهی شما عزیزان ایجاد شده است
هر زنِ بارداری آرزو دارد که وضعِ حملی کوتاه و به دور از مشکل داشته باشد؛ بتواند انقباضاتِ خود را کنترل کند، به خود فشار بیاورد و بعد... یک نوزاد زیبا به دنیا بیاورد؛ اما همیشه وضع به این گونه پیش نمیرود!
امروزه 30% نوزادان در ایالاتِ متحده آمریکا از طریقِ سزارین به دنیا میآیند.
حتی اگر همیشه زایمانِ طبیعی را تصور میکنید و دوست دارید آن را انجام دهید، داشتنِ برخی اطلاعات در موردِ اینکه سزارین چرا و چگونه صورت میگیرد تا حدودی ترس شما را در موردِ انجامِ آن کم میکند.
سزارین چیست؟
سزارین یک عملِ جراحی است که طیِ آن برایِ به دنیا آوردنِ نوزاد بریدگیای را در دیواره شکم و رحمِ مادر ایجاد میکنند. سزارین به طورِ کل یک جراحیِ ایمن محسوب میشود، اما ریسکِ آن بیشتر از وضعِ حملِ واژینال است. به علاوه اینکه شما پس از وضعِ حملِ واژینال زودتر مرخص میشوید و میتوانید به خانه بازگردید.
با این حال سزارین میتواند در شرایطِ پیچیده و خطرناک استفاده شود و در مواردِ ضروری جانِ مادر و نوزاد را حفظ کند.
سزارین توسطِ متخصصانِ زنان و زایمان و پزشکانِ خانواده انجام میشود.
چرا انجامِ این جراحی نیاز است؟
برخی از جراحیهای سزارین پیش بینی شدهاند (در مواردی که پزشک از قبل از وجودِ فاکتورهایی که زایمانِ طبیعی و واژینال را خطرناک میسازند آگاه است). این بدین معناست که مادر از قبل از اینکه سزارین انجام خواهد داد، آگاه است و میتواند روزِ تولدِ کودکِ خود را از قبل برنامه ریزی کند. این آگاهی به مادر اجازه میدهد که خود را از نظرِ هیجانی و ذهنی برایِ تولد آماده کرده و کمک میکند که ناامیدی ناشی از عدمِ تواناییِ وضع حمل به طورِ طبیعی، که بسیاری از مادران تجربهاش میکنند، کاهش یابد.
چه مواردی تعیین کننده این موضوع هستند که زنِ باردار نوزادش را از طریقِ سزارین به دنیا بیاورد:
نوزاد نچرخیده باشد (سر یا باسنِ او به سمتِ پایین باشد) و یا به پهلو (به صورتِ افقی) در رحم قرار گرفته باشد. با این حال برخی نوزادان درست قبل از زایمان میچرخند و یا زایمانِ واژینال به کمک پنس و بیهوشی صورت میگیرد.
نوزاد دارای برخی از نقوصِ هنگامِ تولد است (مانندِ هیدروسفالی که در آن آب در مغز تجمع پیدا کرده و اندازه سر بزرگتر از حدِ طبیعی میشود).
مادر مشکلاتی در موردِ جُفت دارد. برای مثال جفت در برخی مادران در سطحی پایینتر از معمول قرار دارد و گردنِ رحم را میپوشاند.
مادر دچارِ مشکلاتِ پزشکی است و این امر، زایمان طبیعی (واژینال) را برایِ او و نوزادش خطرساز میسازد (برای مثال مبتلا به ویروس ایدز و یا هرپسِ تناسلی است).
مادر چند قلو باردار است و این امر زایمانِ طبیعی را ناممکن کرده است.
مادر قبلاً یک جراحی رویِ رحمش انجام داده و یا قبلاً سزارین کرده است (با این وجود بسیاری از مادرانی که قبلاً عملِ سزارین انجام دادهاند میتوانند زایمان طبیعی یا واژینال داشته باشند).
برخی از سزارینها نیز زایمانهایی اضطراری و پیشبینی نشدهای هستند که در صورتِ بروزِ مشکل حینِ زایمان صورت میگیرند. سزارینِ اضطراری در این موارد ممکن است صورت بگیرد:
وضعِ حمل متوقف میشود و آن گونه که باید پیش نمیرود (داروها نیز کمکی نمیکنند).
جُفت زودتر از وقتِ خود از دیواره رحمی جدا میشود.
بند ناف فشرده شده و راهِ آن بسته شود (این امر میزانِ اکسیژن موردِ نیازِ نوزاد را تحتِ تأثیر قرار میدهد)، همچنین ممکن است بندناف زودتر از نوزاد واردِ کانالِ زایمان شود و راه را ببندد.
نوزاد تحتِ فشار است- تغییرات در ضربانِ قلبِ نوزاد بدین معنی است که او به میزانِ کافی اکسیژن دریافت نمیکند.
سرِ نوزاد یا تمامِ بدنِ او آنقدر بزرگ است که نمیتواند از کانالِ زایمان عبور کند.
البته بارداری و وضعِ حملِ هر زنی متفاوت است. اگر پزشکتان سزارین را توصیه کرده، اما اضطراری نیست، میتوانید در موردِ نوعِ دیگر از او سؤال کنید. در انتها شما باید طبقِ نظرِ پزشکتان عمل کرده و به قضاوتِ آنها اعتماد کنید.
فرآیند سزارین
فکرِ داشتنِ عملِ جراحی ممکن است برایِ هر زنی ناراحتکننده باشد. در اینجا نگاهی گذرا به آنچه که در سزارین اتفاق میافتد میاندازیم:
در این جراحی همسرتان نمیتواند حضور داشته باشد. شما میتوانید برای سزارین گزینه بیهوشی را انتخاب کنید.
مانیتورهای مختلفی به شما متصل میشوند که ضربان قلب، تنفس و فشار خونتان را نشان میدهند. روی دهانتان با ماسکِ اکسیژن پوشانده شده و داخلِ بینیتان نیز لولههایی برای اکسیژن رسانی قرار میگیرند. یک لوله باریک داخلِ مجرای مثانهتان میگذارند که ناراحت کننده است، اما دردناک نیست. سپس تزریقی داخلِ رگِ خونیِ دست یا بازویتان صورت میگیرد. سپس شکمتان شسته شده و هر مویی که در فاصله شکم تا شرمگاهتان وجود داشته باشد اصلاح میشود. یک صفحه در اطرافِ شکمتان گذاشته میشود، به طوری که فقط محلِ جراحی یعنی شکمتان مشخص باشد.
پس از بیهوشی دکتر برشی را در پوستِ شکمتان ایجاد میکند که ممکن است به صورتِ عمودی (از ناف تا خطِ مویِ شرمگاه) یا افقی (3 تا 5 سانتیمتر بالاتر از خطِ مویِ شرمگاهی) باشد.
سپس دکتر ماهیچههایِ زیرِ پوست را برش میدهد تا به رحم برسد، و پس از آن شکافی را نیز در رحم ایجاد میکند. این شکاف نیز ممکن است افقی یا عمودی باشد، اما شکافِ افقی بهتر است زیرا سریعتر بهبود مییابد. هنگامی که شکافِ رحم هم انجام شد، نوزاد به آرامی بیرون کشیده میشود؛ پزشک دهان و بینیِ کودک را ساکشن میکند و سپس بندِ ناف را قطع میکند. مانندِ زایمانِ طبیعی، شما نیز باید قادر باشید که در همان موقع کودکتان را ببینید. سپس نوزادتان را به دستِ پرستارها میدهند تا او را به بخشِ مراقبت از نوزادان ببرند.
متخصصِ زنان پس از خروجِ نوزاد جفت را جدا کرده و خارج میکند و بریدگیِ رحم را با بخیه جذبی میبندد. شکم را نیز بخیه میکنند. چند روزِ بعد این بخیهها جذب شده و یا کشیده میشوند.
ریسکها
سزارین به طورِ کل برای مادر و نوزاد ایمن است. با این وجود در هر صورت یک عملِ جراحی است و خطراتِ بالقوه خود را دارد. ریسک هایِ بالقوه سزارین عبارتند از:
افزایش خونریزی (که به ندرت موجبِ نیاز به انتقالِ خون میشود)
عفونت (البته آنتیبیوتیکهایی برای جلوگیری از عفونت تجویز میشوند)
صدمه به مثانه یا روده
واکنش نشان دادن نسبت به داروها
لخته شدن خون
مرگ (فوق العاده نادر)
آسیب احتمالی به نوزاد
مترجم: نغمه خالقی
منبع: www.kidshealth.org
مطالب پیشنهادی
ظروف یک بار مصرف ومشکلات آن بر سلامت
اثرات امواج تلفن همراه بر سلامت افراد
کنترل آلاینده ها از طریق فن اوری نانو تکنولوژی
اثر شنهای روان یا غبار غلیظ بر سلامت انسان
آثار جانبی تشعشع لامپ های کم مصرف بر چشم و پوست
زایمان طبیعی و سزارین
وبلاگ زیر جهت دریافت مقالات علمی و افزایش اگاهی شما عزیزان ایجاد شده است
زایمان، تولد یا زایش، اوج دوران بارداری یک زن است که شامل خارج شدن یک یا چند نوزاد از رحم مادر است. انتخاب بین زایمان طبیعی و زایمان به شکل سزارین دغدغه natural childbirth بررسی مزایا و معایب زایمان طبیعی و سزارینتعداد زیادی از مادرها می باشد.
کالج آمریکایی متخصصان زنان و زایمان توصیه می کند که زنان باردار بجز در مواردیکه دلیلی پزشکی وجود ندارد، از زایمان طبیعی بجای زایمان به روش سزارین استفاده نمایند. این کالج تاکید میکند، سزارین های برنامه ریزی شده و درخواستی برای زنانیکه می خواهند چندین بار بچه دار شوند و یا زنانیکه 39 هفته از بارداری خود را کامل نکرده اند، مناسب نمی باشد.
مزایای زایمان طبیعی
این روش، روشی طبیعی تر برای زایمان می باشد. بدن شما، طوری طراحی شده تا بتواند بصورت طبیعی و بدون دخالت پزشکی کودک را بدنیا بیاورد.
بعد از اتمام زایمان طبیعی، زنان حس قدرت و توانایی می کنند. زنان مشارکت کنندگان فعال تجربه زایمان هستند.
بعد از زایمان طبیعی، مدت کمتری می بایست در بیمارستان بستری شد.
طول دوره بهبود بعد از زایمان کوتاه تر بوده و درد پس از زایمان کم تری وجود دارد.
خطر بیماری های تنفسی خاص در کودکان متولد شده از طریق زایمان طبیعی کم تر می باشد. این بیماری های ریوی که خطر آنها در کودک متولد شده از طریق زایمان طبیعی کاهش می یابد، شامل تاکی پنه گذرا از نوزاد (TTN)، پرفشاری خون ریوی و بیماری آسم می باشند.
کودکانیکه بطور طبیعی بدنیا آمده اند، در خطر کمتری برای ابتلا به آلرژی ها و حساسیت های غذایی و عدم تحمل لاکتوز در بزرگسالیشان می باشند.
در بارداری های آتی، درد خانم کمتر بوده و کودک سریتر بدنیا می آید.
مادرانیکه نوزاد خود را بصورت طبیعی بدنیا می آورند، راحت تر و موثرتر می توانند به کودک خود شیر (شیر مادر) دهند.
بعد از زایمان طبیعی، رابطه عاطفی بین مادر و نوزاد آسان تر بوده چراکه سریعا بعد از تولد مادر می تواند با کودک خود در تماس باشد.
خطر خونریزی مادر، لخته خون و آسیب به اندام های داخلی در زنانیکه بصورت طبیعی فرزند خود را بدنیا می آورند، کم تر می باشد.
معایب زایمان طبیعی
در بعضی از خانم ها، ترس از زایمان می تواند باعث اضطراب و آشفتگی عاطفی شود.
هرچند بیشتر زایمان های طبیعی ساده هستند، عوارض پیش بینی نشده همچون خونریزی مادر در هنگام زایمان ممکن است رخ دهد.
خطر پارگی کف لگن در زایمان طبیعی وجود دارد. این پارگی می تواند طول دوره بهبود شما را افزایش دهد.
خطر محرومیت از اکسیژن در صورتیکه بندناف فشار وارد کرده و یا سایر مشکلات رخ دهد، برای کودک وجود دارد.
هنگام عبور از کانال تولد، ممکن است خطراتی همچون کبودی، ورم و در موارد نادر شکستگی استخوان برای کودک وجود دارد.
زایمان طبیعی شانس افتادگی لگنی بعد از تولد نوزاد را افزایش می دهد.
در موارد خیلی نادر، ممکن است وارونگی رحمی رخ دهد. اگر این مشکل بموقع درمان نشود، می تواند خطرناک و جدی باشد.
اگر زخم و یا اپی زیاتومی رخ دهد، ممکن است در 3 ماه بعد از بدنیا آمدن کودک احساس درد در رابطه جنسی خود داشته باشید.
مزایای زایمان برنامه ریزی شده به روش سزارین
ممکن است سزارین برنامه ریزی شده برای زنان ساده تر باشد. از آنجاییکه روز زایمان از قبل برنامه ریزی شده است، مادر استرس و اضطراب کم تری در رابطه با زایمان دارد.
زنان حس کنترل بیشتری دارند، چراکه می دانند کودک چه روزی بدنیا آمده و می توانند برنامه ریزی بهتری برای مرخصی شغلی، نگهداری از کودک و سایر موارد داشته باشند.
در مقایسه با زایمان طبیعی و سزارین برنامه ریزی نشده، خطر خونریزی پس از زایمان در زنانیکه سزارین داشته اند، کم تر می باشد.
در مقایسه با سزارین های اورژانسی، سزارین برنامه ریزی شده عوارض کم تری دارد.
درصورتیکه دچار بیماری های مقاربتی همچون ایدز، تبخال تناسلی، هپاتیت و زگیل تناسلی هستید، خطر آلوده شدن کودک در زایمان به روش سزارین بیشتر می باشد.
عوارض زایمان برنامه ریزی شده به روش سزارین
سزارین عمل جراحی بزرگ شکمی است که خطرات و عوارض جراحی و بیهوشی را در پی دارد. عوارض بیهوشی می تواند شامل سردرد شدید، تهوع و استفراغ می باشد. همچنین بیهوشی ممکن است تاثیراتی همچون تنبلی، کسلی و یا سستی در هنگام تولد برروی کودک داشته باشد.
خانمی که سزارین برنامه ریزی شده دارد، می بایست مدت بیشتری در بیمارستان بماند و دوره بهبود طولانی تری نسبت به زایمان طبیعی دارد.
در سزارین خطرات جدی و عوارض جدی وجود دارد. زمانیکه این روش را با زیامان طبیعی مقایسه نماییم، زنانیکه سزارین انجام می دهند، در خطر بیشتری هستند. این خطرات شامل:
حمله قلبی
هماتوم زخم (جمع شدن خون لخته شده زیر محل زخم سزارین)
عفونت اندومتریت پورپرال
لخته خون در رگها
خنریزی (Hemorrhage) که نیاز به برداشتن رحم برای درمان آن دارد.
باز شدن زخم.
بی حسی و یا درد در ناحیه برش.
عفونت پس از زایمان.
آسیب دیدن مثانه و روده ها.
در سزارین برنامه ریزی شده خطر زایمان زودرس بعلت اشتباه در تخمین روز وجود دارد.
در یک سزارین پیچیده، خطر اینکه جراح ناخواسته به روده و یا مثانه آسیب بزند، وجود دارد.
خونی که افراد در سزارین از دست می دهند بیشتر از خونی است که افراد در زایمان طبیعی از دست می دهند. 2 تا 3 درصد زانانیکه از سزارین استفاده می کنند، نیاز به تزریق خون پیدا می کنند.
ممکن است عملکرد روده شما بعد از سزارین کاهش یابد.
مشکلات تنفسی در کودکانیکه از طریق سزارین بدنیا آمده اند، بیشتر از کودکان بدنیا آمده از طریق زایمان طبیعی می باشد.
بعضی از تحقیقات نشان می دهند که خطر مرگ نوزاد در 28 روز اول زندگی نسبت به زایمان طبیعی بیشتر می باشد.
اگر تصمیم به داشتن فرزندان بیشتر دارید، سزارین گزینه مناسبی برای شما نمی باشد.
سابقه سزارین قبلی، خطر پاره شدن پارگی رحم را افزایش می دهد.
تغذیه با شیر مادر بعد از سزارین مشکل تر می باشد. زنان بعد از جراحی ناراحت بوده و تماس فوری با کودک خود ندارند.
ممکن است هنگام جراحی و درآوردن کودک توسط پزشکان کودک شما زخمی شود. این زخم ها و آسیب ها اغلب کم شدت و معمولی می باشند.
کودکانیکه از طریق سزارین بدنیا می آیند نسبت به کودکان متولد شده از طریق زایمان طبیعی در خطر بیشتری برای ابتلا به پرفشاری خون ریوی می باشند.
سزارین انتخابی بیشتر از زایمان طبیعی هزینه در پی داشته و اغلب بیمه ها آنرا پوشش نمی دهند.
میزان درد لگنی پس از زایمان، اختلال جنسی، پرولاپس ارگان لگن و افسردگی پس از زایمان در هردو روش مشابه می باشد. بااینحال تحقیقات بیشتری برای بررسی اثرات کوتاه مدت و بلندمدت هردو روش برروی خانم ها و کودکان مورد نیاز می باشد.
توجه نمایید، مطالب ذکر شده در بالا همه مزایا و معایب این دو روش زایمان را نشان نمی دهند و همچنین در این مقاله فقط سزارین از قبل برنامه ریزی شده مورد بررسی قرار گرفته و در زمینه سزارین اورژانسی و حیاتی بحثی نشده است. این مطلب برای اطلاعات عمومی بوده و نباید بوسیله آن اقدام به تحمیل روش زایمان به پزشک و یا مادر نمود. انتخاب و توصیه پزشک در تعیین نوع زایمان بخصوص در شرایط اورژانسی قطعی بوده و قاعدتا پزشک سعی می کند تا با در نظر گرفتن همه جوانب و بررسی فایده و ضرر هر روش برای شخص خاص و شرایط خاص، اقدام به انتخاب روش درمانی کند.
مطالب پیشنهادی
ظروف یک بار مصرف ومشکلات آن بر سلامت
اثرات امواج تلفن همراه بر سلامت افراد
کنترل آلاینده ها از طریق فن اوری نانو تکنولوژی
اثر شنهای روان یا غبار غلیظ بر سلامت انسان
آثار جانبی تشعشع لامپ های کم مصرف بر چشم و پوست
سزارین و توصیه های کلی قبل و پس از آن
وبلاگ زیر جهت دریافت مقالات علمی و افزایش اگاهی شما عزیزان ایجاد شده است
توصیه های قبل از سزارین :
خانم باردار باید در روز قبل از عمل سزارین چند نکته را رعایت کند، حتی در کسانی که برنامه زایمان طبیعی دارند، رعایت برخی نکات زیر توصیه میشود، چون در هر زایمان طبیعی هم احتمال سزارین اورژانسی وجود دارد.
* حمام کردن در روز قبل از عمل به پیشگیری از عفونت محل جراحی کمک میکند. در مورد کسانی که زایمان طبیعی در پیش دارند، حمامکردن بعد از شروع دردهای خفیف توصیه میشود. برداشتن موی ناحیه عمل فقط در روز عمل توصیه میشود، نه روز قبل از عمل.
*بهتر است بیمار حداقل هشت ساعت قبل از عمل، چیزی نخورد، هرچند در بررسیهای جدید، خوردن آبمیوه و آب ممنوع نیست، اما بهتر است مادر باردار حتی آب هم نخورد. البته در مواردی، مصرف آنتیاسید جهت خنثی کردن اسید معده توصیه میشود.
این توصیهها جهت بهتر شدن روند بیهوشی داده میشود. در مورد زایمان طبیعی توصیه میشود بیمار پس از شروع دردهای خفیف از خوردن غذاهای سنگین پرهیز کرده و بیشتر از مایعات استفاده کند.
*دفع مدفوع در روز قبل از عمل هم به روند کلی بهبودی و کاهش دردهای پس از عمل کمک میکند. در مورد زایمان طبیعی هم توصیه میشود بیمار با شروع دردها با کمک روغن کرچک یا داروهای دیگر اجابت مزاج مناسب داشته باشد.
*پاککردن لاک دست و پا قبل از عمل. در غیر این صورت، روز ورود به بیمارستان حتی جهت زایمان طبیعی این کار توسط پرسنل توصیه و انجام میشود، چرا که برخی کنترلهای وضعیت اکسیژنرسانی و تنفسی بیمار، حین بیهوشی با توجه به رنگ بستر ناخنها انجام میشود و ناخن باید بیرنگ باشد.
*درآوردن النگو و انگشتر و کلیه زیورآلات توصیه میشود. این مساله شامل گیره سرهای فلزی و کلا هر جسم فلزی دیگری که در تماس با بدن است نیز میشود، زیرا این اجسام با وسایل کنترل داخل اتاق عمل و اتاق زایمان تداخل دارد.
از آنجا که حین بارداری، اغلب ورم دست و بدن و افزایش وزن وجود دارد، باید النگو و انگشتر قبل از تنگشدن بیش از حد خارج شود، وگرنه در اتاق زایمان یا اتاق عمل با وسایل مناسب انگشتر و النگو بریده و خارج میشود. به همین دلیل، کل لباسها حتی لباس زیر، قبل از ورود به زایشگاه و اتاق عمل خارج و لباس بیمارستان یا اتاق عمل پوشانده میشود.
*در مواردی که خانم باردار استرس زیادی دارد، شب قبل از عمل مصرف یک عدد آرامبخش مثل دیازپام توصیه میشود.
توصیه های بعد از سزارین
آشنایی مادران با مراقبت های پس از سزارین به ایشان کمک می کند تا دوران نقاهت پس از زایمان را به دور از هر گونه خطری سپر نمایند. امید است این راهنما پاسخگویی شما مادر عزیز باشد.
- تا 24 ساعت پس از سزارین، ممکن است خونریزی در حد قابل توجهی وجود داشته باشد، ولی به تدریج از حجم خون کاسته می شود. همچنین ترشحات واژن نیز ممکن است تا یک ماه دیده شود.
- درد محل عمل و درد ناشی از انقباضات رحم در پی شیردهی ممکن است احساس شود. این درد به علت برگشت رحم به حالت قبل از حاملگی است و با مصرف مسکن تجویزشده توسط پزشک معالج کم می شود.
پانسمان ناحیه سزارین ضدآب و شفاف است و می توانید هر روز به روش ایستاده، استحمام کنید.
- توصیه می شود تا سه روز پس از سزارین از خوردن غذاهای نفاخ مثل میوه خام، آب میوه خام، آب میوه های کارخانه ای چون ساندیس و ...، حبوبات، پلو و خورشت بپرهیزید.
- غذاهایی چون کباب، جوجه کباب، گوشت یا مرغ آب پز و سبزیجات پخته مثل هویج، کدو، سیب زمینی و آب رقیق کمپوت مناسب ترند.
- در صورت یبوست از روغن زیتون، آلوخشک و انجیرخشک خیس کرده استفاده شود.
- سعی کنید آب به میزان کافی مصرف نمایید، چرا که به رفع یبوست کمک می کند. از طرفی به علت شیردهی و خونریزی نیز به جایگزینی مایعات بدن نیاز دارید.
- هنگام دفع ادرار و اجابت مزاج، برای جلوگیری از فشار به محل بخیه، از توالت فرنگی استفاده شود.
- سعی کنید مرتبا راه بروید، چرا که راه رفتن هم از نفخ شما جلوگیری می کند و هم از یبوست.
- به خاطر داشته باشید استراحت کافی، در فواصل فعالیت، به تسریع بهبودی دوران پس از زایمان کمک میکند.
- سعی کنید در ساعاتی که نوزاد خواب است شما نیز استراحت نمایید و از دیدوبازدید های طولانی بستگان حتی الامکان بپرهیزید.
- معمولا اجازه انجام ورزش از روز دهم به بعد، در اولین ویزیت پزشک معالج توسط پزشک معالج، به فرد داده می شود.
- مرتب از هر دو سینه به نوزاد شیر بدهید. در صورت حالات غیر عادی در سینه مثل سفتی سینه، درد، قرمزی و تب به پزشک معالج خود اطلاع دهید و به بیمارستان مراجعه نمایید.
- همچنین شستشوی نوک سینه با آب ولرم، قبل و پس از هر بار شیردهی به منظور پیشگیری از آلودگی لازم است.
- در صورت مشاهده تب، التهاب ناحیه جراحی (یعنی قرمزی، درد، ترشح)، تب و خونریزی شدید و غیرعادی به بیمارستان مراجعه نمایید
- داروهای نسخه شده را استفاده نمایید
- روز سوم پانسمان روی زخم را بردارید و پس از یک دوش کوتاه و ایستاده زخم محل عمل را با شامپو _ترجیحا شامپو بچه _بشویید وبا سشوار خشک کنید. از این به بعد باید روزانه زخم شسته و خشک گردد.
- بین روزهای 7 تا 10 پس از عمل به پزشک معالج خود مراجعه کنید .
- بین روزهای 3 تا 5 از زایمان نوراد خود را برای آزمایش غربالگری به مرکزی که قبلا به شما معرفی شده ببرید.
- حد اقل تا 40 روز از نزدیکی پرهیز کنید.
- مادران سزارینی باید مقادیر زیادی مایعات و به خصوص آب بنوشند تا توانایی بدن برای التیام زخم ها افزایش پیدا کند
- برخی مادران از مصرف داروهای مسکن به دلیل تاثیر آنها بر روی شیرشان، خودداری می کنند. اما در اکثر موارد درد ناشی از سزارین آنقدر زیاد است که مادر از تحمل آن عاجز می شود و در روحیه او تاثیر بد گذاشته و به نوزاد هم منتقل می شود. بنابراین باید داروهای مسکن مصرف شود. پزشکان معمولا داروهایی را تجویز می کنند که کمترین تاثیر را بر شیر مادر دارند.
- به مادران سزارینی توصیه می شود در روزهای اول پس از زایمان، پیاده روی سبک را جزء برنامه های روزانه خود قرار دهند. پیاده روی سبب می شود تا جریان خون، بهتر و سریع تر در بدن به گردش درآید و زخم ناشی از عمل سزارین به سرعت بهبود پیدا کند
- اگر چند روز پس از زایمان احساس کردید که باید به گردش و تفریح بروید تا حال و هوایتان عوض شود، فرصت را از دست ندهید. هوای تازه و تفریح برای ارتقای روحیه مادران، بسیار مناسب است.
- به مادران سزارینی توصیه می شود تمام وسایل لازم برای نوزاد خود را در دسترس قرار دهند تا زمانی که به آنها نیاز دارند مجبور به صرف وقت و انرژی برای یافتن آنها نباشند، وسایلی مانند پوشک نوزاد، پستانک، لباس بچه و .
مطالب پیشنهادی
ظروف یک بار مصرف ومشکلات آن بر سلامت
اثرات امواج تلفن همراه بر سلامت افراد
کنترل آلاینده ها از طریق فن اوری نانو تکنولوژی
اثر شنهای روان یا غبار غلیظ بر سلامت انسان
آثار جانبی تشعشع لامپ های کم مصرف بر چشم و پوست
سزارین و انواع آن
وبلاگ زیر جهت دریافت مقالات علمی و افزایش اگاهی شما عزیزان ایجاد شده است
زایمان طبیعی ایمنترین روش زایمان است. حدود 75 درصد از زنان برای به دنیا آوردن فرزند خود از زایمان طبیعی استفاده میکنند. اگر در به دنیا آمدن نوزاد به روش طبیعی مشکل جدی وجود داشته باشد، انجام سزارین ضرورت مییابد. سزارین یک عمل جراحی است که در آن از طریق ایجاد برشی در دیوارۀ شکم مادر و دیوارۀ رحم، نوزاد به دنیا میآید.
انواع سزارین
تفاوت انواع سزارین در محل برشهایی است که در رحم ایجاد میشود. دو نوع برش که در عمل سزارین مورد استفاده قرار میگیرند عبارتند از:
برش LSCS: شامل یک برش افقی در ناحیۀ شکم و یک برش افقی در بخش پایین رحم است. این نوع برشها سریعتر بهبود یافته، کمتر دیده میشوند و در بارداریهای آینده مشکلات کمتری ایجاد میکنند.
برش کلاسیک: شامل یک برش عمودی در رحم است. برش در ناحیۀ شکم ممکن است عمودی یا افقی باشد. این نوع برش معمولاً در موارد اورژانسی یا در موقعیتهای خاص استفاده میشود مانند زمانی که جفت بسیار پایین قرار گرفته است یا نوزاد به صورت یکوری خوابیده است یا در شرایطی که نوزاد خیلی کوچک باشد. این روش ممکن است احتمال بروز مشکلات در بارداریها و زایمانهای آینده را افزایش دهد.
قبل از سزارین
مراحل آماده شدن برای سزارین:
باید به مدت 6 ساعت پیش از سزارین برنامهریزی شده، از خوردن و آشامیدن (حتی آب) خودداری کنید. اگر سزارین به صورت اورژانسی باشد، پزشک از شما میپرسد آخرین باری که چیزی خوردید یا آشامیدید چه زمانی بوده تا بر این اساس در مورد نحوۀ عمل تصمیم بگیرد.
از شما آزمایش خون گرفته خواهد شد.
اگر پزشک تشخیص دهد که در معرض خطر لخته شدن خون هستید، ممکن است حین عمل نیاز به پوشیدن جورابهای خاصی باشد.
برای شروع عمل، شکم با مادۀ ضد عفونی کننده تمیز شده و با پارچه استریل پوشانده میشود تا خطر ایجاد عفونت کاهش یابد. از آنجا که در حین عمل یک کاتتر وارد مثانه خواهد شد، مثانه باید خالی باشد.
حین عمل سزارین
بخش اصلی عمل سزارین معمولاً 30 تا 60 دقیقه طول میکشد که شامل مراحل زیر است:
پزشک در ناحیۀ شکم و رحم، برشهایی با طول 10 سانتیمتر ایجاد خواهد کرد.
نوزاد از طریق این برشها بیرون آورده خواهد شد. برخی اوقات ممکن است پزشک از انبرهای جراحی برای کمک کردن به خارج شدن سر نوزاد استفاده کند.
سپس نوزاد به صورت دقیق بررسی میشود.
بند ناف قطع شده و جفت جدا میگردد.
معمولا با تزریق مادهای، رحم را منقبض میکنند تا خونریزی به حداقل برسد.
برای کاهش خطر ایجاد عفونت آنتیبیوتیک تجویز میشود.
سپس لایههای عضله، چربی و پوست به یکدیگر بخیه زده خواهد شد و زخم حاصل از برش پوشانده میشود.
در اولین فرصت میتوانید نوزاد خود را بغل کنید. تماس پوست به پوست میتواند ارتباط اولیۀ شما با نوزاد را قویتر کند و شیر دادن به نوزاد را سادهتر نماید.
پس از سزارین
پس از عمل سزارین به اتاق ریکاوری منتقل میشوید تا زمانی که برای انتقال به بخش آماده باشید.
اگر حین عمل تحت بیهوشی عمومی قرار گیرید، به احتمال زیاد در اتاق ریکاوری به هوش میآیید. به محض هوشیاری میتوانید نوزاد خود را در آغوش بگیرید.
هر چه زودتر شیر دادن به نوزاد را شروع کنید زیرا عمل سزارین معمولاً شروع شیر دادن را سختتر میکند.
اگر پس از عمل درد داشتید، به پزشک خود اطلاع دهید. استفاده از داروهای مسکن ممکن است تا حدی موجب خوابآلودگی شود.
پس از برطرف شدن حالت تهوع میتوانید شروع به نوشیدن مایعات کنید.
برای خوردن غذا، منتظر نظر پزشک باشید.
قدم زدن در اطراف اتاق میتواند به ریکاوری سریعتر کمک کند و از به وجود آمدن لخته خون و ورم کردن پاها جلوگیری نماید.
برای اجتناب از ایجاد لخته خون ممکن است نیاز به تزریق باشد.
پس از عمل ممکن است مصرف آنتیبیوتیک ضروری باشد.
ممکن است برای مدت کوتاهی پس از عمل، در اجابت مزاج مشکل داشته باشید. با نوشیدن مقدار زیادی آب و یا مواد غذایی فیبردار میتوانید این مشکل را برطرف کنید.
پس از برداشتن پانسمان باید محل زخم را تمیز و خشک نگهدارید. این کار به بهبودی سریعتر و کاهش خطر بروز عفونت کمک میکند.
مطالب پیشنهادی
ظروف یک بار مصرف ومشکلات آن بر سلامت
اثرات امواج تلفن همراه بر سلامت افراد
کنترل آلاینده ها از طریق فن اوری نانو تکنولوژی
اثر شنهای روان یا غبار غلیظ بر سلامت انسان
آثار جانبی تشعشع لامپ های کم مصرف بر چشم و پوست
آمار سزارین در ایران
وبلاگ زیر جهت دریافت مقالات علمی و افزایش اگاهی شما عزیزان ایجاد شده است
آمار نشان می دهد که ایران رتبه دوم سزارین در دنیا و نخست را در منطقه دارد. پیش از ایران برزیل بیشترین آمار سزارین در دنیا را دارد. اما چرا در ایران سزارین بالاست؟
زهرا تالانی: تا همین دو دهه پیش، آمار زایمان طبیعی در ایران بسیار بیشتر از سزارین بود. اما الان در اطرافیانتان شاید تعداد کسانی که حاضر باشند زایمان طبیعی داشته باشند به تعداد انگشتان دست هم نرسد. این در حالی است که 50 هزار مامای تربیت شده در سطح کشور و حتی دورافتادهترین مناطق با کمترین هزینه نسبت به سزارین آماده ارائه خدمات زایمان هستند.
در همین زمینه میزگردی را با حضور رئیس انجمن علمی مامایی کشور و عضو هیئت علمی دانشگاه علوم پزشکی شهید بهشتی و افسانه محمد زاده متخصص زنان و زایمان و مسئول کلینیک زنان پژوهشگاه ابن سینا برگزار کردیم. این دو نفر معتقد بودند باید امکانات زایمان طبیعی فیزولوژیک را در بیمارستان ها فراهم کرد. چه اینکه زایمان طبیعی به شیوه چند دهه پیش، به دلیل مشکلاتش، همه مادران جوان را فراری می دهد.
مشروح این میزگرد را که در پژوهشگاه ابن سینا برگزار شد، می خوانید:
آخرین آماری که از سوی سازمان بهداشت جهانی منتشر شده نشان می دهد که ایران رتبه اول سزارین در منطقه و رتبه دوم جهانی را دارد. چرا در کشور ما اینقدر آمار سزارین بالا رفته است؟
محمدزاده: این مشکل جهانی است و حتی در آمریکا هم وجود دارد. الان در آمریکا نرخ سزارین 26 درصد است، اما انتظار آن است که به 15 درصد برسد.بنابراین حتی کشورهای توسعه یافته هم این مشکل را دارند.بخشی به تغییر زندگی خانم ها بر می گردد، چون در سنین بالا ازدواج می کنند و بچه دار می شوند. ما امروز یک پدیده ای داریم که دختران بالای 35 سال ازدواج می کنند و بچه دار می شوند.برای همین در این گروه تمایل به سزارین بالاست .گاهی هم به خاطر این است که کودک در معرض خطر قرار دارد چون الان میزان سونوگرافی بالا رفته و این خطرات بیشتر مشخص می شود. در گذشته زائو با درد زایمان به مراکز بیمارستانی مراجعه می کرد اما الان مشکلات کودک و مادر بهتر تشخیص داده می شود و ناگزیر به این کار هستیم. اما برخی مادران هم چون زایمان اولشان را سزارین کردند ناگزیرند که زایمان های بعدی را هم سزارین کنند.البته در آمریکا یا انگلستان خانم هایی که یک بار سزارین شدند اگر برای زایمان دوم مشکل تنگی لگن نداشته باشند تشویق می شوند که زایمان طبیعی داشته باشند. اما این امکانات زیادی می خواهد و باید شرایط آن در کشور مهیا باشد. اصلا یکی از برنامه های آمریکا این است که تعداد سزارین زایمان دوم را کم کند.
خداکرمی: بررسی ما نشان می دهد که از سال 60 تاکنون سزارین از 14 درصد در یک مرکز دولتی به 78 درصد رسیده است. در بیمارستان های خصوصی تقریبا 100 درصد زایمان ها سزارین است. این درحالی است که مستندات مبتنی بر شواهد علمی و متخصصین زنان و مامایی عمل سزارین انتخابی را به شدت نهی کرده و معتقدند تنها در مواردی که جان مادر یا نوزاد در خطر است باید برای سزارین اقدام کرد زیرا عوارض متعددی با سزارین انتخابی در بیمار و نوزادش به وجود میآید. در زایمان فیزیولوژیک با آماده کردن مادر باردار در دوران بارداری با حمایت مداوم مامایی و انجام تمرینات عضلانی، تنفسی، آرامسازی و استفاده از روشهای غیردارویی کاهش درد همچون ماساژدرمانی، آروماتراپی (استفاده از عطرها و روایح در درمان بیماریها) و تکنیکهای تنفسی میتوان درد زایمان را کنترل کرده و بر آن مسلط شد. در کشورهای غربی به خصوص کشورهای اروپایی مانند هلند، اتریش و انگلستان از این روش استفاده میشود، مادرانی که تجربه استفاده از این تکنیکها را دارند عمدتا رضایت بسیار زیادی از زایمان طبیعی دارند و نوزادان آنها نسبت به نوزادان سزارینی آرامتر بوده و بیقراری کمتری دارند.
به نظر شما چرا مادران تمایل به سزارین دارند درحالیکه همیشه گفته می شود که سزارین برای مادر و کودک خطرناک است؟
محمدزاده: الان خانم ها نگران هستند که در حین زایمان طبیعی دچار افتادگی مثانه یا آسیب کف لگن شوند. در تمام علم پزشکی موضوع انتخاب آگاهانه و آزادانه خیلی مهم است. بیمار را اجبار به کاری نمی کنیم حتی به بیماری که مبتلا به سرطان است راه های درمان گفته می شود و او خودش باید انتخاب کند. عده ای اعتقاد دارند خانمی که قصد زایمان دارد باید در روند تصمیم گیری زایمان دخالت کند و اگر دوست دارد سزارین کند این امکان به او داده شود. البته این همگانی نیست و همه اعتقاد ندارند، اما کم کم جا باز می کند تا در روند درمان به طور آگاهانه و آزادانه شرکت می کند.
متاسفانه ما همیشه یک تضادهایی را در کشورمان داریم مثلا یک بنز آخرین مدل می خریم اما هنوز آگاهی نداریم که چطور در ماشین بنز سوار شویم و استفاده کنیم. یعنی به نظر من مشکل فرهنگی است.ما می خواهیم سزارین را کم کنیم اما انتظار داریم الان هم مادران به شیوه مادران 50 سال پیش زایمان طبیعی داشته باشند. اغلب دختران جوان تحصیلکرده هستند و نمی توان این توقع را داشت. الان در کشورهایی که زایمان طبیعی دارند امکانات فراوانی برای این کار دارند، مثل زایمان طبیعی بی درد یا اینکه شوهر همراه خانم در کلاس آموزشی شرکت می کند و در طول زایمان که زن درد می کشد همراه اوست.امکاناتی که در کشورهای پیشرفته در اختیار زوج ها می گذارند ما نداریم. الان چند بیمارستان داریم که کلاس های آموزشی برای مادران داشته باشد یا ورزش دوران بارداری را آموزش دهد؟ نوع زایمان و اینکه چطور موقع زایمان تنفس کند را به طور علمی آموزش نمی دهیم.پس چطور توقع داریم که خانم ها به دنبال زایمان طبیعی باشند.
خدا کرمی: منظور از انتخاب آگاهانه و آزادانه این است که پزشک متخصص تمام مزایا و معایب هر دو زایمان را به مریض توضیح دهد. در دوران بارداری مادر را توانمند کند تا انتخاب کند.الان در اروپا مادران کمی تمایل به سزارین دارند،در کشور هلند حتی بی دردی را هم نمی خواهند و می دانند که درد زایمان دشمن آنها نیست. زایمان هلندی معروف است و حتی 40 درصد مادران در خانه زایمان می کنند.یعنی اعتقاد دارند همانطور که غذا خوردن در خانه بهتر است زایمان هم در خانه بهتر است.الان زنان ما از حقوق دوران بارداری آگاهی ندارند. از حقوق زنان باردار و خانواده آنان است که با اطلاع کامل از مزایا و معایب هر روش درمانی در روند تصمیمگیری درمان و مراقبت خود نقش فعال داشته باشند. در واقع زنان باردار باید از تمام اطلاعات مرتبط با تغییرات فیزیولوژیکی و تغییرات 9 ماهه فیزیکی خود آگاهی یابند. از جمله دیگر مواردی که باید زنان باردار نسبت به آن آگاهی پیدا کنند، مضرات و مزایای هر روش تولد و هر آنچه که در پروسه تولد پیش می آید است تا در زمینه روند مراقبت بارداری و زایمان توانمند شده و خود مانع مداخلات غیرضروری نظیر تولد زودهنگام و سزارین شوند.
بنابراین به نظر شما الان امکانات زایمان طبیعی در بیمارستان های ما وجود ندارد و برای همین مادران می ترسند؟
خدا کرمی :بله قبول دارم تعداد بیمارستان هایی که خدمات زایمان طبیعی را ارائه می کنند کم هستند، اما وزارت بهداست از سال 80 در کارگروهی که من هم عضو آن هستم دستورالعمل زایمان طبیعی و فیزولوژیک را آماده کرد و به مراکز درمانی و دانشگاه ها ابلاغ کرد. اما باید دید که چند درصد پزشکان طبق این دستورالعمل حرکت می کنند و بیمار را پیش می برند؟ در حالیکه مثلا عروس ملکه انگلستان زایمان طبیعی دارد و ماما هم این کار را انجام می دهد. بعد مادران ما هم این حق را می خواهند اما همانطور که شما گفتید تعداد بیمارستان هایی که می توانند به این مادران خدمات بدهد کم هستند. البته بررسی من نشان می دهد که الان مادرانی که آگاهی ندارند و از طبقه پایین هستند به دنبال زایمان سزارین می روند. مادری که آگاهی دارد سزارین نمی خواهد اما محقق نمی شود و ما امکانات نداریم.
خداکرمی، رئیس انجمن علمی مامایی کشور
البته بسیاری از پزشکان برای سزارین تبلیغ می کنند و حتی اگر مادری قصد زایمان طبیعی داشته باشد پزشک او این اجازه را نمی دهد.
محمدزاده: این فرهنگ سازی باید در سطح کلان انجام شود. ما این بحث را فردی نمی کنیم. پزشک، بیمار و سیستم سلامت ما در ان زمینه مشکل دارد .اگر آموزش دوران رزیدنتی مناسب باشد و زایمان آکادمی و درست باشد مشکلی پیش نمی آید. ما الان دیگر تکنیک زایمان مشکل را در اتاق عمل فراموش کردیم و رها شده است.الان در کدام بیمارستان زایمان بدودن درد به طور آکادمی آموزش داده می شود؟ الان شیوه زایمان طبیعی در کشور ما قدیمی است و نطام سلامت آموزشی نمی دهد.
خدا کرمی: اتفاقی که در کشور ما افتاده این است که گروه مادران تحصیلکرده تمایل به زایمان طبیعی دارند اما تمام تیم درمان بر روی سزارین تبلیغ دارند.پزشکان درد و عوارضی مثل افتادن مثانه را مطرح می کنند و خوب طبیعی است که مادر ترجیح می دهد که سزارین شود و از زایمان طبیعی وحشت می کند.البته پزشکان هم تقصیری ندارند از یک طرف با مسائل قانونی سختی مواجه هستند و مسائل تعرفه و بیمه هم است.بنابراین ضعف اصلی نظام سلامت ماست.یعنی در کنار این دستورالعمل از ماما و متخصص حمایت نمی شود.من چند وقت پیش به یک متخصص زنان و زایمان گفتم شما به جای اینکه 4 سال به یک رزیدنت،آموزش بدهید در عرض یک سال و نیم سزارین را یاد بدهید چون اغلب متخصصان به این سمت پیش می روند.هم پردرآمدتر است وهم راحتتر باید تخصص ها را ریز کرد و کسی که به این نوع زایمان علاقه دارد همان را آموزش ببیند.الان با استعدادترین محصلان ما به سمت پزشکی می روند اما پزشک متخصص استرس ناشی از درآمد و شغل دارد . برای همین ساده ترین راه درآمد را انتخاب می کند وبه دنبال سزارین می رود.مادران هم آگاهی و آموزش لازم را ندارد .از طرفی هم دو هم متخصص و هم ماما مادررا به این کار تشویق می کنند.متخصص به خاطر تعرفه و ماما به خاطر مسائل و مشکلات قانونی که وجود دارد می ترسد.وقتی زایمان طبیعی را مطرح می کنیم باید ماما هم وارد این سیستم شود. الان در کشور انگلستان 85 درصد زایمان ها را ماما انجام می دهد.در یک مطالعه ای که من در یک بیمارستان انگلستان نجام دادم متوجه شدم ،87 درصد زایمان طبیعی توسط ماما انجام می شود.
یکی از مشکلاتی که وجود دارد این است که تعرفه ماما خیلی ناچیز است و سهم ناچیزی دریافت می کنند.برای همین تمایلی به انجام کار ندارند؟
خدا کرمی: بله تعرفه ناچیز است. مهمترین نقش و مقصر این روند خود نظام سلامت یعنی وزارت بهداشت است.یعنی طرح خودکفایی بیمارستان ها این مشکل را ایجاد کرد.تعرفه یک ماما 5k است، برای یک متخصص 15k برای زایمان طبیعی و 19k برای سزارین.اما در دنیا یک دستورالعملی تهیه شد ،مثلا در آمریکا اگر زایمان 3 هزار دلار است برای بیمه تفاوتی ندارد که چه کسی این زایمان را انجام می هد.
محمدزاده: اگر قرار است زایمان طبیعی ارزش گذاری شود تفاوتی نمی کند ماما در اتاق زایمان باشد یا متخصص.اما نکته ای که ما متخصصان مشکل داریم این است که ماما یک زایمان طبیعی را انجام می دهد اما اگر زایمان مشکل پیدا کرد و پروسه طولانی شد متخصص زنان دخالت می کند،اما اگر مشکلی پیش آمد پزشک دچار مشکل می شود.چرا باید پزشکی مسئول باشد که اصلا اطلاعی نداشته و در مرحله بحران وارد عمل شده است.
بنابراین اینجا مشکل قانونی در پزشکی قانونی وجود دارد و باید این قانون هم اصلاح شود؟
خدا کرمی: نه الان هر دو هم ماما و هم پزشک متخصص گرفتار می شوند. اما پزشک برای همین تربیت می شود که زایمان های خطرناک را انجام دهد.سیستم ارجاع یعنی همین که زایمان تا زمانیکه پروسه قانونی خود را طی می کند ماما باشد اما اگر مشکلی داشت متخصص دست به کار شود.پزشکی قانونی باید بداند که طبق استاندارد عمل کند و زایمان ممکن است خطراتی داشته باشد.الان اگر ماما هم در پرونده چیزی نوشته باشد گرفتار می شود و جریمه می شود اما درآمد آن خیلی کم است.
محمدزاده: پزشک قانونی هم باید در قوانین خود تجدید نظر کند.در زمان طرح من ، در اتاق زایمان برای زائو مشکل پیش امد و یکی از همکاران من را صدا کردند،اما کتف نوزاد شکست و به پزشکی قانونی شکایت کردند.پزشک قانونی دیه تعیین کرد.ماما و متخصص هر دو این دیه را دادند اما یک موج سزارین در بیمارستان شروع شد، چون نه ماما دیگر اعتماد به نفس داشت و نه متخصص ها این ریسک را می کردند که به ماماها اجازه بدهند.
این مشکل در کشورهای دیگر چگونه است؟
خداکرمی: آنجا هم همین گونه است.پزشکی قانونی هم جریمه های سنگینی تهیه می کند اما یک دستورالعمل دارند که باید طبق آن عمل شود. باید تعرفه پزشک و ماما یکسان شود،زایمان طبیعی یک قیمت داشته باشد و اگر کسی مجوز زایمان طبیعی دارد همان تعرفه به او تعلق گیرد.بیمه گذاران نباید دهنده خدمت را بیمه کنند بلکه باید خدمت بیمه باشد.اگر خدمتی طبق قانون بیمه باشد دیگر تفاوتی نمی کند چه کسی آن را انجام داده است.مدیریت اتاق زایمان به ماما واگذار شود و سرپرست پزشک متخصص باشد و تیمی عمل کنند.اگر دستورالعمل کشور انگلستان را نگاه کنید امضای 4 نفر رئیس کالج مامایی،رئیس کالج متخصص و زنان، رئیس کالج نوزادان و رئیس کالج بیهوشی زیر آن است.پس این 4 نفر باید در مدیریت واحد سلامت مادر و نوزاد نقش داشته باشند،نه اینکه در زمان اجرا از آنها کمک بخواهند.بهترین روش هم این است که انجمن های علمی این 4 گروه با هم یک دستورالعمل را با توجه به فرهنگ،قوانین کشور و واقعیت ها تدوین کنند.
محمدزاده: در یک زایمان طبیعی احتمال خطر بیشتر است. همیشه می گویند کسی که بیشتر عمل می کند احتمال خطا بیشتر دارد،اما باید حمایت کرد.در یک اتاق بسته نمی توان این دستورالعمل را تهیه کرد.باید از تجربه سایر کشورها استفاده کرد،مشکلات و راهکارها را شناخت.
برخی از کارشناسان هم معتقدند که بخشی از دلیل افزایش زایمان به شیوه سزارین هم فرهنگی است.
محمد زاده: در گذشته از شیوه های روانی برای درد زایمان طبیعی استفاده می شد مثل اینکه اگر درد بکشی گناههای تو بخشیده می شود،یا در زمان درد هر آرزویی کنی برآورده می شود.اما الان بیمار آگاه شده و قدرت انتخاب دارد.بیمار من می پرسد که بعد از سزارین درد دارم،چقدر درد دارم.یعنی تحمل درد را ندارد.
خداکرمی: این فرهنگی است.در فرهنگ گذشته ما درد زایمان مقدس بود مانند کشور هلند.اما این تقدس را از بین بردیم در حالیکه می توانستیم آن را امروزی کنیم ،چون این حکمت خداست که تولد با درد باشد. به مادر بگوییم ما اینجا هستیم و تو اگر نتوانستی درد را تحمل کنی به تو کمک می کنیم.این نکته خوبی بود که خانم دکتراشاره کرد.ما سبک زندگی ایرانی را فراموش کردیم و به فرهنگ کشورهای غربی نگاه کردیم و و الان سبقت گرفتیم.
به نظر شما نقش وزارت بهداشت در این فرهنگ سازی چیست؟
خداکرمی: در وزارت بهداشت باید سیستم ارجاع مادر و نوزاد را سامان بدهیم و این کاملا قابل تحقق است. ما در انجمن علمی مامایی حاضر به همکاری در این بحش هستیم،تا پروتکل ارجاع را در بخش سلامت مادر و نوزاد پیش ببریم.به خصوص الان سیاست کلان کشور مبنی بر افزایش کشور است که در مجلس راهکارها و مشوق هایی را هم در نظر گرفتند اما متاسفانه در تدوین این سیاست ها و مشوق ها از یک متخصص یا ماما استفاده نکردند.مادری که یک بار سزارین شده برای تولد نوزاده های بعدی باز هم باید بیهوش شود و این بیهو شی های زیاد خطرناک است اما اگر طبیعی باشد تا سه بار هم امکان زایمان دارد.بنابراین ما از نظام سلامت می خواهیم که زنان متخصص در این زمینه در کمیته ها باشند. دولتمردان نباید مردانه برای زنان تصمیم بگیرند و تصمیم های مربوط به خانواده و زندگی آنها مربوط به خود خانم ها است.متاسفانه نظام سلامت ما کاملا درمان محور است ،یعنی مدیران ما متخصص درمان هستند اما در سایر کشورها وزیر بهداشت تخصصی در بهداشت ندارد و ممکن است کارشناس سلامت باشد.نظام سلامت ما باید به سایر مدیران این حوزه هم بها بدهد.چرا باید در دانشگاه واحد بهداشت مادر و کودک را کارشناسی غیر از ماما تدریس کند؟باید در شیوه مدیریت سلامت بازنگری جدی شود و من از وزیر خواهش دارم یک کمیته ای برای تربیت مدیران در نظام سلامت تشکیل دهد و تنها از متخصصان استفاده نکند.صدا و سیما و رسانه ها هم در این زمینه باید کمک کنند.رزیدنت زنان را باید برای زایمان ها سخت و ناباروری تربیت کنند و در بهداشت مادران از ماما استفاده کنند.زایمان کار ماما است و 85 درصد زایمان ها را ماما می تواند انجام دهد. مدیریت درمان محور سبب شده که میزان مصرف دارو،عمل جراحی،سونوگرافی و ... بیشتر از استاندارد جهانی باشد.
محمدزاده:باید امکانات یک زایمان سالم و بی خطر را باید در اختیار مادران قرار دهیم و تعداد ماماها در اتاق زایمان کافی باشد،یعنی به ازای هر زائو یک ماما باشد نه اینکه دو ماما برای یک شیفت با 10 زائو باشد،تا یک زایمان سالم و بی خطر داشته باشیم .تجهیزات باید به روز باشند و قبل از شروع درد زایمان باشد.کلاس آموزشی باشد تا نقش فعال مادرو پدر آموزش داده شود.آموزش بعد زایمان هم مطرح است که نگرانی ها را برطرف کنند.آموزش و تشویق متخصصان و تعرفه مالی مهم است. پزشک نباید دغدغه مالی و شغلی داشته باشد چون بر کیفیت کار تاثیر می گذارد.با حقوق پایین باید دیه هم بدهند و برخوردها در پزشکی قانونی هم بد است و هیچ حمایتی نمی شوند، چون به هرحال امکان خطا وجود دارد .باید توجه داشت که اصلا امکان پیش بینی اینکه کدام جنین یازایمان در خطر است امکان ندارد.زائو هم باید اطمینان داشته باشد که امکانات مدرن را دارد.درد زایمان یک پروسه طولانی است که رو به افزایش دارد برای همین نیاز به امکانات و حضور همسر دارد.مدیران مشکلات را قصد دارند که دستوری حل کنند اما این امکان ندارد.
از طرفی کشور ما فرهنگ ناهمگون دارد.من دوران طرحم را در یکی از شهرهای محروم می گذراندم.آنجا به من گفته شد که بیشتر زایمان ها در خانه و طبیعی انجام می شود ،اگر زنگ زدیم که بیا یعنی وضعیت بیمار خیلی خطرناک است.یک روز دختر 18 ساله ای را آوردند که دو زایمان در خانه داشت و هر دو سقط شده بودند،حال او خیلی بد و تب داشت،من او بستری کردم تا آنتی بیوتیک مصرف کند و بهتر شود،اما هنوز 24 ساعت نگذشته بود که پدرش آمد و با اجازه خودش دختر بیمارش را برد چون اعتقاد داشت آل او را دیده است.پس نمی توان برای کل کشور یک برنامه ریزی کرد و باید منطقه ای عمل کرد.همین طورباید به استاندارها نزدیک شد تا بتوانیم زایمان طبیعی را گسترش بدهیم،یعنی نمی توان دستوری کاری کرد.
خانم خداکرمی،شما به مشکل تعرفه برای ماما و متخصص زنان اشاره کردید.برای حل این مشکل چه پیشنهادی دارید؟
خداکرمی: به نظر من باید اگر یک زایمان از سوی ماما به متخصص ارجاع داده می شود تعرفه چندین برابر داشته باشد، چون ماما استرس و خطراتی که دارد بیشتر است .در کشور استرالیا این چنین است و اگر ماما زایمانی را به متخصص ارجاع دهد 300 دلار بیشتر می گیرد.برای متخص بیهوشی هم اینگونه است چون بیهوشی زایمان پرخطر و ریسک بیشتری دارد.متخصص هم همین طور، اگر تعرفه زایمان خوبی داشته باشد به جای اینکه روزی چند سزارین انجام دهد تا پول بیشتری داشته باشد و خودش را خسته کند با یک زایمان می تواند همان درآمد را داشته باشد. پس باید تعرفه ها را بالا ببریم.بنابراین نظام بیمه و سلامت کشور در این زمینه خیلی مشکل دارد.
خانم دکتر، شما اغلب بیمارانی دارید که نازا هستند و با شیوه های غیر معمول مثل رحم جایگزین و شیوه های دیگر بچه دار می شوند.این نوزادان چگونه باید متولد شوند؟
محمدزاده: دقیقا یک موضوع دیگر این است که تکلیف نوادانی که به دنبال نازایی های چند ساله به دنیا می آیند چیست؟یعنی نوزادانی که با رحم جایگزین هستند یا با استفاده از سایر روش های ناباروری.آیا آنها را هم طبیعی به دنیا آورد یا اینکه باید سزارین شوند.مریض های من کسانی هستند که با شیوه های خاص باردار می شوند و باید در این دستورالعمل به این موضوع هم توجه شود. در بارداری های این گونه باید یک دستور العمل جداگانه داشت و حقوق جنین را هم باید در نظر گرفت.
محمدزاده،متخصص زنان و زایمان
مشکل دیگر این است که تولد هایی که به شیوه سزارین انجام می شوند معمولا زودتر انجام می شود. آیا این مشکلی برای جنین به وجود نمی آورد؟
خدا کرمی: از نظر علمی نباید در تاریخ زایمان دخالت کرد اما الان اینگونه نیست ،نوازد علائم تولد ندارد اما با برنامه مادر او را به دنیا می آوریم که از نظر حقوقی و پزشکی این را باید حل کرد.علم نشان داده در طول دوران زایمان با دردی که مادر دارد،هورمن هایی تشرح می شود که از طریق بند ناف وارد خون نوزاد می شود و این نوزادان سالم تر هستند.باید تحقیق کرد کودکانی که قبل از موعد مقرر به دنیا آمدند چه مشکلاتی دارند؟تحقیقات نشان داده که این نوزادان 50 درصد بیشتر چاقی،50 درصد بیشتر آسم و 20 درصد بیشتر دیابت را تجربه می کنند.ما عمدا نسل آینده را بیمار تحویل می دهیم و وزارت بهداشت باید نسبت به این موضوع حساس باشد.باید خیلی زودتر کارگروهی تشکیل شود و برنامه ای متناسب با شرایط کشور و جهان تنظیم کنیم که در 30 سال آینده به نقطه 15 سال پیش برسیم.چون سزارین تکراری الان زیاد است و نمی توان خیلی امیدوار بود.یک برنامه کوتاه مدت و بلند مدت نیاز داریم.
محمدزاده: باید برای جاگیزینی زایمان طبیعی یک زمان منطقی در نظر گرفت و دستوری برنامه ریزی نکرد،چون تغییر نگرش پزشک،جامعه و خانواده تدریجی است.باید اعتماد سازی شود،اول شرایط را فراهم کرد و بعد فرهنگ سازی کرد تا به نتیجه منطقی برسیم.
مطالب پیشنهادی
ظروف یک بار مصرف ومشکلات آن بر سلامت
اثرات امواج تلفن همراه بر سلامت افراد
کنترل آلاینده ها از طریق فن اوری نانو تکنولوژی
اثر شنهای روان یا غبار غلیظ بر سلامت انسان
آثار جانبی تشعشع لامپ های کم مصرف بر چشم و پوست
فیلم سزارین
وبلاگ زیر جهت دریافت مقالات علمی و افزایش اگاهی شما عزیزان ایجاد شده است
سزارین عبارتست از زایمان جنین از طریق ایجاد برش هایی در دیواره قدامی شکم و رحم .
سزارین دو نوع است :
* سزارین انتخابی
* سزارین اورژانس
از آنجائیکه سزارین اورژانس می تواند یکی از ضروریات نجات جان مادر و نوزاد باشد در مورد آن و ضرورت انجام آن بحثی وجود ندارد ولی مشکلات ناشی از افزایش بی رویه موارد سزارین انتخابی بیشمار می باشد
برخی از مضار سزارین عبارتست از :
- طولانی شدن دوران بستری در بیمارستان در مقایسه با زایمان طبیعی
- طولانی شدن دوران نقاهت در مقایسه با زایمان طبیعی
- عدم امکان تماس مادر و نوزاد در ساعت اول تولد نوزاد و به تعویق افتادن شیر دهی
- مشکلات ناشی از عدم ارتباط عاطفی مادر و نوزاد به دلیل تاخیر اولیه در ایجاد روابط اولیه مادر و نوزاد
- احتمال بروز عوارضی مانند ایست قلبی ، خونریزی از محل سزارین ، عفونت ، عوارض بیهوشی ، ترومبوآمبولی و هیسترکتومی در مقایسه با زایمان طبیعی
- افزایش خطر عوارض تنفسی در نوزاد ما حصل سزارین در مقایسه با زایمان طبیعی ( زجر جنین ، تنگی نفس گذرا و افزایش زمان بستری )
- افزایش احتمال مرگ نوزادی حاصل از سزارین به نسبت زایمان طبیعی
سزارین برای حاملگی بعدی نیز ممکن است باعث بروز عوارضی به شرح زیر گردد :
- افزایش خطر چسبندگی جفتی که ممکن است هیسترکتومی را الزامی کند .
- افزایش خطر پارگی رحم
- در صورت نیاز به عمل جراحی شکمی ممکن است به علت چسبندگی های متعدد ، آسیب جدی به مثانه و روده او وارد شود .
چرا سزارین ؟
در نگاه اول ترویج زایمان طبیعی و کاهش سزارین ساده می نماید اما بررسی علل و ریشه های مسئله پیچیدگی آن را نشان می دهد و موانع و مشکلات ترویج زایمان طبیعی و عوامل تسهیل کننده انجام سزارین را ظاهر می کند. در نگرش فرایندی به علل و عوامل گسترش انجام زایمان به روش سزارین متوجه می شویم که این فرایند یک فرایند بزرگ با مراحل بسیار ، پیچیدگی های فراوان و مشتریان مختلف در سطوح ارائه خدمت میباشد و چنانکه هر فرایندی دروندادهایی دارد این فرایند نیز درونداد هایی دارد که در حال حاضر تمامی آن درونداد ها فراهم می باشد ( از جمله وجود پزشک متخصص آموزش دیده ، اتاق های عمل آماده ، بخش خصوصی فعال ، تعرفه مشخص ، شرایط فرهنگی و اجتماعی مساعد، بیمه های درمانی و ... ) و تا زمانیکه این درونداد ها تامین می شوند ، زمینه ساز انجام سزارین می باشند . همچنین در حال حاضر هیچ مانعی برسر راه انجام سزارین وجود ندارد . در نگاه دیگر به انجام زایمان طبیعی، این فرایند نیز به درونداد هایی نیاز دارد که با تامین آن زمینه ترویج آن فراهم خواهد آمد ودر حال حاضر تمامی این دروندادها فراهم نمی باشند (از جمله وجود بیمارستان های دوستدار مادر جهت انجام زایمان های بدون درد دارویی و غیر دارویی ، وجود متخصصان آموزش دیده در این زمینه ، وجود تعرفه های مشخص ، آگاهی گیرندگان خدمت و ... )
برخی از علل افزایش سزارین های بی رویه در سالهای اخیر عبارتند از :
برخی علل مربوط به پزشکان :
- انجام سزارین زمان کمتری نسبت به زایمان طبیعی لازم دارد
- اغلب موارد ، دستمزد سزارین بیشتر از دستمزد زایمان طبیعى است .
- مشکلات و گرفتارى هاى کارى پزشک (حضور در مطب ، درمانگاه ، تعداد مراجعان و رسیدگى به وضعیت همه آنها) تصمیم گیری انجام سزارین را تسهیل می کند.
- اغلب زمان سزارین از قبل مشخص مى شود و وقت گیرى هاى زایمان طبیعى را هم ندارد. (زایمان طبیعی ممکن است در هر ساعت از روز یا شب اتفاق بیافتد )
- ترس از احتمال مشکلات حقوقی و شکایات به دنبال زایمان طبیعی برای متخصصان وجود دارد.
برخی علل مربوط به سیستم ارائه خدمت:
- عدم آمادگی برای انجام زایمان طبیعی و اورژانس های مامایی در بیمارستان
- عدم دسترسی سریع به پزشکان در مواقع اورژانس در انجام زایمان طبیعی
- عدم آمادگی جهت انجام زایمان های بدون درد دارویی و غیر دارویی
برخی علل مربوط به مادران :
· درد زایمان طبیعی )در برخی بررسی ها مهمترین علت انتخاب سزارین توسط مادران ترس از درد می باشد )
· عوامل فرهنگی و اجتماعی (بررسی ها نشان می دهد انجام سزارین در طبقات برخوردار بیشتر است و متأسفانه برخی از خانمها سزارین را مثل یک پدیده مد می دانند و فکر می کنند که سزارین نشانه توسعه یافتگی میباشد در حالی که درصد سزارین در اغلب کشورهای پیشرفته کمتر می باشد .
· برخی هم فکر می کنند سزارین برای نوزادشان بهتر است، چرا که ((فشار)) برروی سر بچه وارد نمی شود.
· سزارین انتخاب تک فرزندها نیز می باشد و برخی مادران به خاطر انتخاب تک فرزندی ریسک سزارین را به جان می خرند .
سایر علل :
- تبلیغات منفی علیه زایمان طبیعی
- کاهش خطرات عمل جراحی برای مادر و جنین
- پیشرفت پزشکی و تکنولوژی
- مسافت هاى طولانى و مشکلات دسترسی به بیمارستان ، بعضا تسهیل کننده انجام سزارین میباشد . و ...
اندیکاسیون های سزارین :
انجام سزارین در مراجع علمی صرفا براساس یک سری اندیکاسیون های مشخص مجاز می باشد و در زمان مورد نیاز انجام آن ضروری بوده و تضمین کننده سلامت مادر و نوزاد و انجام زایمان ایمن می باشد ولی در غیر این موارد هیچگونه مجوزی برانجام آن وجود ندارد . در ذیل به مهمترین اندیکاسیون های علمی سزارین اشاره می شود :
1. عدم تطابق سرجنین بالگن مادر
2. طرز قرار گرفتن غیر عادی جنین
3. دیسترس جنینی
4. جفت سرراهی – عروق جفتی سر راهی – پرو لاپس بند ناف
5. دکولمان ( در صورتیکه جنین زنده و بالغ و قریب الوقوع نبودن زایمان واژینال ، دیسترس جنینی ، خونریری شدید مادر و به مخاطره افتادن جان مادر )
6. سابقه اسکار روی رحم ( ناشی از پارگی قبلی ، ترمیم آنومالی های رحمی و...) سزارین متعدد قبلی ، اسکار رحمی ناشی از سزارین قبلی ، بغیر از اسکار عرضی تحتانی ، سابقه جراحی های ترمیمی سرویکس و واژن ( کولپورافی ، واژینوپلاستی ) ، سرکلاژ داخل شکمی
7. سه قلویی و بالاتر ، دو قلویی در موارد غیر سفالیک بودن قل اول
8. آنومالی های قابل درمان جنین ( هیدروسفالی ، مننگو سفالی و ... )
9. درصورت ایست قلبی مادر در مواردی که عملیات احیاء موفق نباشد از 5 تا 20 دقیقه پس از ایست قلبی مادر ، سزارین فوری به منظور حفظ حیات جنین انجام می شود .
10. هرگونه توده خوش خیم و بد خیم که باعث ایجاد انسداد در سیر زایمان از طریق کانال واژینال گردد
11. سرطان دهانه رحم
12. وجود ضایعات فعال هرپسی در هنگام زایمان
13. در موارد ذیل طبق ارزیابی وضعیت مادر وجنین و چگونگی پیش رفت لیبر ، انجام سزارین اورژانس در شرایطی می تواند با نظر پزشک ضرورت پیدا کند :
- وجود مکونیوم غلیظ در مایع آمنیوتیک و عدم قریب الوقوع بودن زایمان
- ضرورت به ختم حاملگی و وجود کنترااندیکاسیون های القاء زایمان ( پاریتی بالا )
- IUGR
- الیگو هیدرو آمنیوس شدید
- دوقلویی در موارد غیر سفالیک بودن قل دوم
- ناسازگاری شدید RH
- بیماریهای زمینه ای مادر (مثل کبد چرب حاملگی ، کلیه پیوندی ، واریس مری و...)
- اکلامپسی و پره اکلامپسی ( در موارد نیازمند ختم اورژانس حاملگی )
- کوندیلومای شدید واژن
راهکارها ی کاهش سزارین
آنچه مسلم است این است که ترویج زایمان طبیعی و کاهش سزارین به یک همسویی ، همفکری و هماهنگی مابین ، سیاست گذاران ، مجریان ، سیستم ارائه خدمت و مشتریان نیاز دارد و با بررسی و نگرش فرایندی و اقدام مبتنی بر آن خواهیم توانست موانع موجود را برطرف نمائیم . به بیان دیگر در هر سطحی از نظام سلامت مداخلات متناسب بایستی طراحی و اجرا گردند . برخی راهکار های کاهش سزارین درسطح واحد های ارائه خدمت عبارتند از :
- آموزش هاى عمومى جهت افزایش سطح آگاهى زنان
- آموزش مادران و خانواده های آنان در رابطه با فواید زایمان طبیعی و خطرات سزارین
- تشکیل کمیته های کاهش سزارین در بیمارستانها و بررسی علتی موارد سزارین
- برگزاری کلاسهای آمادگی زایمان برای مادران
- و...
در سطوح بالاتر می توان مداخلات دیگری کرد از جمله :
- راه اندازی بیمارستان های دوستدار مادر و نهادینه کردن روشهای زایمان بدون درد
- افزایش تعرفه زایمان طبیعی
- هماهنگی با بیمه های درمانی در مورد سزارین های بدون اندیکاسیون
- و...
فعالیت های فرهنگی در زمینه افزاش انگیزه زنان برای زایمان طبیعی در کشور باید تقویت شود ، چون تبلیغات منفی در این زمینه نظیر درد زایمان طبیعی ، موجب سوق دادن زنان جامعه به سزارین شده است .
مطالب پیشنهادی
ظروف یک بار مصرف ومشکلات آن بر سلامت
اثرات امواج تلفن همراه بر سلامت افراد
کنترل آلاینده ها از طریق فن اوری نانو تکنولوژی
اثر شنهای روان یا غبار غلیظ بر سلامت انسان
آثار جانبی تشعشع لامپ های کم مصرف بر چشم و پوست
سزارین و زایمان طبیعی
وبلاگ زیر جهت دریافت مقالات علمی و افزایش اگاهی شما عزیزان ایجاد شده است
لیلا هادی پور کارشناس ارشد مامایی اداره سلامت مادران وزارت بهداشت در گفتگو با خبرنگار اجتماعی فارس، گفت: زایمان به دو صورت طبیعی و غیر طبیعی انجام می گیرد که سزارین روش غیر طبیعی است...
زایمان طبیعی,زایمان غیر طبیعی,سزازین
فرق سزارین و زایمان طبیعی
بارداری و زایمان علائم بارداری علائم زایمان-فرق سزارین و زایمان طبیعی
وی گفت: زایمان به روش سزارین در صورتی انجام می گیرد که جان مادر و نوزاد در خطر باشد. سزارین عمل جراحی بزرگی است که تمام عوارض اعمال جراحی را دارد.
کارشناس ارشد مامایی اداره سلامت مادران وزارت بهداشت گفت: یک عمل سزارین نیازمند تجهیزات، نیروهای متخصص از قبیل متخصص زنان، بیهوشی و جراح است و این عمل هزینه بسیاری را برای بیمار و بیمارستان در بردارد.
هادی پور افزود: عفونت و خونریزی در زنانی که زایمان به روش سزارین انجام می گیرد، نسبت به کسانی که به صورت طبیعی زایمان می کنند، بیشتر است.
زنانی که به صورت غیر طبیعی زایمان می کنند تا مدت ها نمی توانند، کارهای خود را انجام دهند.
عفونت و خونریزی در زنانی که زایمان به روش سزارین انجام می گیرد، نسبت به کسانی که به صورت طبیعی زایمان می کنند، بیشتر است.
وی اضافه کرد: در سزارین با این که تاریخ دقیق زایمان مشخص می شود، ولی ممکن است، اشتباهی صورت گیرد و بچه نارس به دنیا بیاید.
درد در زایمان طبیعی، بعد از آن، از بین می رود؛ به طوری که فاصله شروع زایمان تا پایان آن درد وجود دارد و بعد از زایمان درد بسیار کم است.
کارشناس ارشد مامایی اداره سلامت مادران وزارت بهداشت گفت: با روش هایی دردهای زایمان طبیعی را می توان کاهش داد که از مهمترین آن ها می توان به مواردی چون استفاده از ماساژ، انجام زایمان در محلی که فرد در آن احساس راحتی کند به طوری که خلوت مادر رعایت شود و اجازه ورود یک نفر همراه در اتاق زایمان، اشاره کرد.
وی اضافه کرد: روش های متفاوتی چون روش های غیردارویی و دارویی برای کاهش درد زایمان در یک زایمان طبیعی به کار می روند.
متداول ترین روش غیردارویی عبارت است از آماده سازی روانی بیمار قبل از زایمان که در این روش با آموزش صحیح نحوه تنفس و تمرکز زیاد، احساس درد کاهش می یابد.
اساس آن بر این واقعیت است که اضطراب و ناآشنایی با مراحل زایمان، درد را تشدید می کند و از این رو حمایت روانی از بیمار، درد را کاهش خواهد.
هادی پور افزود: درد زایمان طبیعی به صورت مداوم نیست، ممکن است 30 ثانیه تا 60 ثانیه مادر درد داشته باشد و 2 دقیقه بدون درد باشد.
وی اضافه کرد: تحقیقات در بیشتر کشورهای پیشرفته بیانگر این است که زایمان های طبیعی بهتر از زایمان های سزارین است. 85 درصد از زایمان ها طبیعی است و 5 تا 15 درصد به خاطر حفظ جان مادر و نوزاد باید به صورت سزارین انجام شود.
هادی پور گفت: میزان خونریزی زنان بعد سزارین 2 برابر زایمان طبیعی است و احتمال عفونت زنان بعد عمل سزارین بسیار بیشتر از زایمان طبیعی است.
برای زایمان سزارین باید مرکزی با تمام تجهیزات کامل وجود داشته باشد. در یک اتاق عمل معمولی نمی توان این کار را انجام داد. اگر مادری به داروی بیهوشی حساس باشد ممکن است عوارضی برای آن به وجود آید و احتمال ایجاد عوارض وابسته به بیهوشی، در سزارین خیلی بیشتر از زایمان بدون درد است.
کارشناس ارشد مامایی اداره سلامت مادران وزارت بهداشت گفت: ممکن است که پس از عمل زایمان، عوارض ریوی در مادر به وجود آید و هم آغوشی مادر و نوزاد در عمل سزارین به خوبی برقرار نمی شود.
زنی که عمل سزارین انجام میدهد 5 تا 10 روز بعد از زایمان قادر به انجام کارهای شخصی خود نیست.
طبق آماری که در سال 86 وجود دارد 40/5 درصد زایمان ها در کشور ما به صورت سزارین و 59/4 درصد به صورت طبیعی بوده است.
مطالب پیشنهادی
ظروف یک بار مصرف ومشکلات آن بر سلامت
اثرات امواج تلفن همراه بر سلامت افراد
کنترل آلاینده ها از طریق فن اوری نانو تکنولوژی
اثر شنهای روان یا غبار غلیظ بر سلامت انسان
آثار جانبی تشعشع لامپ های کم مصرف بر چشم و پوست
سزارین
وبلاگ زیر جهت دریافت مقالات علمی و افزایش اگاهی شما عزیزان ایجاد شده است
گفتگو با دکتر ابوالفضل مهدیزاده، متخصص بیماریهای زنان
امروزه آمار سزارین در میان زنان باردار افزایش یافته و بسیاری از مادران تصور میکنند که با انجام این نوع زایمان دیگر درد شدید زایمان طبیعی را تجربه نمیکنند، در حالیکه اینطور نیست و بعد از سزارین هم عوارضی وجود دارد که برای حل آنها باید نکاتی را بدانید.
سزارین
سزارین و مراقبتهای پس از آن
بارداری و زایمان علائم بارداری علائم زایمان-سزارین و مراقبتهای پس از آن
با دکتر ابوالفضل مهدیزاده، متخصص زنان و زایمان و عضو هیات علمی دانشگاه علوم پزشکی ایران، درباره این زایمان و مراقبتهای پس از آن گفتگو نموده ایم که در ذیل می خوانید.
آقای دکتر! مراقبتهای پس از سزارین در بیمارستان چگونه است؟
بهطور معمول بیمارانی که تحت جراحی سزارین قرار میگیرند تا 2 روز بعد از جراحی در بیمارستان میمانند و این بستگی به وضعیت آنها و نظر پزشک دارد. پرستار در ابتدا هر ساعت یک بار طبق دستورپزشک به بیمار سر میزند و وضعیت مادر را کنترل میکند. علایم حیاتی چک میشود. شکم لمس میشود تا میزان سفتی رحم مشخص شود. همچنین میزان خونریزی کنترل شده و به اطلاع پزشک میرسد. ممکن است مادر دارای ترشحات خونی از واژن باشد که اولینبار که از جا برمیخیزد مقدار زیادی از این ترشحات خونی دفع شوند که 3 تا 4 روز اول به رنگ قرمز روشن است. نحوه سرفه کردن و تمرینات تنفسی به مادر آموزش داده میشود تا مایعات جمع شده در ریهها تخلیه شود. این امر در صورتیکه بیهوشی شما از نوع عمومی بوده باشد بسیار حایز اهمیت است. دقت کنید که هنگام سرفه (و نیز عطسه و خنده) دستها یا یک بالش کوچک را روی شکم بگذارید. اگر همه چیز نرمال باشد، سرم و سوند ادراری در عرض 12 ساعت پس از جراحی برداشته خواهد شد.
تا چه مدت پس از عمل سزارین مادر نباید چیزی بخورد؟
برحسب تشخیص پزشک 12 تا 24 ساعت ناشتا بودن لازم است. در روز اول به علت نفخ و تجمع گاز در شکم بهتر است از مایعات استفاده شده و تا دو روز غذای سبکتر مصرف شود. از آنجا که حرکات روده بعد از جراحی کند میشود، گاز در روده تجمع مییابد. حرکت کردن و راه رفتن به سیستم گوارش کمک میکند تا مجددا فعالیت خود را از سرگیرد. اگر ناراحتی مادر زیاد باشد و یا تهوع و عدم دفع گاز داشته باشد، باید توسط پزشک معالج معاینه شود.
مصرف مسکن، چطور؟ خطر دارد؟
پس از سزارین شما نیز مثل زایمان طبیعی با در آغوش گرفتن فرزندتان احساس سرخوشی و در عین حال خستگی خواهید داشت ولی همزمان زخمی هم روی شکم دارید و در دوره نقاهت پس از یک جراحی شکمی بزرگ هستید. اگر برای سزارین تحت بیهوشی عمومی قرار گرفتهاید نیاز به مسکن دارید. ممکن است بلافاصله پس از جراحی به شما داروهای مسکن تزریقی تجویز شود. ممکن است هر چند ساعت داروی ضددرد به صورت تزریق یا شیاف دریافت کنید. درهیچ شرایطی از اینکه درخواست مسکن کنید، خجالت نکشید.هر چه بیشتر صبر کنید، کنترل درد مشکلتر میشود. بهعلاوه، هر چه راحتتر و آرامتر باشید، شیر دادن و به راه افتادن برای خودتان آسانتر خواهد بود ولی اگر به روش موضعی اپیدورال سزارین شدهاید معمولا کاتتر اپیدورال به پمپ مسکن متصل است و تا 24 ساعت بعد از سزارین کاملا بدون درد خواهید بود و سپس کاتتر خارج خواهد شد. معمولا نیازی به آنتیبیوتیک ندارید، مگر اینکه پزشک معالج تجویز کرده باشد.
از چه زمانی مادر میتواند حمام کند؟
پس از مرخص شدن میتوانید برحسب نظر جراح حمام کنید. اگر از پانسمانهای ضدآب استفاده کردهاید اصولا نیازی به پانسمان مجدد در محل برش ندارید، اما نکته مهم بعد از حمام کردن خشک کردن محل عمل است که میتوانید با سشوار محل را کاملا خشک کنید. بسیاری از پزشکان بر این موضوع توافق دارند که حمام کردن پس از سزارین مشکلی ندارد و حتی میتواند آثار آرامبخشی هم داشته باشد. آبگرم میتواند ترمیم ناحیه زخم و تورم را بهتر کند. حمام کردن همچنین خستگی و تنش را از شما دور میکند اما ممکن است پزشک تشخیص دهد که حمام کردن تا زخم شکمی بهتر نشده حتی تا یک هفته به تاخیر بیفتد. در این مورد حتما نظر پزشکتان را بپرسید.
در اولین روزهای پس از سزارین باید انتظار چه مشکلاتی را داشت؟
ممکن است بلافاصله پس از جراحی احساس گیجی و تهوع داشته باشید که این تهوع حتی ممکن است 48 ساعت هم طول بکشد ولی اگر همراه با بیحالی و سرگیجه مداوم بود باید به پزشک ارجاع دهید. برخی مادران ممکن است احساس خارش بدن را داشته باشند، مخصوصا آنهایی که از طریق اپیدورال یا اسپینال بیحسی دریافت کردهاند. در این صورت باید به پزشک اطلاع دهید تا داروی ضدخارش برایتان تجویز کند.
سزارین مانع شیردهی مادر نیست؟
نه! همانند سایر مادرانی که طبیعی زایمان کردهاند، مادرانی که سزارین کردهاند هم میتوانند خودشان به فرزندشان شیر بدهند؛ مگر اینکه پزشک، این کار را منع کرده باشد. یعنی به دلایلی مادر داروی خاصی دریافت میکند که در شیر او ترشح میشود. در این صورت هم مادر باید شیرش را بدوشد تا فرآیند تولید شیر در او متوقف نشود. اگر مانعی برای شیردهی نباشد، از پرستار بخواهید که به شما آموزش دهد چگونه در وضعیت خوابیده به پهلو به نوزاد شیر دهید.
چرا جای سزارین معمولا دردناک است؟
مادران باید به خاطر داشته باشند که سزارین یک عمل جراحی بزرگ شکم است. بنابراین احساس درد در محل برش سزارین معمولی است. محل برش ممکن است کمی برآمده و برجسته بوده و از رنگ پوستتان تیرهتر باشد. عطسه، سرفه یا سایر فعالیتهایی که در محل شکم فشار ایجاد نماید، در روزهای اول دردناک خواهد بود ولی روز به روز و رفته رفته بهتر خواهید شد. برای کاهش درد مادر باید دو طرف محل عمل را با دست یا بالش یا پتو نگهدارد تا درد او هنگام سرفه کردن کمتر شود.
مادر از چه زمانی میتواند از تخت بیرون بیاید؟
معمولا در روز جراحی و روز بعد از آن به مادر توصیه میشود که از تخت خارج شود. هنگامی که در تخت هستید، با حرکت دادن و کشیدن ساقها و چرخاندن مچ پا خون را در ساق پا به جریان بیندازید. در روز بعد از عمل باید با کمک همسرتان یا پرستار چند بار در اتاق قدم بزنید. این امر به گردش خون در بدن کمک میکند، از تنبلی رودهها میکاهد و خطر لخته شدنه خون را در ساق پا کاهش میدهد. در ابتدا ممکن است حتی رفتن به دستشویی غیرممکن به نظر برسد ولی حرکت کردن در بهبود شما اهمیت خاصی دارد. میتوانید برنامه راه رفتن را طوری تنظیم کنید که پس از دریافت مسکن باشد تا درد کمتری احساس کنید.
زمان مراجعه به پزشک بعد از ترخیص از بیمارستان بهتر است چه موقع باشد؟
احتمالا در عرض 7 تا 10 روز بعد مادر باید به پزشک مراجعه کند ولی چنانچه دراین مدت هر مورد غیرطبیعی داشت باید به پزشک خود حتما اطلاع دهد.
مطالب پیشنهادی
ظروف یک بار مصرف ومشکلات آن بر سلامت
اثرات امواج تلفن همراه بر سلامت افراد
کنترل آلاینده ها از طریق فن اوری نانو تکنولوژی
اثر شنهای روان یا غبار غلیظ بر سلامت انسان
آثار جانبی تشعشع لامپ های کم مصرف بر چشم و پوست
زایمان طبیعی یا سزارین
وبلاگ زیر جهت دریافت مقالات علمی و افزایش اگاهی شما عزیزان ایجاد شده است
(گفت و گو با دکتر ش.ک متخصص زنان و زایمان)
- لطفا به عنوان مقدمه از آمار سزارین در کشورمان و مقایسه آن با دیگر نقاط دنیا صحبت کنید.
سازمان بهداشت جهانی (w.h.o) می گوید: در جامعه ای که میزان سزارین از ده تا پانزده درصد بالاتر باشد؛ نشان میدهد که بیش از حد لازم به سزارین اقدام شده و این اقدام، بدون داشتن دلیل موجه بوده است.
بنابراین، میزان ده تا پانزده درصد به عنوان آمار حد متوسط سزارین در یک جامعه نرمال مطرح شده است.
آمار سزارین در بعضی از کشورها در سال های مختلف از این قرار بوده است:
استرالیا در سال 1998، 21%- کانادا در سال های 1997 و1998، 7/18%- انگلیس در سال 1997، 17%.
درصد بالا و سیر صعودی سزارین در ایران به نسبت دیگر نقاط دنیا، غیر طبیعی و نگران کننده است. در حالی که در ایران این آمار بالای 40% است.
-سزارین را تعریف کنید.
به زایمان از راه برش شکمی سزارین می گویند. وقتی مادری موفق به زایمان طبیعی از راه مجاری زایمانی نمی شود، اقدام به برش روی شکم او می کنند و پس از برش دادن پوست، عضلات زیر پوست، پرده روی احشای شکمی و رحم. جنین را خارج می کنند و سپس این یاله ها را که به 8-7 لایه میرسد به ترتیب می دوزند.
اما باید توجه داشت که در صورت سزارین های مکرر عوارضی از قبیل چسبندگی داخل شکمی، خطر پارگی رحم در حاملگی بعدی و عوارض حین عمل بیشتر میشود.
-در چه زمانی عمل سزارین را لازم و ضروری می دانید؟
سزارین عملی است که گاهی، برای نجات جان مادر و جنین واجب است؛ زیرا در صورتی که سزارین لازم باشد و ما این کار را نکنیم، هم جان مادر را به خطر انداخته ایم و هم جان جنین را. ما نمی خواهیم و نمی توانیم سزارین را از علم مامایی حذف کنیم زیرا در موارد اضطراری به نجات آفرین بودن این روش اذعان داریم.
نیاز به سزارین گاهی به دلیل مسایل مادری و گاهی به خاطر مسایل جنینی احساس میشود. در مسایل مادری، بیشترین عامل، تنگی لگن و درشتی جنین است، که به آن عدم تطابق سر جنین با لگن مادر اطلاق میشود و علامت اختصاری آن C.P.D است.
زجر جنینی یکی دیگر از موارد منجر به سزارین مورد تایید است. گاهی متوجه می شویم که جنین (مثلاً با پایین افتادن یا بالا رفتن بیش از حد ضربان قلب و یا عوامل دیگر) به خطر افتاده است.
یا زمانی که جفت در محلی پایین تر از محل طبیعی قرار گرفته است و منجر به خونریزی شدید قبل یا حین زایمان میشود. قرار نگرفتن جنین در وضع طبیعی خود در رحم، کنده شدن جفت پیش از وقت طبیعی و دادن خونریزی های شدید، مشکلات لگنی و رحمی منجر به بسته شدن میوم های دهانه رحم؛ و از این دست مشکلات، سزارین حتمی را ایجاب میکند.
-به نظر شما چه شد که کار سزارین، از یک عمل جراحی که تنها در موارد لازم باید انجام شود به جایی کشیده که اکنون، برای مادران و پزشکان نوعی زایمان طبیعی محسوب میشود؛ در واقع، علل اصلی انجام سزارین های بی رویه بازگشت به چه عواملی دارد؟
علت این قضیه را در چهار محور میتوان جست و جو کرد:
1- مادران، خانواده ها و بستگان آنها: افراد جامعه ما – متاسفانه- از سزارین و عوارض آن آگاهی چندانی ندارند و به همین سبب تصور می کنند که سزارین یک نوع زایمان بدون درد است؛ اما این تصور، تصور باطلی است زیرا اگر سزارین قبل از انجام درد ندارد، بعد از انجام عمل درد زیادی را به مادر تحمیل میکند. این درد، در هفته اول بسیار شدید است و تا یکی دو ماه برخاستن از بستر و انجام کار روزمره مشکل خواهد بود. خانمی که سزارین میشود بسیار دیرتر از خانمی که به طور طبیعی زایمان میکند میتواند به کارهای روزمره برگردد؛ ولی متاسفانه علیرغم تمام این مسایل خانواده ها و خصوصاً مادران نمی دانند که یک عمل سزارین چه عوارضی میتواند در بر داشته باشد و گاهی، خانواده ها و بستگان با همه نا آگاهی، مادر را به سزارین تشویق می کنند و مادری را که خودش تمایل به زایمان طبیعی دارد، می ترسانند و سزارین را در نظر او زایمانی ایده آل جلوه میدهند.
2-ما باید کاری کنیم که مادرانمان به زایمان طبیعی تشویق شوند. اگر قرار باشد زایمان با درد و رنج فراوان همراه باشد، کسی به آن روی نمی آورد. در حال حاضر درکشور های اروپایی و آمریکایی هیچ زایمانی بدون بی حسی و کم کردن درد انجام نمی شود؛ مادر را طوری از ناحیه نخاع بی حس می کنند که در طول زایمان هیچ دردی را احساس نمی کند و حتی میتواند حرکت داشته باشد و راه برود؛ حتی به مادر آموزش میدهند که بدون استفاده از دارو، دردهای زایمان را کنترل کند. ما چنین آموزش هایی را در کشورمان نداریم و اگر هم داریم، در کل ایران به دو یا سه مرکز محدود میشود.
ما باید در سطح وسیع، مادران را در دوره بارداری آموزش دهیم تا از زایمان طبیعی نهراسند. متاسفانه خانمی که به زایشگاه مراجعه میکند – مخصوصاً مادری که برای اولین بار مراجعه کرده است- از زایمان هیچ چیز نمی داند جز ترس؛ و ترس تنها حسی است که دارد. ما باید ضمن دادن آموزش های لازم، از روش های بی حسی و بی دردی تا حد مقدور استفاده کنیم تا شرایط زایمان را برای مادران آسانتر کنیم. جدای از این مسایل یعنی عدم آموزش های لازم به مادر و استفاده از داروهای بی حس کننده. در بعضی از زایشگاهها و بیمارستان ها علاوه بر این که مادر را تسکین نمی دهند، با او با خشونت رفتار می کنند و این، بسیار دردناک است که مادری که خودش درد و ناراحتی دارد، مورد بی احترامی و رفتار خشونت آمیز قرار گیرد و حتی با تحکم از او بخواهند که روی تخت بخوابد و تکان نخورد.
-آیا این برخوردها در بیمارستان های دولتی بیشتر است؟
خیر، در بیمارستان های خصوصی هم چنین مسایلی هست. ولی دلیل این که در این گونه بیمارستان ها کمتر شاهد این نوع برخوردها هستیم این است که در آنجا اصلاً زایمان طبیعی صورت نمی گیرد؛ و متاسفانه سزارین در بیمارستان های خصوصی فراگیر است. متاسفانه در بسیاری از موارد، پرسنل بیمارستانی نحوه رفتارملاطفت آمیز را با مادر در حین زایمان نیاموخته اند. مثلاً به جای این که مادران را تشویق به حرکت و تغییر وضع کنند سعی می کنند آنها را در یک جا ساکن نگه دارند و نمی دانند که با این کار روند زایمان طبیعی را به تاخیر می اندازند.
مطالب پیشنهادی
ظروف یک بار مصرف ومشکلات آن بر سلامت
اثرات امواج تلفن همراه بر سلامت افراد
کنترل آلاینده ها از طریق فن اوری نانو تکنولوژی
اثر شنهای روان یا غبار غلیظ بر سلامت انسان
آثار جانبی تشعشع لامپ های کم مصرف بر چشم و پوست
بارداری و دویدن آرام
وبلاگ زیر جهت دریافت مقالات علمی و افزایش اگاهی شما عزیزان ایجاد شده است
این تمرینها را برای سه دوره بررسی می کنیم: سه ماهه اول، سه ماهه دوم و سه ماهه سوم.
دویدن آرام می تواند سریعترین و موثرترین راه برای به فعالیت درآوردن قلب و بدن باشد. همچنین، می توانید این فعالیت را در هر بخش از برنامه روزانه که وقت کافی دارید انجام دهید: یک روز که وقت کافی ندارید 15 دقیقه بدوید، و روز دیگر که وقت کافی دارید حدودا نیم ساعت را به دویدن اختصاص دهید. با این حال، اگر پیش از حامله شدن تجربه این ورزش را نداشته اید، این فعالیت احتمالا نمی تواند گزینه مناسبی برای شما باشد. در دوران حاملگی، بدن شما میزان بیشتری از هورمون ریلکسین را ترشح می کند، که مفاصل شما را شل کرده و احتمال مصدومیت را در شما افزایش می دهد. پس اگر یک دونده حرفه ای نیستید، بهتر است حداقل تا زمان زایمان، از این کار صرف نظر کنید. بارداری دوران مناسبی برای شروع این فعالیت نیست و بهتر است به پیاده روی یا فعالیتهای دیگری که برای خانمهای حامله ایمن و بی خطر است بپردازید. دویدن فشار زیادی بر لگن شما وارد می کند، پس انجام تمرینهای لگنی را در حین دویدن فراموش نکنید: انجام این تمرینها تنها چند دقیقه قبل و بعد از دویدن، کافی نخواهد بود.
سه ماهه اول: موارد احتیاطی و پیشگیری معمول را (از قبیل زیر نظر گرفتن ضربان قلب، و نوشیدن مقادیر زیاد آب قبل، بعد و در حین دویدن) مراعات نمایید. در غیر این صورت، ممکن است بدن شما مقادیر زیادی آب را از دست بدهد، که در نتیجه ممکن است خونرسانی به رحم کاهش یافته و حتی موجب بروز انقباضات زودرس زایمانی نیز شود. از دویدن در هوای گرم و مرطوب خودداری کنید. گرم شدن بیش از حد بدن، خصوصا در سه ماهه اول، ممکن است خطرات بالقوه ای برای کودک شما داشته باشد؛ شما باید از گرم شدن بیش از حد بدن خود جلوگیری نمایید. بعلاوه، کفشهای مناسبی را انتخاب کنید که پاهایتان را به میزان کافی حمایت کنند.
سه ماهه دوم: محل مرکز ثقل بدن شما در حال تغییر است و شکم شما در حال بزرگ شدن می باشد؛ در نتیجه احتمال لیز خوردن و افتادن برای شما زیاد شده است. برای ایمنی بیشتر تنها در مسیر پیاده روهای صاف و مسطح به دویدن بپردازید. اگر تعادل خود را از دست دادید، سعی کنید که در جهت مناسبی بر روی زمین بیفتید: به پهلو، یا روی دستها و زانوها؛ از افتادن بر روی شکم به شدت جلوگیری کنید.
سه ماهه سوم: همانند سه ماهه اول و دوم، مراقب خود باشید. به یاد داشته باشید که اگر خیلی خسته هستید، به سراغ این فعالیت نروید. هرچند عدم تحرک برای شما نامناسب است، تحرک بیش از حد نیز می تواند خطرناک باشد. خانمهایی که پیش از بارداری نیز دویدن یا آهسته دویدن را انجام می دادند، می توانند با لذت به این کار ادامه دهند. اگر چه با افزایش سن حاملگی بهتر است مسافت، زمان و شدت فعالیت خود را کاهش دهید. به بدن خود فشار نیاورید و مراقب علائم خطر احتمالی باشید.
حاملگی و خوابیدن
راحت شدن – و راحت ماندن – در تختخواب ممکن است یکی از بزرگترین چالشهای شما در طول حاملگی باشد، به خصوص اگر عادت به خوابیدن بر روی شکم یا پشت خود دارید. هر دوی این وضعیتها در زمان حاملگی مشکل ایجاد میکند. در طول سهماههی نخست حاملگیتان، سینههای شل و آویزان ممکن است مانع از خوابیدن شما روی شکم شود، و با بزرگشدن شکمتان، خوابیدن روی شکم میتواند به شکلی فزاینده ناراحتی ایجاد کند.
خوابیدن به پشت موجب میشود که تمامی وزن رحم روی کمر، رودهها، و سیاهرگ زیرین (سیاهرگی که خون را از قسمت تحتانی بدن به قلب میرساند) بیافتد. همچنین خوابیدن به پشت میتواند احتمال ابتلا به کمردرد و هموروئید، سوء هاضمه، و تنفس و جریان خون ضعیف را افزایش دهد. به پشت خوابیدن در سهماههی دوم و سوم حاملگی همچنین میتواند موجب ایجاد تغییراتی در فشار خون شود. در مورد برخی زنان، این وضعیت خوابیدن میتواند باعث افت فشار خون شود که موجب ایجاد حس مور مور شدن در آنها خواهد شد؛ زنان دیگر ، با افزایش ناخواستهای در فشار خون روبرو خواهند شد.
چهکار میتوان کرد ؟
در طول نیمهی نخست حاملگی، تمرین خوابیدن روی سمت چپ بدن در هر فرصتی میتواند مفید باشد. این حالت خوابیدن با به حداکثر رساندن جریان خون و مواد غذایی به سمت جفت برای نوزاد مفید خواهد بود. این کار همچنین به حذف بهینهی مواد و مایعات دفعی از نوزاد توسط کلیهی شما کمک میکند، و در نتیجه احساس خارش را در مچ پا، پا و دستان شما کاهش میدهد. خوابیدن بر روی سمت راست بدن نیز مفید است. احتمالاً تنوعی از خوابیدن به سمت چپ و راست را برای راحتی بیشتر برخواهید گزید. (اگر شبها از خواب میپرید و پی میبرید که روی شکم یا پشتتان خوابیدهاید، نگران نباشید – هیچ آسیبی به نوزاد نزدهاید. تنها به بغل بچرخید.)
بسیاری از زنان حامله به این طریق در تختخواب احساس راحتی میکنند: به سمت چپ خود بخوابید و زانوهای خود را جمع کنید، و بالشی میان زانوهایتان قرار دهید. دیگر بالشها را زیر شکم و پشت کمرخود مرتب کنید و تا احساس راحتی و امنیت بیشتری داشته باشید. میتوانید از بالشهای مخصوص حاملگی به این منظور استفاده کنید، گرچه ممکن است پی ببرید که بالشهای معمولی برای اینکار به همان اندازه مناسب هستند. اگر از تپش قلب یا تنگی نفس رنج میبرید، آزاد کردن قسمت بالای بدنتان نیز مفید خواهد بود. در سومین سهماههی حاملگی، پوشیدن یک سینهبند مخصوص خواب و کمربند حاملگی میتواند موجب احساس امنیت بیشتر در مورد سینهها، شکم و کمر شما گردد.
توصیهی نهایی: اگر خوابیدن به بغل فشار زیادی روی باسن شما وارد میکند، یک تشک خوشخواب اسفنجی نرم بخرید. لایهای که به شکل جعبهی تخممرغ است روی خوشخواب و زیر ملافه و خوشخواب معمولی قرار میگیرد تا بر میزان راحتی شما و جریان هوا کمک کند، و اندازههای مختلف دارد.
مطالب پیشنهادی
ظروف یک بار مصرف ومشکلات آن بر سلامت
اثرات امواج تلفن همراه بر سلامت افراد
کنترل آلاینده ها از طریق فن اوری نانو تکنولوژی
اثر شنهای روان یا غبار غلیظ بر سلامت انسان
آثار جانبی تشعشع لامپ های کم مصرف بر چشم و پوست
سندرم پای بیقرار
وبلاگ زیر جهت دریافت مقالات علمی و افزایش اگاهی شما عزیزان ایجاد شده است
سندرم پای بی قرار (RLS) چیست؟
سندرم پای بیقرار ( restless legs syndroms ) نوعی اختلال حرکتی و اختلال خواب است. افراد دچار این بیماری بسختی می توانند مشکل حسی مبهم در عمق پاهای خود را توصیف کنند. این بیماران نیاز مبرمی به حرکت دادن پاهایشان دارند. احساس کشیدگی، سوزش، گزگز، احساس کاذب حرکت مایع یا حرکت مورچه در ساق پاها مواردی هستند که بیماران ذکر می کنند.
به گزارش خبرنگار سایت پزشکان بدون مرز ، اکثر بیماران نمی توانند به خواب روند یا مکررا از خواب بیدار می شوند. علائم با حرکت دادن پاها بهتر می شوند و موقع استراحت بدتر می شوند. همچنین اوج علائم عصرها و شبهاست.
گاهی همراه این بیماری، پرش در پاها بلافاصله پس از بخواب رفتن یا در طی خواب رخ می دهد نام این پرشها “حرکات دوره ای اندام در خواب” است.
این بیماری بسیار شایع است ولی اغلب بیماران نمی دانند که این یک اختلال در سیستم مغز و اعصاب است.
نشانگان پاهای بیقرار (RLS) یک اختلال عصبی حرکتی شایع است که حدوداْ ۱۰ درصد از بزرگسالان را مبتلا میکند. حدود یک سوم از مبتلایان به نشانگان پاهای بیقرار دارای علایم متوسط تا شدید هستند و به درمان طبی نیاز دارند. هرچند تقریبا یک سوم از بیماران مبتلا به آن برای اولین بار علایم خود را قبل از ۱۸ سالگی تجربه میکنند ولی شیوع این بیماری با افزایش سن، افزایش مییابد. این بیماری در زنان ونیز در افراد بیتحرک و دارای اضافه وزن ، شایعتر است. استعداد ژنتیکی ، برای ابتلا به این بیماری در آنهایی که در سنین پایینتر دچار میشوند وجود دارد .
ممکن است نشانگان پاهای بیقرار یک اختلال اولیه باشد، یا اینکه ثانویه به کمبود آهن، نارسایی کلیه، بارداری یا استفاده از داروهای خاص یا آسیب طناب نخاعی باشد. درمان علل ثانویه نشانگان پاهای بیقرار ممکن است به بهبود یا برطرفشدن علایم منجر شود.
این بیماری در بیماران مبتلا به بیماری پارکینسون بیشتر از عموم جمعیت می باشد؛ نشانگان پاهای بیقرار با افزایش خطر ابتلا به بیماری پارکینسون همراه نبوده است.
علل بیماری سندرم پای بیقرار ( restless legs syndroms ) :
علت قطعی این بیماری معلوم نیست. احتمال دارد مشکل مربوط به ماده ای باشد بنام دوپامین،
دوپامین یک ماده شیمیایی است که در بدن تولید می شود و برای ارتباط بین برخی سلولها در مغز لازم است. برای تولید دوپامین، آهن لازم است. بنابراین کمبود آهن می تواند تولید این ماده را مختل کند.
برخی داروها ممکن است علائم بیماری بی قرار را ایجاد کنند، نظیر بعضی داروهای سرماخوردگی، داروهای معده، داروهای ضد افسردگی و بعضی داروهای دیگر روانپزشکی. همچنین شکلات، نیکوتین، الکل (بخصوص شراب قرمز) یا هر چیزی که کافئین داشته باشد مانند قهوه، چای، و کولاها می توانند علائم این بیماری را تشدید کنند.
بعضی افراد دچار بیماری پای بی قرار هیچ مشکل طبی دیگری ندارند، ولی ممکن است افراد دیگری در خانواده مثل برادر، خواهر، مادر، پدرو فرزندان نیز درگیر این بیماری باشند یعنی بیماری می تواند ژنتیک باشد که در این صورت به آن فرم اولیه می گویند و این فرم معمولا در سنین قبل از ۵۰ سالگی شروع می شود.
اگر چه نام این بیماری پای بی قرار است ولی در موارد شدید ممکن است دست ها هم مبتلا شوند. خوب است بدانید بیماری پای بی قرار در فرهنگ های مختلف اسامی متفاوتی دارد.
عناوین مختلفی از قبیل گزگز کردن، تیر کشیدن و… اصطلاحات شایعی هستند که در مورد این بیماری به کار می روند، اگرچه در اکثریت مواقع این بیماری در موقع استراحت بروز می کند ولی در موارد شدیدتر در هنگام فعالیت هم اتفاق می افتد.
این بیماری ممکن است در حاملگی، نارسایی کلیه، کمبود آهن، مشکلات تیرویید و بیماریهای سیستم اعصاب محیطی رخ دهد. در این صورت به آن فرم ثانویه می گویند و این فرم معمولا در سنین پس از ۵۰ سالگی شروع می شود.
هیچ روش آزمایشگاهی یا تصویربرداری نمی تواند این بیماری را تشخیص دهد و تشخیص صرفا توسط پزشک بر اساس شرح علائم بیمار داده می شود. ولی آزمایش خون و روشهای دیگر می تواند در رد بیماریهای دیگر و بررسی فرم های ثانویه کمک کند.
شیوع :
بیماری پای بی قرار بسیار شایع است. در بسیاری از مطالعاتی که در اروپا انجام شده شیوع آن در مردم عادی بین ۱۰ تا ۲۰ درصد برآورد شده است. یعنی از هر ۵ نفر یک نفر ممکن است به این بیماری مبتلا شود و از آنجا که این بیماری در فرهنگ ما و در میان پزشکان به درستی جا نیفتاده بیماران مبتلا به پای بی قرار فوق العاده سرگردانند یعنی به پزشکان مختلف مربوط به مفاصل و استخوان ها مراجعه می کنند.
شیوع این بیماری در زنان بیشتر است و۳۰ تا ۴۰ درصد موارد آن ارثی است. از سنین جوانی به بعد نیز کم کم علائم آن شروع شده و در سنین میانسالی تشدید می شود.
RLS اغلب در افرادی که از سایر جهات سالمند، در هر سنی و در هر دو جنس رخ می دهد. بین ۵تا ۱۵ نفر از هر ۱۰۰ نفر ،RLS را زمانی در زندگیشان تجربه کرده اند ، علایم RLS ، دوره هایی از عود و بهبود، بدون هیچ دلیل مشخصی دارد .وبیشتر در خانمها و افراد سالمند رخ میدهد.اخیرا” گزارشهایی از ابتلای بچه ها به این ناراحتی منتشر شده است.
RLS در بچه ها به اشتباه دردهای ناشی از رشد تلقی میگردد و همچنین بچه ها را بی قرار و بی توجه می نماید که با سندرم پرفعالیتی، نقص توجه(ADHD) اشتباه می گردد.
RLS همچنین در خانمهای حامله بخصوص در ۶ ماهه آخر بارداری تشدید می شود. مطالعات نشان می دهد ۸۰% از افراد دچار RLS،PLMS نیز دارند ولی اکثریت مبتلا به PLMS،RLS ندارند.
پاتوفیزیولوژی
اختلالاتی در کارکرد دوپامین و آهن در دستگاه عصبی مرکزی مبتلایان به نشانگان پاهای بیقرار وجود دارد، هرچند این ارتباطات به طور کامل شناخته نشده است. میزان آهن دربعضی مراکز مغز مثل ماده سیاه (Substantia Nigra)و پوتامن در این بیماران پایین است. سطح فریتین در مایع
مغزی–نخاعی این بیماران به طور معنیدار کمتر است. آهن در هیدروکسیلاز تیروزین، که مرحلهای آنزیمی و محدودکننده میزان تبدیل تیروزین به دوپامین است، نقش کوفاکتور دارد.
علت RLS چیست؟
علت اصلی RLS هنوز مشخص نشده است ولی بنظر می رسد ماده ای شیمیایی در مغز بنام دوپامین در این زمینه نقش دارد. داروهایی که میزان دوپامین مغز را افزایش میدهند باعث بهبود علائم RLS می گردند.
برخی شرایط طبی نیز باعث ایجاد علائم RLS می گردد که عبارتند از :
- پایین بودن سطح خونی آهن
- اختلال جریان خون در پاها
- اختلال اعصاب ناحیه نخاع یا پاها
-اختلالات عضلانی
- اعتیاد به الکل
- کمبود ویتامینها یا مواد معدنی خاص
برخی مواردRLS، ارثی می باشد. در ۵۰% افراد مبتلا به RLS که هیچکدام از شرایط طبی فوق را ندارند، فرد دیگری از اعضای خانواده نیز دچار این علایم است که نشانگر ارثی بودن این بیماری می باشد. بدلیل نامشخص فرم ارثیRLS شدید تر است و به سختی به درمان جواب می دهد.
صرف نظر از علت بوجود آورندهRLS، برخی داروها و مواد نیز علائم را شعله ور می سازد که شامل داروهای رایج آلرژ ی و سرماخوردگی ، کافئین(قهوه) الکل و تنباکو می باشد.
تشخیص بیماری
تشخیص نشانگان پاهای بیقرار، بالینی است. و براساس نیاز به تکاندادن پاها که معمولا با احساس ناراحتی همراه است، وقوع حین استراحت، بهبود با فعالیت و بدترشدن علایم هنگام عصر یا شب مطرح میشود.
وجود حرکات دورهای اندام حین خواب(PLMS) به نفع تشخیص نشانگان پاهای بیقرار است. تقریبا ۸۰ درصد از مبتلایان به نشانگان پاهای بیقرار، به حرکات دورهای اندام حین خواب دچار هستند. درمان موثر نشانگان پاهای بیقرار به طور مشخص حرکات حین خواب را نیز کاهش میدهد.
تشخیص نشانگان پاهای بیقرار در کودکان همانند بزرگسالان است . علاوه بر این، ممکن است کودک با زبان مخصوص به خود علایمی را توصیف کند که مطرحکننده ناراحتی در پاها باشد، یا اختلال خواب، یا یک والد یا خواهر و برادر مبتلا داشته باشد.
شرح حال و معاینه فیزیکی دقیق، همچنین تحلیل آزمایشگاهی میتواند اختلالاتی با علایم مشابه یا علل زمینهای این بیماری را شناسایی کند.
شرح حال اطلاعات باارزشی در اختیار ما قرار میدهد، نظیر تواتر و شدت علایم؛ درمانهای قبلی برای این بیماری؛ داروهای فعلی؛ تاریخچه خانوادگی؛ استفاده از کافئین، الکل یا تنباکو.
برای تشخیص به بررسی آزمایشگاهی نیازی نیست، اما میتوان از آن برای کنارگذاشتن علل ثانویه بهره جست. آزمونهای آزمایشگاهی اولیه شامل بررسیهای متابولیک پایه و اندازه گیری سطح فریتین است.
تشخیصهای افتراقی عبارتند از: کرامپ شبانه پاها، لنگش، نوروپاتی محیطی و آکاتیزی(Akathisia)
در صورتیکه علائم زیر را احساس می کنید مبتلا به RLS هستید:
۱) اضطرار شدید برای حرکت دادن پاها
۲) احساس ناخوشایند در پاها از قبیل مورمور شدن ،گزگز، احساس حرکت حشرات روی پوست و ….
۳) بدتر شدن علائم با استراحت یا عدم فعالیت بخصوص در حالت نشسته و درازکش
۴) بهتر شدن علائم با حرکت دادن پاها
۵) بدتر شدن علائم در عصر وشب یا درزمان خواب
درمان
ترک قهوه و الکل
ترک سیگار
ورزش روزانه
قبل از اینکه زیاد خسته شوید بخوابید
ساعات خواب و بیداری خود را منظم کنید
بیماریهایی که باعث تشدید یا ایجاد پای بی قرار می شوند نظیر کمبود آهن بایستی توسط پزشک درمان شوند
داروهایی که اثر شبیه دوپامین دارند توسط پزشک تجویز می شوند مانند سیفرول (۷٫ میراپکس یا پرامی پکسول،( رکیپ (روپینیرول)، لوودوپا و…
گاهی با این داروها علائم زودتر در عصر رخ می دهند و شدیدتر می شوند و در این صورت بایستی پزشک خود را مطلع سازید تا میزان یا زمان یا نوع دارو را عوض کند.
درمان بیماریهای زمینه ای
اگر نشانگان پاهای بیقرار، ثانویه به بیماری زمینهای دیگر باشد، درمان آن بیماری میتواند سبب بهبود یا برطرفشدن علایم شود. به عنوان مثال، افراد مبتلا به کمبود آهن (با یا بدون کمخونی) که به نشانگان پاهای بیقرار نیز مبتلا هستند ممکن است با مصرف آهن علایمشان برطرف شود.
این بیماری حین بارداری، به ویژه در سه ماهه سوم شایع و احتمالا با زایمان برطرف میشود.
افرادی که ثانویه به بیماری مزمن کلیه دچار این بیماری شدهاند ممکن است پس از پیوند کلیه علایمشان برطرف شود.
عوامل مرتبط با شیوه زندگی
درباره تاثیر شیوه زندگی بر علایم نشانگان پاهای بیقراراطلاعات اندکی در دست است. محدودکردن مصرف کافئین، الکل و تنباکو ممکن است سبب بهبود علایم شود. فعالیتهایی که سبب تحریک قوای ذهنی میشود نیز ممکن است علایم را بهبود بخشد.
شیوع بیماری در افراد بیتحرک و دارای اضافه وزن بیشتر است. علایم بیماری با استفاده از برنامههای ورزشی مشتمل بر آموزش کاهش مقاومت بدن و ورزشهای هوازی بهبود مییابد.
داروها
بطورکلی تمامی بیماران مبتلا به نشانگان پاهای بیقرار برای درمان علایم خود به دارو نیاز ندارند. .
دستههای دارویی مختلفی علایم این بیماری را بهبود میدهند در صورت نیاز به دارو، آگونیستهای دوپامین درمان اولیه برای نشانگان پاهای بیقرار متوسط تا شدید هستند. سایر داروهایی که ممکن است موثر باشند عبارتند از گاباپنتین، کاربیدوپا / لووودوپا، اوپیوییدها و بنزودیازپینها.
برخی افراد ممکن است به بیش از یک دسته دارویی نیاز داشته باشند.
۱-آگونیستهای دوپامین: برای بیماری متوسط تا شدید درمان خط اول مناسبی به شمارمیروند.آگونیستهای دوپامین متفاوتاند، هرچند گیرندههای عصبی دوپامین را فعال میکنند. مکانیسمی که از طریق آن دوپامین و آگونیستهای دوپامین سبب بهبود علایم میشوند به خوبی شناخته نشده است. پرامیپکسول (Mirapex) و روپینیرول (Requip) هر دو برای درمان بیماری متوسط تا شدید به کار میروند. دوز آگونیستهای دوپامین برای درمان این بیماری کمتر از دوز مورد نیاز برای بیماری پارکینسون است.
کابرگولین (Dostinex) و پرگولید (Permax)، که آگونیستهای دوپامینی مشتق از ارگوت هستند، در این بیماری اثربخش هستند. با این حال، اداره غذا و داروی ایالات متحده (FDA) این داروها را برای درمان این بیماری تایید نکرده است. آگونیستهای دوپامینی ارگوت به میزان اندک سبب اختلال دریچهای قلب میشوند، که به جمعآوری پرگولید از بازار منجر شد.
عوارض جانبی آگونیستهای دوپامین عبارتند از تهوع، خوابآلودگی حین روز، و افت فشار خون وضعیتی.
۲- کاربیدوپا/نودوپا : لوودوپا پیشساز دوپامین است. لوودوپا معمولاً با کاربیدوپا ترکیب میشود، که مانع از شکستهشدن لوودوپا در بافتهای محیطی میگردد. کاربیدوپا / لوودوپا در درمان نشانگان پاهای بیقرار موثر است، اما در افرادی که به درمان روزانه نیاز دارند وقوع پدیده تقویت (Augmentation) مصرف آن را محدود میسازد. در این پدیده، ممکن است طی روز علایم زودتر بروز کند، شدت بیشتری داشته باشد، یا در سایر قسمتهای بدن (مثلا بازوها) رخ دهد که پیش از درمان وجود نداشته است. در ۸۲ درصد از مبتلایان به نشانگان پاهای بیقرار که کاربیدوپا/لوودوپا دریافت میکنند پدیده تقویت رخ میدهد. ممکن است این پدیده با مصرف آگونیستهای دوپامین نیز دیده شود، اما نه به این شدت.
۳- گاباپنتین (Neurontin): گاباپنتین برای درمان این بیماری اثربخش بوده است.گاباپنتین برای درمان بیمارانی که علاوه بر نشانگان پاهای بیقرار به درد نوروپاتیک نیز مبتلا هستند، درمان خط اول محسوب میشود.
۴- اوپیوییدها: اپیوییدها ممکن است علایم این بیماران را بهبود بخشند. درمان با اکسیکدون به کاهش علایم نشانگان RLS، کاهش حرکات دورهای اندام حین خواب و بهبود هوشیاری طی روز منجرمی شود. پروپوکسیفن (Darvon) در درمان بیماری مفید بود،
مصرف ترامادول در هنگام شب علایم بیماری RLS را بهبود می بخشد.
۵- بنزودیازپینها : بنزودیازپینها در درمان علایمی که منجر به بیداری بیمار از خواب میشود ویا اگر شروع به خواب رفتن در بیمار مشکل است، میتواند مفید باشد.
مصرف برخی داروها سبب تشدید علایم میشوند . قطع این داروها ممکن است علایم را بهبود بخشد. تمامی مهارکنندههای انتخابی بازجذب سروتونین سبب افزایش حرکات دورهای اندام حین خواب میشوند. برعکس، بوپروپیون تعداد حرکات اندام را کاهش میدهد. به علت همپوشانی نشانگان پاهای بیقرار و حرکات دورهای اندام حین خواب، احتمال دارد بوپروپیون سبب بهبود، یا حداقل عدم تشدید علایم نشانگان پاهای بیقرار شود.
پیشآگهی
نشانگان پاهای بیقرار سیر متغیری دارد، اما معمولا علایم آن با افزایش سن پیشرفت میکند. ممکن است در برخی افراد برای مدتی علایم به طور خودبهخود برطرف شود، اما معمولا علایم عود میکند. در نوع ثانویه به بیماری زمینهای، در صورت درمان بیماری زمینهای ممکن است علایم بهبود یافته یا برطرف شود. داروها، در صورت نیاز، ممکن است علایم را بهبود بخشند.
مطالب پیشنهادی
ظروف یک بار مصرف ومشکلات آن بر سلامت
اثرات امواج تلفن همراه بر سلامت افراد
کنترل آلاینده ها از طریق فن اوری نانو تکنولوژی
اثر شنهای روان یا غبار غلیظ بر سلامت انسان
آثار جانبی تشعشع لامپ های کم مصرف بر چشم و پوست
پاهای خسته
وبلاگ زیر جهت دریافت مقالات علمی و افزایش اگاهی شما عزیزان ایجاد شده است
محققان استرالیایی دریافتند عدم کارکرد درست ناحیهای در مغز منجر به بروز سندرم پاهای خسته در انسان میشود.
محققان استرالیایی دریافتند کاهش در عملکرد ناحیه ای در مغز که موثر در کنترل حرکت پای انسان است، سبب بروز سندرم پاهای خسته که سبب احساس ناراحتی در پاها می شود، می گردد.
طبق تحقیقات محققان، در بیماران مبتلا به سندرم پاهای خسته، عملکرد این ناحیه از مغز این افراد نسبت به افراد سالم بیش از 80 درصد کارکرد پایینتری دارد.
سندرم پاهای خسته، که در جهان از هر 20 نفر یک نفر به آن مبتلا می شود، بر نحوه زندگی فرد اثر می گذارد.
به گفته محققان این بیماری نوعی اختلال است که سبب احساس ناراحتی، احساس خارش، مورمور شدن و سوزش در اعماق پای میشود و بیشتر در زمان خواب شدت می گیرد.
در این تحقیق سعی شده تا با استفاده از ام آر آی، میزان تغیرات در ساختار و عملکرد مغز این افراد مشاهده و راهکار مناسبی برای درمان این بیماری کشف شود.
مطالب پیشنهادی
ظروف یک بار مصرف ومشکلات آن بر سلامت
اثرات امواج تلفن همراه بر سلامت افراد
کنترل آلاینده ها از طریق فن اوری نانو تکنولوژی
اثر شنهای روان یا غبار غلیظ بر سلامت انسان
آثار جانبی تشعشع لامپ های کم مصرف بر چشم و پوست
پای بیقرار چیست؟
وبلاگ زیر جهت دریافت مقالات علمی و افزایش اگاهی شما عزیزان ایجاد شده است
اگر احساس میکنید که نیاز دارید مدام در تختخواب غلت بزنید، تا احساس خارش، مورمور شدن و سوزش در اعماق پای خود را آرام کنید، به احتمال قوی به سندرم پاهای خسته دچار شدهاید. برخی محققان تخمین میزنند که تا 20 درصد از زنان حامله در آخرین ماههای حاملگی خود با این مشکل مواجه میشوند، در حالی که دیگران معتقدند این سندرم شیوع کمتری دارد.
معمولاً در زمان استراحت بیشتر با علائم این سندرم برخورد خواهید کرد، به خصوص دقیقاً پیش از زمان به خواب رفتن یا آنگاه که به مدت طولانی نشسته باشید، مثلاً وقتی که در سینما هستید و یا وقتی به مدت طولانی رانندگی کرده باشید. اغلب اوقات، این احساس را در پاهایتان خواهید داشت، ولی برخی زنها در دستهای خود نیز احساسی مشابه دارند.
تکان دادن مفاصل آرامشی سریع را در پی خواهد داشت، ولی متاسفانه تنها آرامشی موقت است. به محض اینکه بنشینید یا دراز بکشید این احساس بازخواهد گشت. پاهای خستهی شما حتی ممکن است شما را از خواب بیدار کنند.
اگر این علائم شبهای متوالی مزاحم خواب شما شوند، ممکن است با خستگی شدیدی مواجه شوید. خبر خوب آنکه اگر سندرم پاهای خستهی شما در زمان حاملگی آغاز شده باشد، به احتمال زیاد دو تا چهار هفته پس از زایمان به کل ناپدید خواهد شد.
نظریههای متعددی در مورد علت ایجاد این سندرم در زنان حامله وجود دارد. کمبود آهن، کمبود فولات (ویتامین ب)، تغییرات هورمونی، و تغییرات جریان خون همگی عوامل محتمل ایجاد این سندرم هستند.
تحقیقات اخیر نشان داده است که ممکن است این وضعیت در اثر نرسیدن آهن کافی به سلولهای مغزی زنان پدید آید. به نظر میرسد که برخی داروها، مثل آنتیهیستامینها در داروهای مختلف سرماخوردگی و حساسیت، برای برخی افراد بدتر باشد. تقریباً نیمی از تمامی بیماران در خانواده خود سابقه این وضعیت را داشتهاند.
در برابر این بیماری چه میتوان کرد ؟
گرچه داروهایی برای درمان این سندروم وجود دارد، اغلب آنها برای دوران حاملگی توصیه نمیشوند. در مقابل، از ماما یا دکتر خود بپرسید که آیا میتوانید از مکملهای آهن استفاده کنید یا نه. آهن برخی اوقات میتواند این سندروم را درمان نماید، حتی در زنانی که به نظر نمیرسد دچار کمبود آهن باشند.
کشیدن پاها، ماساژ، استفاده از کیسههای آب سرد و گرم، حمام آب ولرم یا خنک، یا انجام نرمشهای آرامکننده برای بعضی زنان مفید واقع میشود. از کافئین و آنتیهیستامین دوری کنید، زیرا میتوانند موجب بدتر شدن علائم بیماری شوند.
در نهایت، از دراز کشیدن در تختخواب برای کتابخواندن یا تماشای تلوزیون پیش از خواب خودداری کنید، زیرا هرچه بیشتر ثابت دراز بکشید، علائم سندرم بدتر خواهد شد. در مقابل، تنها زمانی به تختخواب بروید که واقعاً برای خواب آمادهاید.
مطالب پیشنهادی
ظروف یک بار مصرف ومشکلات آن بر سلامت
اثرات امواج تلفن همراه بر سلامت افراد
کنترل آلاینده ها از طریق فن اوری نانو تکنولوژی
اثر شنهای روان یا غبار غلیظ بر سلامت انسان
آثار جانبی تشعشع لامپ های کم مصرف بر چشم و پوست
حالت تهوع
وبلاگ زیر جهت دریافت مقالات علمی و افزایش اگاهی شما عزیزان ایجاد شده است
طولی نخواهید کشید که پی ببرید عبارت "کسالت صبحگاهی" اشتباه است – حالت تهوع و استفراغ در زمان حاملگی میتواند صبح، ظهر یا شب اتفاق افتد. مخصوصا دلبههم خوردگی شبانگاهی ناخوشایند است، زیرا میتواند مانع خوابیدن شما شود و حتی از خواب بیدارتان کند.
هیچکس به درستی نمیداند که دلیل و علت حالت تهوع زمان حاملگی چیست، ولی احتمالاً ترکیبی از تغییرات فیزیکی متعددی که در بدنتان رخ میدهد، شامل افزایش سریع هورمونها در اوایل حاملگی، تقویت حس دریافت بو و حساسیت به بوهای مختلف، و اعصاب شکمی کلیوی حساستر، در این وضعیت دخیل هستند.
گرچه هیچ کمکی به حالت تهوع شما نخواهد کرد، ولی احساس امنیت بیشتری خواهید داشت اگر بدانید که تنها نیستید. دستکم سهچهارم از مادرانِ آتی نخستین هفتههای حاملگی را زمانی طولانی و کسالتبار میدانند.
حدود نیمی از زنانی که از حالت تهوع رنج میبرند، حدوداً تا پایانِ هفتهی چهاردهم به طور کامل از آن رها میشوند. در مورد غالب دیگر زنان، یک ماه یا بیشتر مضاف بر این رفع حالت تهوع زمان خواهد برد، البته ممکن است بعدها نیز این بیماری بازگردد یا در دوران حاملگی بیاید و برود.
چهکار میتوان کرد ؟
اگر موردی خفیف از حالت تهوع و استفراغ را تجربه میکنید، برخی اقدامات به نسبت ساده کافی خواهد بود. (وگرنه، داروهای ایمن و موثری برای حالت تهوع وجود دارد که دکترتان میتواند برای شما تجویز کند.) هیچ یک از توصیههای زیر با شواهد و مدارک قوی ثابت نشدهاند، ولی معمولاً به طور گسترده از جانب ماماها و دکترهای زایمان توصیه میشوند، و بسیاری از زنان به آنها اعتماد دارند.
• وعدههای کوچک غذایی، همچون بیسکوییت را همواره کنار تختخواب خود داشته باشید. خوردن بیسکوییت و ساندویچ میتواند به بهبود شما و بازگشتتان به خواب کمک کند. وقتی از خواب بیدار شدید، چند بیسکوییت بخورید و 20 تا 30 دقیقه استراحت کرده بعد از جا برخیزید.
• در زمان شام، از خوردن غذاهای چرب خودداری نمایید، زیرا که هضمشان به مدت زمان زیادی نیاز دارد. همچنین از غذاهای پرحجم، ادویهدار، اسیدی و سرخکردنی دوری کنید، زیرا این غذاها سیستم گوارش شما را با مشکل مواجه میکنند.
• از مچبند درمانی که در داروخانهها به فروش میرسد استفاده کنید. آنرا بر مچ خود نگه میدارید، تا دکمهی پلاستیکی آن بر نقطهای مشخص از مچ شما فشار آورد. این وسیلهی ساده و ارزان که برای برطرف کردن بیماری طراحی شده است، به برخی از زنان حامله در برابر کسالت صبحگاهی کمک کرده است.با این وجود تحقیقات نشان داده است که تاثیرات آن تا حد زیادی کاذب است.
مطالب پیشنهادی
ظروف یک بار مصرف ومشکلات آن بر سلامت
اثرات امواج تلفن همراه بر سلامت افراد
کنترل آلاینده ها از طریق فن اوری نانو تکنولوژی
اثر شنهای روان یا غبار غلیظ بر سلامت انسان
آثار جانبی تشعشع لامپ های کم مصرف بر چشم و پوست
دوران بارداری و بهداشت دندان
وبلاگ زیر جهت دریافت مقالات علمی و افزایش اگاهی شما عزیزان ایجاد شده است







بارداری و عفونت لثه
وبلاگ زیر جهت دریافت مقالات علمی و افزایش اگاهی شما عزیزان ایجاد شده است
عضو هیات علمی دانشگاه علوم پزشکی شهید صدوقی یزد گفت: عفونت لثه در هنگام بارداری باعث میشود، وزن حین تولد نوزاد کمتر از مقدار طبیعی باشد.
دکتر احمد حائریان در گفتوگو با خبرنگار «بهداشت و درمان» خبرگزاری دانشجویان ایران - منطقه یزد - افزود: بر پایه نتایج تحقیقاتی که توسط دانشگاه علوم پزشکی یزد بر روی زنان باردار انجام شده، عدم رعایت بهداشت دهان و دندان و نیز عدم رعایت عادات بهداشتی لثه و دندانها، منجر به عفونت لثهها شده است و نهایتاً نوزادانی با وزنی کمتر از ٥/٢ کیلوگرم متولد شدهاند.
وی تصریح کرد: به عبارتی دیگر نوزادان متولد شده از مادرانی که دارای لثهای سالم و فاقد عفونت در حین بارداری بودند، در مقایسه با نوزادان متولد شده از مادران مبتلا به عفونت لثه، با وزن طبیعیتری متولد شدند و بعداً نیز با مشکل مواجه نشدند.
این متخصص پریودنتولوژی در خصوص مراقبت از دهان و دندان در حین بارداری بیان کرد: با توجه به این که در دوران بارداری، بدن دچار تغییرات هورمونی میشود، بعضاً به خاطر رعایت نکردن عادات بهداشتی توسط فرد در دوران قبل از بارداری، مشکلات دهان و دندان تظاهر بیشتری پیدا میکنند، لذا زنان باردار میتوانند با رعایت مسائل بهداشتی دهان و دندان صاحب فرزندانی سالم و با وزن طبیعی باشند.
وی خاطرنشان کرد: این مشکل از ماه سوم بارداری شروع و تا ماه هشتم به حداکثر خود میرسد و سپس در ماه پایانی بارداری به طور خود به خودی فروکش میکند.
دانشیار دانشگاه علوم پزشکی یزد توصیه کرد: زنان باردار بایستی قبل از این دوران به دندانپزشک مراجعه نموده و در صورت لزوم به ترمیم و جرم گیری سطوح دندانهایشان بپردازند، تا به نحوی از عوارض موضعی جلوگیری شود.
وی اضافه کرد: برخی زنان باردار دارای مشکلات لثهای هستند و لثههایشان در هر وعده غذایی دچار خونریزی میشود، که این افراد نیز میتوانند با مراجعه به متخصص تحت درمان قرار گیرند.
دکتر حائریان در پایان تاکید کرد: مهمترین توصیه اصولی که میتوان با رعایت آن از بروز چنین مشکلاتی کاست، استفاده از مسواک، خلال و نخ دندان و همچنین مسواکهای بین دندانی به طور مرتب و بلافاصله بعد از هر وعده غذایی است.
مطالب پیشنهادی
ظروف یک بار مصرف ومشکلات آن بر سلامت
اثرات امواج تلفن همراه بر سلامت افراد
کنترل آلاینده ها از طریق فن اوری نانو تکنولوژی
اثر شنهای روان یا غبار غلیظ بر سلامت انسان